Introducción
El síndrome de Millard-Gubler (SMG) es una entidad neurológica poco frecuente, con diferentes etiologías que se puede presentar en todos los grupos etarios, siendo más frecuente las causas tumorales o infecciosas en los pacientes jóvenes y en menor proporción las causas vasculares isquémicas o hemorrágicas (1). El compromiso neuroanatómico puede variar en gravedad pero en general compromiso de los pares craneales VI y VII además de la vía piramidal, considerándose un síndrome de tronco cerebral alterno o cruzado (STCC)(2). Los síntomas encontrados de manera usual son, debilidad para la abducción ocular y de los músculos faciales ipsilaterales a lesión, además de hemiparesia o hemiplejia de las extremidades superiores e inferiores contralaterales a la lesión neurológica (3); Por la localización neurológica de la lesión se genera un impacto negativo de la funcionalidad y calidad del vida del paciente, por lo que es prioritario su identificación clínica y confirmación imagenológica para poder ofrecer una intervención temprana en neurorrehabilitación.
El estudio de imagen inicial del paciente con SMG en el servicio de urgencias debe iniciar con una tomografía computarizada (TC) de cerebro para localizar la lesión y su extensión además de descartar lesiones que requieran una intervención neuroquirúrgica urgente; además de esto es posible realizar estudios de extensión de vasos cerebrales, cuello y resonancia magnética para descartar diagnósticos diferenciales según la disponibilidad (4). Un estudio adicional que facilita la caracterización neuroanatómica es la angiografía vertebral, esta evalúa el compromiso isquémico de la arteria basilar, que en conjunto con la presentación clínica facilita diferenciar los STCC, como el síndrome de Foville, Raymond, Raymond-Cestan, Gasperini y Brissaud-Sicard (Tabla 1).
Tabla 1 Síndromes de tronco cerebral alternos o cruzados(2)(3).
| SÍNDROME | LESIÓN NEUROLÓGICA. | SIGNOS Y SÍNTOMAS. |
| Millard-Gubler. | Protuberancia ventral, fibras de los NC VI y VII y fibras del tracto corticoespinal. | Debilidad ipsilateral en abducción ocular y parálisis facial. Hemiparesia o hemiplejía contralateral |
| Foville. | Tegmento pontino dorsal en el tercio caudal de la protuberancia. | Parálisis facial ipsilateral y parálisis de la mirada horizontal. Hemiparesia contralateral y pérdida sensorial. Oftalmoplejía internuclear. |
| Raymond. | Puente ventral medial. | Parálisis ipsilateral del NC VI. Parálisis facial central contralateral y hemiparesia. |
| Raymond-Cestan. | Puente superior dorsal. | Ataxia ipsilateral y temblor de intención. Parálisis ipsilateral de los músculos de la masticación y pérdida sensorial facial. Hemiparesia contralateral y pérdida sensorial. |
| Gasperini. | Tegmento pontino caudal. | Alteración ipsilateral de los NC V, VI, VII, VIII. Pérdida sensorial contralateral. |
| Brissaud-Sicard. | Puente anterolateral e inferior, fibras del tracto corticoespinal y núcleo del VII NC. | Calambres faciales ipsilaterales. Hemiparesia contralateral. |
*MS: Miembro superior, MI: Miembro inferior, NC: Nervio cranel.
Presentación del caso
Este caso presenta un paciente joven masculino de 44 años, procedente del suroccidente Colombiano, con antecedentes de hipertensión arterial adherente al tratamiento, que consulta al servicio de urgencias de un hospital universitario de referencia nacional por síntomas de 3 horas de evolución que consistían en pérdida de la movilidad en hemicuerpo izquierdo y alteraciones en la expresión del lenguaje verbal. En el examen físico de ingreso presentó cifras tensionales de 202/116 mmHg, una escala de Glasgow 11/15, disartria, pupilas reactivas a la luz, con parálisis facial derecha, parálisis del VI par derecho y hemiparesia izquierda, con dificultad para la evaluación de sensibilidad y marcha por su condición clínica. Con estos hallazgos se solicita una TC de cráneo simple, cuyo reporte radiológico evidenció una hemorragia circunscrita a nivel del pedúnculo cerebelar derecho, que se extendía a la protuberancia a nivel central y bilateral, sin obstrucción intraventricular y un IV ventrículo de buen calibre (Figura 1). Fue valorado por el servicio de neurocirugía, quienes basados en la imagen y clínica del paciente consideraron un compromiso de tronco encefálico sin criterios para manejo quirúrgico, por lo que remiten a la unidad de cuidados intensivos neurológicos (UCIN) para manejo médico y control de cifras tensionales con medicamentos inhibidores de los recetores de angiotensina II y agonistas de los receptores adrenérgicos alfa 2.
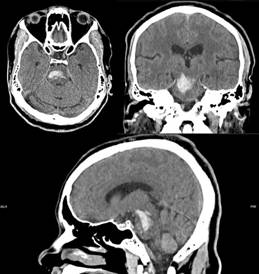
Figura 1 Tomografía computarizada de cráneo. A- Corte trasversal. B- Corte coronal. C- Corte sagital.
En la UCIN es valorado por el servicio de medicina física y rehabilitación, encontrando al examen físico una escala de Glasgow 14/15, un paciente alerta con parálisis de los pares craneales VI y VII derechos, disartria, un control de tronco deficiente (no lograba mantener posición sedente); en el miembro superior izquierdo cambios espásticos clasificados en la escala de Ashwhorth modificada (5) de 1+ en el músculo bíceps braquial y 1 en músculos flexores de muñeca. En el miembro inferior izquierdo con cambios espásticos Ashwhorth 1 en el músculo cuádriceps y en los músculos flexores plantares. La valoración de la fuerza realizada con la escala clínica Manual Muscle Test (MMT) de 0/5 e hiperreflexia en el hemicuerpo izquierdo. La valoración sensitiva encontró hipoestesia en el hemicuerpo izquierdo. Se aplicó la escala funcional de independencia functional independence measure (FIM), cuyo puntaje fue 50 de 126 posibles, en la división de este puntaje por dominios se encontró una mayor afectación del dominio motor con 30/91 puntos posibles y el cognitivo con 20/35 puntos posibles (6). Con estos hallazgos se consideró prescribir manejo ortésico para el miembro superior e inferior izquierdo, con el fin de mejorar posicionamiento articular y evitar contracturas musculares. En el mismo momento se definieron los objetivos de rehabilitación integral con terapia ocupacional, física y del fonoaudiología programada en una sesión diaria, además de considerar intervenciones no farmacológicas para la prevención de dolor neuropático central y periférico, con un seguimiento constante del paciente para ajustar sus metas funcionales (Tabla 2).
Durante el seguimiento fue egresado de la UCIN y trasladado a el piso de hospitalización doce días después del ingreso. La condición clínica se estabilizó y se presentó una evolución positiva de su estado neurológico encontrando, una escala de Glasgow a 15/15, mejoría de la disartria, aun con parálisis de los VI y VII pares craneales derechos, un aumento de espasticidad en el miembro superior izquierdo (Ashworth 1+ en el músculo bíceps braquial y pronador redondo, Ashworth 1 en tríceps y flexor común de los dedos), en el miembro inferior izquierdo con los cambios espásticos ya establecidos, una fuerza 0/5 en hemicuerpo izquierdo, hiperreflexia, mejoría de control de tronco (logró mantener la posición sedente), con persistencia de hipoestesia en hemicuerpo izquierdo. Se aplicó nuevamente la escala de FIM, obteniendo un puntaje de 91 de 126 posibles, con una mejoría total del dominio cognitivo 35/35 puntos posibles y una mejora importante en el dominio motor con 56/91 puntos posibles. Al tener una lesión establecida en la vía piramidal y aumento de la espasticidad se inició baclofeno 10 mg cada 8 horas (considerado por tener menos interacción farmacológica con el manejo antihipertensivo que recibía el paciente), además de facilitar el control de los síntomas dolorosos por espasticidad y lesión de la vía piramidal (7). Se reorientaron entonces los objetivos de rehabilitación intentando entrenar al paciente en la recuperación motora y las adaptaciones para realizar sus actividades de la vida diaria.
Tabla 2 Objetivos de Rehabilitación en Síndrome de Millard-Gubler (SMG) (2)(8).
| SMG-OBJETIVOS DE REHABILITACIÓN. |
|---|
| Terapia física: Mantenimiento de la movilidad articular, estiramientos, fortalecimiento muscular, control motor, posicionamiento, control de edemas, movimiento de músculos faciales y oculares. Terapia ocupacional: Reentrenamiento en el autocuidado, pinzas y agarres, transferencias, medidas para el ahorro de energía. Fonoaudiología: Músculos vocales y de la deglución, músculos ventilatorios, medidas de comunicación aumentativa, expresión facial. Manejo de ortesis: MS: Ortesis antiespásticas con la mano en posición funcional; MI: Ortesis tobillo-pie, con el tobillo en 90 grados. Para la prevención de deformidades y contracturas. Control del dolor. Movilidad y marcha con dispositivos de asistencia. Adaptaciones: hogar y entorno familiar. Objetivos personales e integración social. |
*MS: Miembro superior, MI: Miembro inferior.
Discusión
El paciente cursó con un evento cerebrovascular (ECV) hemorrágico en el tronco cerebral, un SMG que para este grupo etario es una causa poco frecuente, siendo la enfermedad tumoral o infecciosa la responsable de la mayoría de los casos (1). Se ha evidenciado, en la atención clínica de los pacientes con SMG, que la respuesta a las intervenciones neuroquirúrgicas no es satisfactoria, a no ser que existan indicaciones compresivas o hipertensivas tributarias de intervención, por lo que se considera que un manejo neuro rehabilitador y farmacológico genera los mejores desenlaces funcionales (2).
Un pilar importante en las intervenciones no quirúrgicas del sistema nervioso central es la posibilidad de intervenir a nuestro paciente de manera temprana, lo que facilita que los mecanismos de plasticidad neuronal generen patrones de compensación adecuados y se puedan limitar las complicaciones (8), siendo esto manejado por un médico rehabilitador y su grupo terapéutico, lo que facilita el enfoque multidimensional del paciente y la mejoría en todos los dominios funcionales. La posibilidad de inicio de la neurorrehabilitación en las primeras 72 horas y la intensidad terapéutica, sumada a la terapia farmacológica, facilitó en este caso una mejoría funcional importante, mejorando 31 puntos en la escala FIM en relación con la valoración inicial a pesar de los cambios neurológicos agudos y la localización anatómica de la lesión, mostrando además que la FIM que es una herramienta útil para evaluar la discapacidad y el grado de dependencia del paciente posterior a un ECV (9).
El desenlace neurológico del paciente fortalece el concepto de inicio temprano (24-72 horas) de la neurorrehabilitación, considerando un enfoque basado en diferentes profesionales de la salud en coordinación con un médico especialista en rehabilitación (10)(11). Las terapias farmacológicas e intervenciones solicitadas deben tener de igual manera un objetivo funcional claro, en este caso utilizando un medicamento de acción gabaérgica como el baclofeno, para el control de la espasticidad por lesión de la vía piramidal, debido a su perfil farmacológico y consideración de seguridad por la condición y antecedentes puntuales de este paciente, no siendo necesario realizar medidas intervencionistas adicionales (12).
Es importante considerar la etiología del SMG y la edad del paciente para definir las intervenciones en rehabilitación además de poder establecer un pronóstico; también se debe realizar un estudio imagenológico detallado para diferenciar en complemento con la clínico los diferentes STCC que pueden requerir modificación en los objetivos y las compensaciones neurológicas [1]; este proceso dinamiza con el uso de escalas de seguimiento, que generan una visión objetiva de la mejoría funcional y las posibles secuelas (7).
Podemos encontrar como limitación en la atención del paciente, la no claridad sobre el estado de conciencia al ingreso en urgencias donde solo se posee la información registrada en la historia clínica por el servicio de urgencióloga. Si bien se documentó su condición en la valoración por rehabilitación en la UCIN y el paciente presentaba un déficit cognitivo, por la localización y extensión de la lesión se esperaría encontrar alteración de la conciencia al ingreso, esto en dependencia del compromiso del sistema activador reticular.
De esta manera, la atención multidisciplinaria de entidades neurológicas vasculares del tronco encefálico, que incluyan a un médico rehabilitador mejora los desenlaces positivos e integran todas las condiciones particulares que pueden impactar en la atención de un paciente, favoreciendo su independencia y calidad de vida.














