Introducción
La meningitis Criptocócica (MC) es una infección grave del sistema nervioso central (SNC) causada principalmente en humanos por las especies de Criptococo neoformans y Criptococo gattii. Se estima que anualmente alrededor de 1 millón de pacientes sufren de esta neuro-infección, siendo la responsable de hasta 500 mil muertes al año en el África Subsahariana. (1) Los pacientes inmunosuprimidos, en especial los portadores de VIH, tienen un mayor riesgo de padecer la enfermedad. Particularmente en este último grupo, la infección micótica es la causante de 10-15% de las muertes y acorde datos de la Organización Mundial de la Salud en el año 2005 alcanzó los 2,3 millones de fallecidos. (2) En Estados Unidos se describe que el 30% de los pacientes no presenta una condición predisponente. Parecen existir variaciones geográficas en la especie de criptococo que causa la infección. El C. Neoformans ha sido reportado como la variedad más frecuente en pacientes inmunocompetentes en el continente asiático, mientras que C. Gattii en América del Sur, Australia y América del Norte.(3)
El espectro clínico varía desde formas clínicas focales asintomáticas como la colonización pulmonar, o formas sintomáticas graves como la MC y hasta variantes de infección diseminada. (4) El diagnóstico y tratamiento de estos pacientes suele ser complejo, tanto por la gravedad de las manifestaciones clínicas, como por las complicaciones que derivan de la afección y del tratamiento. Generalmente, el diagnóstico se realiza semanas después de iniciados los síntomas. Por otro lado, determinar la causa de la inmunosupresión asociada, si existiese, puede ser todo un reto clínico.
El objetivo de esta serie de casos es describir los diferentes contextos clínicos en los que se presentó esta neuro-infección, las características neuroradiológicas y las complicaciones que ocurrieron en un grupo de pacientes.
Materiales y Métodos
Se realizó una revisión retrospectiva de las historias clínicas y de los estudios de neuroimagen de los pacientes diagnosticados de meningitis criptocócica, entre junio de 2016 a julio 2017, en el hospital de especialidades Eugenio Espejo. En total de los 24 pacientes evaluados con infección del SNC, 7 enfermos fueron confirmados con MC.
Variables. Se consideró la edad, género, antecedentes de salud, fecha de inicio de las manifestaciones clínicas y signos al examen médico inicial. Causas predisponentes de inmunodepresión en caso de presentarla; parámetros de laboratorio, complicaciones relacionadas con la infección y del tratamiento. Tipo de tratamiento neuroquirúrgico (si fue necesario), estadía hospitalaria y grado de discapacidad según la escala de Rankin al alta hospitalario.
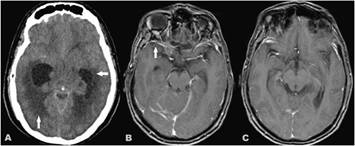
Dentro de las variables neuroradiológicas se tomó en cuenta la localización y características de las lesiones en el estudio de imagen por Resonancia Magnética (IRM). En todos los casos se confirmó el diagnóstico con el cultivo del líquido cefalorraquídeo (LCR) y/o la positividad de la tinción con tinta china (fig. 1A, Criptococos en estudio de Tinta China en líquido cefalorraquídeo). (Figura 1)
Figura 1 A) Tinta china. B) IRM secuencia T2 axial, donde se aprecia dilatación de espacios perivasculares de Virchow Robins a nivel de ganglios de la base, hallazgo frecuente en pacientes con Meningitis Criptocócica. C) IRM secuencia T2 axial, lesiones pseudoquisticas/ criptococomas.
Los pacientes fueron tratados acorde con las recomendaciones internacionales. (3)(5) Debido a la no disponibilidad de Flucitosina, ni de Anfotericina B liposomal se utilizó esquema de Anfotericina B 0,7-1mg/kg asociado a Fluconazol 800mg/día por 2 semanas, de acuerdo con la evolución clínica y los resultados del LCR. Para la terapia de consolidación se utilizó el fluconazol a una dosis de 400-800mg día durante 8 semanas y de mantenimiento con 200-400 mg. En un paciente se utilizó Voriconazol 400mg/día por 2 semanas debido al fallo del tratamiento de inducción. Todos los pacientes fueron evaluados por un equipo multidisciplinario de Neurología, Medicina Interna, Infectología y Neurocirugía.
En todos los casos se obtuvo el consentimiento informado de los enfermos, garantizándose la confidencialidad de los datos personales. El comité de ética de nuestro hospital aprobó el desarrollo y publicación de esta investigación.
Resultados
En total se evaluaron 7 pacientes con diagnóstico de MC, predominaron los enfermos del sexo masculino (6/7) y la edad promedio fue de 31,6 años (Rango 19-44). En la tabla 1 se muestran los resultados de las variables sociodemográficas y clínicas. (Tabla 1)
Tabla 1 Variables sociodemográficas y clínicas de pacientes con Meningitis Criptocócica.
| Variables | P-1 | P-2 | P-3 | P-4 | P-5 | P-6 | P-7 |
| Edad | 44 | 30 | 35 | 43 | 27 | 19 | 23 |
| Sexo | M | M | M | M | M | F | M |
| Síntomas iniciales | Cefalea, vómito, incoherente, crisis convulsiva | Cefalea, vómito, fiebre, dolor abdominal | Cefalea, fiebre, edemas | Cefalea, Fiebre, debilidad pierna y brazo derecho | Cefalea, vómito, crisis convulsiva | Cefalea, fiebre | Cefalea, vómito, pérdida de conciencia, dificultades audición |
| Signos examen clínico | Rigidez nucal, desorientación, disminución de agudeza visual y auditiva | Alteración del nivel de conciencia | Hemiparesia izq, parálisis facial periférica izquierda, anasarca | Rigidez nucal, alteración del nivel de conciencia. Paraplejia | Rigidez nucal | Rigidez nucal, disminución de agudeza visual | Rigidez nucal, Hipoacusia bilateral |
| Tiempo inicio síntoma-diagnóstico | 9semanas | 10semanas | 4semanas | 2semanas | 5semanas | 14semanas | 14semanas |
| Causa inmunosupresión | Linfopenia Idiopática CD4 (CD4 inicial 154 cel/µL , 11 meses después 488 cel/µL) | LLA | Enteropatía perdedora proteínas, hipoalbuminemia severa, Linfagectasia Intestinal primaria | VIH CD4 121 cel/µL | VIH CD4 110 cel/µL | No demostrada (inmunocompetente) | No demostrada (inmunocompetente) |
| Complicaciones MC | Hipoacusia bilateral, disminución agudeza visual, hiper-pigmentación piel | C. Intestinal y Diseminada, muerte | C. Intestinal y Diseminada | Coma, EC, paraplejia, SIADH | Hipoacusia derecha, C. Diseminada, recidiva MC | Amaurosis bilateral, recidiva MC. | Hidrocefalia no comunicante, muerte |
| Complicaciones Tratamiento | TH, IRA, elevación ALAT, ASAT | TH | TH | TH, elevación ALAT, ASAT | TH | Anemia | Ninguna |
| Tratamiento neuroquirúrgico | No | No | No | No | No | Drenaje ventricular espinal transitorio | Drenaje ventricular externo |
| Estadía Hospitalaria (días) | 73 | 4 | 84 | 42 | 18 | 22 | 8 |
| Rankin al egreso hospitalario | 2 | 6 | 2 | 3 | 2 | 4(visión) | 6 |
*MC: Meningitis Criptocócica, P: Paciente, M: Masculino, F: Femenino, C.: Criptococosis, ES: Estatus Convulsivo, LLA: Leucemia Linfoblástica Aguda, Izq: Izquierda, TH: Trastorno hidroelectrolítico, SIADH: Síndrome de Secreción Inadecuada de Hormona Antidiurética, IRA: Insuficiencia Renal Aguda, ALAT: Enzima alanina-amino transferasa, ASAT: Enzima amino-aspartato tranferasa.
El síntoma inicial en la mayoría de los pacientes fue la cefalea. El tiempo promedio que tardó el diagnóstico fue de 8,1 semanas. Se demostraron causas de inmunosupresión en 5 pacientes; 2 con infección por VIH, un caso con Leucemia Linfoblástica Aguda, linfopenia idiopática CD4 y Linfagectasia Intestinal Primaria respectivamente. El Criptococo Neoformans fue demostrado en 4 pacientes, mientras que en el resto no identificamos la especie específica. Entre las complicaciones se registró: la disminución de la agudeza visual y auditiva (3/7), criptococosis diseminada (3/7) con infección intestinal en 2 enfermos (confirmada con cultivo en líquido ascítico). Dos pacientes fallecieron (26,8%). Los trastornos hidroelectrolíticos (sodio y potasio) fueron la principal causa de complicación asociada al tratamiento (5/7pacientes).
La hipoglucorraquia fue una característica bien relevante de los enfermos, el promedio de glucosa en el líquido cefalorraquídeo fue de 12,7mmg/dl, con hiperproteinorraquia promedio de 155mg/dl y un ligero incremento de la celularidad (promedio 56 cel/mm3) a predominio mononuclear (superior 80%). (Tabla 2)
Tabla 2 Valores de estudio del líquido cefalorraquídeo y variables neuro-radiológicas.
| Variables | P-1 | P-2 | P-3 | P-4 | P-5 | P-6 | P-7 |
| LCR | |||||||
| células | 44 | 82 | 5 | 54 | 20 | 66 | 121 |
| Predominio | 82% Mon. | 80% Mon. | 100% Mon. | 90% Mon. | 70% Mon. | 100% Mon. | 90% Mon. |
| Proteínas(mg/dl) | 401 | 180 | 97 | 86 | 134 | 79 | 110 |
| Glucosa(mg/dl) | 9 | 12 | 19 | 16 | 13 | 9 | 11 |
| Relación Glucosa plásmatica/LCR | 0,08 | 0,13 | 0,16 | 0,12 | 0,21 | 0,09 | 0,11 |
| Tinta China | + | + | + | + | + | + | + |
| IRM | |||||||
| Tipo de lesión | Necrosis. Ventriculitis Dilatación VR. Realce meníngeo. | Dilatación VR | Dilatación VR. Infarto Cerebral | Infartos cerebrales múltiples | Dilatación VR. Pseudquistes/ criptococoma | Dilatación VR | Hidrocéfalo no comunicante |
| Localización | Capsula externa. Ganglios de la base | Ganglios base. | Ganglios base. Periventricular frontal derecho. Rodilla Cuerpo Calloso | Corteza frontal bilateral. Sospecha de infarto venoso en alguna lesiones | Ganglios de la base. Cabeza Caudado, periventriculares frontales | Ganglios base | Obstrucción 4to ventrículo |
| Realce Meníngeo | Si | No | No | No | No | No | No |
*LCR: Líquido cefalorraquídeo, IRM: Imagen resonancia magnética, Mon: Mononucleares, + positiva, VR: Virchow Robins.
Todos los pacientes fueron evaluados con IRM, excepto un paciente que presentó hidrocéfalo y falleció antes de poder realizar el examen. En la IRM la lesión más común fue la dilatación de los espacios de Virchow Robins (5/7) (fig. 1B, IRM secuencia T2 axial donde se aprecia dilatación de espacios perivasculares de Virchow Robins a nivel de ganglios de la base, hallazgo frecuente en pacientes con Meningitis Criptocócica), seguido de las lesiones isquémicas (fig.2 A, B, C) (2/7). (Figura 2)
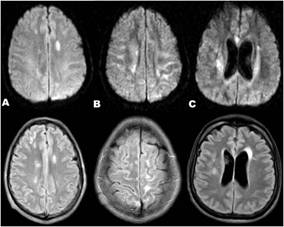
Figura 2 A-B-C) IMR secuencias de Difusión (superiores) y Flair (inferiores) donde se muestran lesiones isquémicas agudas-subagudas. Las lesiones múltiples corticales bilaterales (A, B) fueron la etiología de la presentación clínica con paraplejia y estatus convulsivo.
Otras de las alteraciones apreciadas fueron los pseudoquistes/criptococomas, (Fig. 1C IRM secuencia T2 axial, lesiones pseudoquisticas/ criptococomas a nivel de la cabeza del núcleo caudado derecho) el hidrocéfalo asociado a severo edema cerebral (Fig. 3A, imagen Tomografía Axial Computarizada donde se evidencia dilatación de cuernos temporales de los ventrículos laterales por Hidrocéfalo no comunicante con severo edema cerebral) y el realce meníngeo (Fig. 3B, 3C IRM secuencias de T1 postgadolinio donde se aprecia realce meníngeo).
Como presentación radiológica inusual tuvimos un paciente con lesiones bilaterales de la capsula externa, simétricas, sin restricción en la técnica de difusión y con compromiso en el ADC, sugestivas de edema citotóxico, con necrosis. (Figura 3)
Discusión
La MC es una infección del SNC de curso subagudo, con una elevada morbi-mortalidad. En países en vías de desarrollo la mortalidad oscila entre el 40 y 70%, mientras que en países desarrollados se encuentra entre el 15 y el 27%. (6)(7)(8)(9)(10)(11) En la serie que presentamos falleció el 26,8% de los enfermos, rango dentro de los descrito para este tipo de infección.
Las manifestaciones clínicas más frecuentes fueron la cefalea (progresiva en intensidad), fiebre y vómitos, seguido de afectación del nivel de conciencia, crisis epilépticas, desorientación y déficits neurológicos focales. Hallazgos que son congruentes con estudio asiático que analizó más de 7 mil pacientes con MC, encontrándose la cefalea en el 87% pacientes, fiebre 74%, signos meníngeos 67% y vómito 61%.(12) La cefalea de carácter progresivo, insidiosa, asociada a hipoacusia son síntomas característicos de la criptococosis del SNC, síntomas y signos que pueden contribuir a diferenciarla de la meningitis tuberculosa.(13) Como presentación clínica inusual tuvimos un paciente con paraplejia, en el que se demostraron lesiones isquémicas hemisféricas bilaterales. Algunas descripciones clínicas muestran como esta puede ser una de las manifestaciones clínicas poco frecuentes en la MC en pacientes VIH negativos. (14) La isquemia cerebral es una complicación frecuente en los enfermos con MC y de forma similar puede ser de utilidad para diferenciarla de otras meningitis subagudas como la tuberculosa. (13)
Existió un predominio del sexo masculino, con una edad promedio alrededor de la tercera década, datos concordantes con investigaciones precedentes. (8)(11)(13) El tiempo promedio transcurrido desde el inicio de los síntomas y el diagnóstico fue de 8 semanas. Resultado que se encuentra en relación con lo poco específico de los síntomas iniciales y la complejidad para confirmar el diagnóstico. Razón por lo que los autores sugieren tener siempre una elevada sospecha clínica cuando algunas de las características clínicas previamente mencionadas se encuentran asociadas.
El estudio del líquido cefalorraquídeo (LCR) es el examen esencial para la confirmación de una infección del SNC. Un patrón con incremento modesto de células a predominio de mononucleares, generalmente entre 50-100 cel/mm3, similar a los hallazgos de este trabajo suele ser el rango promedio. (15)(16) Destacar que tuvimos un paciente VIH negativo con solo 5 células en el LCR lo que puede corresponder a un resultado que no excluye la MC. Boulware DR y cols en cohorte prospectiva de 199 pacientes, VIH positivos encontró que hasta el 40% de los enfermos tuvieron un conteo celular bajo en el estudio inicial LCR, correlacionándose con un mayor riesgo de Síndrome de Reconstitución Inmunológica. (17) La hiperproteinorraquia, con hipoglucorraquia son otras de las alteraciones reconocidas en LCR. Esta última característica fue especialmente relevante en nuestra serie, donde los niveles de glucosa del LCR fueron significativamente bajos. En las múltiples investigaciones consultadas no se encontró referencia sobre cómo podría la hipoglucorraquia contribuir al daño neuronal (injuria metabólica adicional) y su influencia sobre la evolución final de los pacientes.
En una serie retrospectiva de 109 pacientes VIH negativos se encontró que los pacientes con un curso clínico superior a los 30 días, se apreció una disminución estadísticamente significativa de los niveles de glucosa en LCR, (18) hallazgo similar a nuestro trabajo.
La confirmación diagnóstica se realizó en todos los casos con tinta china positiva y/o cultivo micológico del LCR. La tinta china ha sido el examen tradicional para identificar el criptococo en regiones de limitados recursos, con una sensibilidad entre el 70-90%. (3) Sin embargo, su sensibilidad diagnostica disminuye a un 40% en las fases iniciales de la infección y cuando existen menos de 1000 colonias/ml de criptococo. (19) Razón por lo que las nuevas pruebas diagnósticas deben ser realizadas cuando existe una sospecha clínica y la tinta china es negativa. La detección de antígeno capsular del hongo es una herramienta confiable para detectar la infección por criptococo. La misma se puede realizar a través de pruebas de aglutinación de látex, inmunoenzimáticas, o más recientemente por análisis inmunocromatográfico de flujo lateral. Las dos primeras pruebas en LCR mostraron una sensibilidad y especificidad superior al 90%, mientras que la última se realiza con una gota de sangre y mostró sensibilidad y especificidad superior al 99%. Como ventajas adicionales encontramos que estas nuevas pruebas tienen una lectura rápida (10 minutos), costo inferior a los 5 dólares, no requiere de infraestructura de laboratorio y recientemente han sido validadas en LCR y orina. (15) Importante señalar que todas las pruebas de detección del antígeno capsular pueden permanecer positivas posterior a la negativización del cultivo por meses o años. (19)(20) El cultivo micológico no pierde su preponderancia en la confirmación diagnóstica, aunque es un examen que tarda días en ofrecer un resultado definitivo, por lo que el inicio del tratamiento no debe retrasarse hasta la confirmación diagnóstica.
Sin embargo, el diagnóstico definitivo no concluye con la detección de la infección micótica. Esfuerzos por identificar si existe una causa subyacente de inmunosupresión no deben ser escatimados. Es ampliamente conocido el mayor riesgo que presentan los pacientes VIH positivos de padecer una MC, aunque en los últimos años se han identificado otras causas de inmunosupresión que también pueden predisponer a esta variante de infección del SNC. En nuestra serie tuvimos 2 pacientes ya diagnosticados en fase SIDA, con conteos de CD4 ligeramente superiores a 100 cel/µL, otros dos en los que no se identificó deficiencia inmunológica, con un caso respectivo de Leucemia Linfoblástica Aguda, Linfopenia Idiopática CD4 y Linfagectasia Intestinal Primaria. Entre otras causas predisponentes se señalan pacientes trasplantados, con enfermedad hepática, insuficiencia renal crónica, neoplasias, Diabetes Mellitus, Proteinosis alveolar pulmonar, tuberculosis, enfermedades autoinmunes (Lupus Eritematoso Sistémico, Sarcoidosis, Artritis Reumatoide, ect), tratamiento con fármacos inmunosupresores (esteroides) y Síndrome Hiperinmunoglobulinemia E con infecciones recurrentes, entre muchas otras. (3)(9)(12)(21) Lo que demuestra los múltiples contextos clínicos en los que se puede presentar una MC. En el caso 1 de esta serie tuvo una respuesta fallida al tratamiento de inducción, (Anfotericina B+Fluconazol) prolongándose la positividad de la tinta china por 6 meses. Por lo que fue necesario adicionar voriconazol 400 mg/día por 2 semanas. En su evaluación diagnóstica se excluyeron causas neoplásicas, enfermedades autoinmunes, otras infecciones y pese a tener estudio serológico negativos para VIH y VDRL se realizó carga viral y conteo CD4, demostrándose un conteo inferior a 200 cel/ µL. Excluida otras causas de inmunosupresión, en un paciente masculino en la cuarta década de la vida, que sufre de MC, con recuperación de la meningitis y los valores de CD4 a los 11 meses, hizo plantear el diagnóstico de Linfopenia Idiopática CD4. En reciente revisión sistemática que realiza una caracterización clínica y evolutiva de los 258 enfermos identificados hasta el momento de Linfopenia Idiopática CD4, se apreciaron características clínicas que coinciden con las previamente mencionadas. (22) También se presentó un caso con historia de episodios repetidos de anasarca durante los 2 últimos años, sin daño renal, hepático o intestinal demostrado hasta el momento de su hospitalización. Acude con cuadro de cefalea, fiebre, anasarca y hemiparesia izquierda a predominio crural. Demostrándose tinta china positiva en LCR y cultivo en líquido ascítico con Criptococo Neoformans, iniciándose tratamiento antifúngico con respuesta clínica favorable. En el contexto de una Hipoganmaglobulinemia e Hipoalbuminemia refractaria severa, sin daño hepático, ni renal, se sospechó probable enteropatía perdedora de proteínas por lo que se realizó endoscopía digestiva alta con biopsia intestinal, demostrándose una Linfagectasia Intestinal Primaria. Tres reportes previos de pacientes con MC en el contexto de esta inusual afectación digestiva han sido descritos, dos de ellos con afectación sistémica. (23)(25) Razón por la que se ha recomendado en pacientes con MC, VIH negativos y edemas se debe excluir la Linfagectasia Intestinal Primaria como la causa de inmunodeficiencia. (25)
Referente a los hallazgos en la IRM de cráneo, la dilatación de los espacios de Virchow Robin (VR) fue la alteración radiológica más frecuente en esta serie, seguido de lesiones isquémicas, realce meníngeo, lesiones pseudoquísticas e hidrocéfalo no comunicante. La dilatación de los espacios VR fue inicialmente descrito como una presentación radiológica en pacientes VIH positivos (n=87, 63%), (26) pero estudio retrospectivo reciente, en 114 pacientes asiáticos VIH negativos encontró que el 39% presentaba esta alteración radiológica. (27) En pacientes VIH negativos la meningitis radiológica (realce meníngeo post-contraste) es la característica en IRM más frecuente. (27)(28)(29) Hallazgo que mostramos en uno de nuestros pacientes (fig. 3-B, C). Otras de las lesiones frecuentemente encontradas en pacientes con MC son los psuedoquistes o criptococomas (fig. 1-C), masas o nódulos, áreas de edema focal, infartos cerebrales profundos y corticales (fig. 2-A, B, C), además de hidrocéfalo (fig. 3-A), estas independientes del estado inmunológico del enfermo. (26)(27)(28)(29)
Las complicaciones presentadas en la MC pueden ser propias de la infección y/o del tratamiento. En los casos evaluados la criptococosis diseminada, la disminución de la agudeza visual y auditiva fueron de las más frecuentes. La hidrocefalia fue causa de muerte en uno de los pacientes. La criptococosis diseminada es definida cuando el criptococo es aislado en dos órganos o fluidos diferentes de los enfermos (peritoneo, piel, SNC, líquido sinovial) o cuando un hemocultivo es positivo. Esta complicación ocurre predominantemente en pacientes VIH positivos y ha sido identificado como predictor de mortalidad. (30)(9) Sin embargo en la presente serie de casos apreciamos 2 enfermos con otras causas de inmunosupresión que también desarrollaron esta complicación, por lo que los autores sospechan que no solo este en dependencia de la causa que genera la inmunosupresión, sino también con la severidad de la misma. La disminución de la agudeza visual y auditiva se plantea que son daños consecuentes al incremento de la presión intracraneal, sin excluirse que existan otros mecanismos de deterioro de estas vías nerviosas. (31) Los potenciales evocados visuales y la campimetría son otras de las pruebas que han demostrado afectación subclínica y clínica de la vía visual, siendo una evidencia contundente de la disfunción del nervio óptico a causa de la infección micótica. (32)
El hidrocéfalo comunicante y no comunicante son de las graves complicaciones que se pueden presentar en estos enfermos. Aproximadamente la mitad de los enfermos tiene presiones de LCR superiores a 25 cmH2O y un cuarto más de 35 cmH2O. (3) Trabajos previos han demostrado que el 40% de las muertes ocurridas en pacientes con MC son consecuencia del aumento de la presión intracraneal, (33) secundario a bloqueo de la reabsorción del LCR por organismos vivos o muertos, y/o a la liberación polisacáridos criptocócicos a nivel de las granulaciones aracnoideas. (34) El edema cerebral inducido por citoquinas inflamatorias, así como por su probable efecto osmótico es otro de los factores que contribuye al incremento de la presión intracraneal. (35) Este también favorece la obstrucción de flujo de LCR desarrollando hidrocéfalo no comunicante como mostramos en un paciente de esta serie. Medidas como las punciones lumbares evacuadoras repetidas, el drenaje lumbar externo transitorio y la derivación ventricular permanente son de utilidad en la prevención, diagnóstico, seguimiento y tratamiento de la hipertensión intracraneana. Las dos primeras opciones útiles en pacientes sin obstrucción del flujo de LCR. En relación con el tratamiento, los trastornos hidrolectrolíticos, en especial la hipocalemia, fueron las complicaciones más frecuentemente encontradas. Importante mencionar que en todos los pacientes se utilizó Anfotericina B, debido a la no disponibilidad de Anfotericina B Liposomal, lo que pudo incrementar la frecuencia de efectos adversos. El deterioro reversible de la función hepatorrenal fue otro de los efectos relacionados con los anti-fúngicos. El seguimiento de estos parámetros es necesario para optimizar la evolución final de estos pacientes.
El presente trabajo tiene limitaciones que deben ser mencionadas. Se trata solo de una serie de casos atendidos en un único centro hospitalario de tercer nivel, con análisis descriptivo de los mismos, lo que no permite realizar análisis explicativos.
Conclusiones
La MC es una neuro-infección con una elevada morbimortalidad, con síntomas iniciales que pueden ser inespecíficos lo que retarda el diagnóstico e inicio de los antifúngicos. Las condiciones inmunosupresoras predisponentes pueden ser múltiples y en ocasiones todo un reto diagnóstico. El abordaje multidisciplinario de las variadas complicaciones que pueden derivarse de la infección, o de los fármacos utilizados puede contribuir a una buena evolución de los enfermos.