Introducción
La epilepsia, una enfermedad caracterizada por convulsiones recurrentes no provocadas, actualmente afecta a más de 50 millones de personas alrededor del mundo; la mayoría en países en vías de desarrollo (1). En Ecuador, en el 2016 se reportaron 311 ingresos de población pediátrica con mal control de la epilepsia, con una mortalidad de 3 por cada 100 egresos (2). La administración de fármacos antiepilépticos a largo plazo sigue siendo pilar fundamental en el tratamiento para la epilepsia, ya que logran eliminar o reducir la frecuencia de las convulsiones hasta en un 67% de pacientes. A pesar de esto, muchas personas con epilepsia no toman sus medicamentos de manera apropiada (3). La adherencia a la medicación se refiere al grado en el cual el comportamiento de un paciente corresponde a las recomendaciones hechas por un profesional de la salud (4). La no adherencia, por lo contrario, es un problema mayor que puede surgir por una falla inicial en la adquisición de los medicamentos prescritos, descontinuar la medicación antes de que el tratamiento haya sido completado, el no estar de acuerdo con las recomendaciones dadas por el profesional de la salud, tomar más o menos de la medicación prescrita y tomar los fármacos en la frecuencia incorrecta (4)(5).
Las consecuencias de la pobre adherencia a la medicación antiepiléptica son el mal control de las convulsiones, aumento de la morbimortalidad, hospitalización prolongada, empeoramiento del pronóstico del paciente, mala calidad de vida y aumento en los costos de cuidado de la salud. La no adherencia a los antiepilépticos también lleva a un aumento de la carga de los servicios de emergencia y hospitalización y además afecta socialmente, económicamente y psicológicamente a los miembros de la familia del paciente con epilepsia (6). Se estima que esta es muy frecuente entre los pacientes epilépticos, alrededor del 30% (7). Sigue sin delucidarse si la no adherencia en los niños tiene consecuencias similares ya que es fundamentalmente diferente, influyendo el involucramiento de los padres, hermanos o tutores legales, además de los procesos del desarrollo como lo es la pubertad (3). Más aún, en Latinoamérica no existen estudios referentes a la adherencia al tratamiento antiepiléptico en población pediátrica. El delinear la naturaleza dinámica de los patrones de la no adherencia en niños así como sus predictores asociados precede a la evaluación de si las consecuencias de la no adherencia en niños son similares a las del adulto (8). La no adherencia “voluntaria” se define a aquella en la cual los padres han decidido que sus hijos no deberían tomar drogas antiepilépticas basados en argumentos razonables. Las razones potenciales citadas en la literatura incluyen negación que el niño tiene epilepsia, el hecho que se encuentre sin convulsiones, creer que el riesgo de drogas antiepilépticas es mayor que aquel de las convulsiones, el miedo a efectos adversos intolerables o tener dificultades económicas (3)(5).
Los niños con epilepsia de reciente inicio y sus cuidadores pueden ser muy adherentes inicialmente, pero la adherencia puede cambiar si las convulsiones están bajo control. Sin embargo, el olvido es la barrera primaria para la adherencia a tratamiento en varias poblaciones pediátricas, incluyendo epilepsia pediátrica. Además, en contraste con otras enfermedades, aún falta identificar el umbral deseado para adherencia en epilepsia pediátrica (3)(6).
Métodos
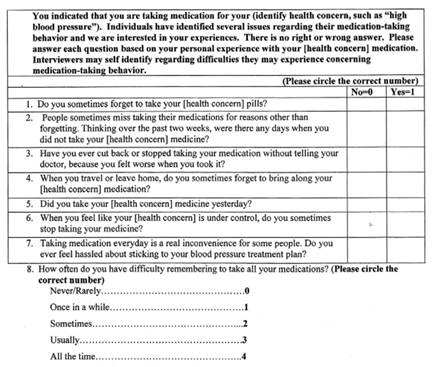
Se realizó un estudio transversal. Los datos fueron recolectados a través de entrevistas a los padres de 119 pacientes que fueron atendidos en consulta externa del Hospital Roberto Gilbert Elizalde desde octubre hasta diciembre del 2014 y de la revisión de las historias clínicas usando un cuestionario que fue estructurado y probado previamente para este estudio. Los datos clínicos neurológicos fueron obtenidos durante las consultas subsecuentes en neurología pediátrica. La primera parte del cuestionario correspondió a datos sociodemográficos de los padres como edad, escolaridad, recursos económicos, posesión o no de seguro médico y la falta o no de información respecto al tratamiento antiepiléptico. En cuanto a la variable recursos económicos, se designaron valores del 1 al 5 para categorizarla; 1 sin trabajo, 2 trabajo informal, 3 sueldo básico, 4 mayor al sueldo básico y 5 menor al sueldo básico. Asimismo, constaron datos referentes a los pacientes como antecedentes patológicos personales y familiares, el tiempo desde el inicio de tratamiento, tipo de crisis según la clasificación del ILAE 1989 (9), número de pastillas al día, número de tomas al día, edad de inicio de la epilepsia, frecuencia de crisis y etiología de la enfermedad. La no adherencia a los antiepilépticos fue medida por la Escala de Morisky de Adherencia a la Medicación (MMAS por sus siglas en inglés). Los primeros siete ítems son de respuesta dicotómica (sí o no) y el último ítem es de respuesta de cinco puntos en la escala de Likert. Posteriormente, se clasificó a los participantes en adherencia alta si el puntaje de la escala era ocho, adherencia promedio con un puntaje entre seis y siete y con pobre adherencia al tener un puntaje menor a seis (Figura 1).
Los datos fueron ingresados a Microsoft Excel 2016 para análisis. Se utilizó estadística descriptiva para describir los datos. Se aplicó un modelo de regresión multivariable para comprobar la asociación entre las covariables y la variable dependiente. Se usó la prueba de chi cuadrado con intervalo de confianza del 95% para demostrar la fuerza de asociación entre variables. El valor p<0.05 fue considerado estadísticamente significativo.
Para la participación en el estudio, se les aseguró verbalmente a los padres de los pacientes que si se negasen a participar ni el cuidado ni la dignidad de sus hijos se verían afectadas ya que no existía relación entre la participación y el resultado o mejoría en la salud o el tratamiento. Asimismo, el consentimiento informado fue obtenido de manera verbal.
Resultados
Ingresaron al estudio 119 pacientes de los cuales 47 (39,5%) fueron mujeres y 72 (60,5%), hombres. El rango de edad más frecuente fue entre 5 y 9 años (36,98%). En cuanto a la variable edad de la madre y del padre, la mayoría se encontró en una edad entre 30 y 39 años con un 41,18 y 44,54% respectivamente. Por otro lado, el grado de escolaridad más frecuente de los padres de los niños epilépticos fue la primaria con un 37,82% en madres y 43,70% en padres. La mayoría de niños (77,31%) poseían seguro de salud. Un 55,46% de padres tenían un ingreso mensual equivalente al sueldo básico ($340).
Respecto a si los padres habían recibido información médica previa acerca de la importancia del cumplimiento del tratamiento, un 48,74% indicó “siempre” y un 15,97% “nunca” (Tabla 1).
Tabla 1 Resultados de las variables sociodemográficas de los padres de los pacientes pediátricos
| Características Sociodemográficas | Frecuencia | Porcentaje | |
| Edad | 0 - 4 | 35 | 29,41 |
| 5 - 9 | 44 | 36,98 | |
| 10 - 14 | 30 | 25,21 | |
| > 15 | 10 | 8,4 | |
| Sexo | Mujeres | 47 | 39,5 |
| Hombres | 72 | 60,5 | |
| Edad de la madre | <20 | 6 | 5,04 |
| 20 - 29 | 35 | 29,41 | |
| 30 - 39 | 49 | 41,18 | |
| 40 - 49 | 24 | 20,17 | |
| >50 | 5 | 4,20 | |
| Edad del padre | 20 - 29 | 21 | 17,65 |
| 30 - 39 | 53 | 44,54 | |
| 40 - 49 | 35 | 29,41 | |
| 50 - 59 | 10 | 8,40 | |
| Escolaridad de la madre | Analfabeto | 3 | 2,52 |
| Primaria | 54 | 45,38 | |
| Secundaria | 45 | 37,82 | |
| Técnico | 4 | 3,36 | |
| Superior | 13 | 10,92 | |
| Escolaridad del padre | Analfabeto | 3 | 2,52 |
| Primaria | 52 | 43,70 | |
| Secundaria | 48 | 40,34 | |
| Técnico | 1 | 0,84 | |
| Superior | 15 | 12,61 | |
| Seguro de Salud | Si | 92 | 77,31 |
| No | 27 | 22,69 | |
| Recursos Económicos | 1 | 4 | 3,36 |
| 2 | 18 | 15,13 | |
| 3 | 66 | 55,46 | |
| 4 | 25 | 21,01 | |
| 5 | 6 | 5,04 |
El 71,43% de niños tomaban solo un fármaco antiepiléptico al día aunque la mayoría (52,10%) lo hacía tres veces al día. Una gran parte de los pacientes pediátricos de este estudio padecía epilepsia no controlada (72,27%), es decir, con ≥ 1 crisis al año. De éstos, un 54,62% había tenido su última crisis hace menos de seis meses (54,62%).
En este estudio la incidencia de no adherencia, considerándose a la categoría “pobre adherencia” al tratamiento antiepiléptico en pacientes pediátricos, fue de 36,97%. (Tabla 2)
Tabla 2 Resultados de la escala de adherencia a la medicación de Morisky
| Morisky | Frecuencia | Porcentaje |
| Bajo | 44 | 36.97 |
| Moderado | 44 | 36.97 |
| Alto | 31 | 26.05 |
| Total | 119 | 100 |
Un 69,75% de padres de los niños epilépticos admitió dejarles de dar la medicación a sus hijos por falta de dinero.
Discusión
La no adherencia al tratamiento es una de las razones para la falla en el tratamiento farmacológico y para el mal control de las convulsiones. La incidencia de no adherencia, considerándose la categoría “pobre adherencia”, fue de 36,97%. Este hallazgo es similar a estudios realizados en Etiopía 37.8% Carolina del Norte 39%, Finlandia 34% y Reino Unido 36.4% (10)(11)(12). Sin embargo, el hallazgo de este estudio fue menor que los realizados en Brasil, Nigeria y Palestina, los cuales fueron 66.2%, 67.4%, y 64% respectivamente (13)(14)(15). Esto puede explicarse por la diferencia en el tratamiento antiepiléptico, al ser en su mayoría politerapia en estos últimos países. Los niños cuyas madres tenían escolaridad primaria fueron menos adherentes que aquellos cuyas madres tenían escolaridad secundaria o superior, de manera que se encontró que esta variable estadísticamente significativa (x2=11.83, IC= 10.13 - 13.53, p=0.018). Asimismo, los niños a cuyos padres no se les había provisto una correcta información médica previa acerca de la importancia del cumplimiento del tratamiento fueron notablemente menos adherentes que a aquellos a los que sí (x2= 9.35, IC= 7.95 - 10.75, p=0.02). Esto se podría explicar porque los pacientes, o en este caso los padres de los pacientes epilépticos, dejan de tomar la medicación por control de la enfermedad o por presentar efectos adversos en caso de no tener una noción de la condición de sus vástagos y la necesidad de tener una correcta adherencia al tratamiento. Este resultado es consistente con un estudio realizado en Kenia (16). Los individuos a quienes no se les proveía información acerca de su enfermedad, la duración del tratamiento y los efectos adversos de los fármacos fueron 2.2 veces menos adherentes que aquellos con conocimiento al respecto.
Por otro lado, no se encontró una asociación significativa entre la posesión de seguro de salud y la no adherencia al tratamiento antiepiléptico (x2=0.002, IC: -0.68 - 0.69, p=0.98). Sin embargo, sí se demostró una asociación con la suspensión de la medicación por falta de dinero (x2=5.98, IC= 5.29 - 6.67, p=0.01), que luego se corroboró con el modelo de regresión multivariable en el cual el odds ratio ajustado (x2= 0.58, IC: 0.5 - 0.66, p=0.01) determina una fuerte correlación. Esta discrepancia puede ser explicada porque el esquema antiepiléptico que cubre el seguro social difiere del requerido por cada paciente, cuya naturaleza de la enfermedad varía. Además, otros gastos no son cubiertos como es el de traslado, hospedaje y alimentación.
Conclusiones
En este estudio se constató la alta incidencia de la no adherencia en población pediátrica, equivalente a un tercio del total de participantes. Las causas que la expliquen fueron la baja escolaridad de la madre, la falta de información médica previa y la falta de dinero para adquirir los medicamentos. Como es expuesto, resulta necesario como personal de salud, realizar modificaciones en cuanto a la información médica brindada con énfasis en la importancia de ajustarse al tratamiento antiepiléptico; controlar factores sociodemográficos y relacionados al tratamiento pueden tener un gran impacto en estos pacientes vulnerables.