Introducción
Se denomina fístula carótido-cavernosa (FCC) a cualquier comunicación anómala que se establece entre la arteria carótida interna (ACI) y el seno cavernoso (SC), generando un shunt arteriovenoso que de acuerdo con su magnitud puede manifestarse de forma anterógrada a la órbita, comprometiendo la función ocular.(1)
Dentro de este grupo de fístulas se pueden distinguir dos tipos. En las directas o de alto flujo, se establece una comunicación directa entre la ACI y el SC, provocadas por traumatismos craneales con fractura de la base del cráneo, traumas quirúrgicos directos, roturas de aneurismas carotideos intracavernosos, disecciones arteriales o síndromes de deficiencia del colágeno. Las de tipo indirecto o de bajo flujo, se relacionan con malformaciones durales en las que se establece una comunicación entre las arterias meníngeas (ramas de la arteria carótida externa e interna) y el seno cavernoso; aquí la porción intracavernosa de la arteria carótida interna permanece intacta. Ocurren de forma espontánea y se han relacionado con la hipertensión arterial, trauma, cirugía intracraneal, maniobras de Valsalva, sinusitis y el embarazo (1)(2)(3).
Clasificar la FCC es un paso importante al momento de tomar una conducta terapéutica. En el caso de las fístulas de bajo flujo, más del 70% se resuelven espontáneamente (4), siendo la observación clínica la conducta a seguir; en cambio, las de alto flujo requieren de una conducta más agresiva, mediante técnicas de intervencionismo(5) o radiocirugía(6).
En la confirmación del diagnóstico y la clasificación, los estudios neurovasculares con inyección de contraste (angio-tomografía, arteriografía cerebral y la angio resonancia magnética de cráneo) desempeñan un papel cardinal(7)(8). Sin embargo, como complemento del examen clínico del enfermo, ante la sospecha de una FCC las técnicas de neurosonología, en este caso el Doppler transcraneal y la exploración extracraneal cervical con Doppler, permiten el estudio no invasivo del polígono de Willis (PW), la órbita y en particular la exploración de la ACI y común (9)(10)(11), por lo que a la cabecera del enfermo son herramientas de gran utilidad. Por otro lado, la posibilidad de detectar cambios en el flujo sanguíneo dentro de la órbita ofrece al examinador la oportunidad de seguir la evolución clínica de la fístula.
El objetivo de este trabajo es describir los hallazgos clínicos, imagenológicos y sonográficos de tres pacientes con FCC que fueron precozmente detectadas mediante ultrasonido Doppler, e ilustrar el valor del estudio para el diagnóstico de las FCC.
Pacientes y métodos
Realizamos una revisión retrospectiva de las historias clínicas de los pacientes atendidos en la Unidad de Ictus, entre enero de 2005 y mayo de 2014, con diagnóstico de FCC. Se recogieron variables demográficas y de la enfermedad (edad, género, diagnóstico, antecedente, si existía soplo oftálmico y exoftalmos, y el motivo de consulta), así como los resultados de los estudios de imagen y ultrasonido (US).
La exploración con US se realizó con un equipo de Doppler transcraneal (DTC) Embo-Dop, de la firma DWL de fabricación alemana. Para el estudio se empleó una sonda de 2 mHz en la modalidad de Doppler pulsado. La ACI extracraneal se evaluó colocando el transductor de 2 mHz en el ángulo de la mandíbula a nivel del músculo esternocleidomastoideo, dirigiéndolo en dirección medial con inclinación cefálica, entre 50 y 60 mm de profundidad. La carótida común se estudió con la sonda de 4 mHz desplazándola por dentro del músculo esternocleidomastoideo hasta tropezar con el ángulo de la mandíbula o localizar la bifurcación carotídea. La evaluación de la vena oftálmica se realizó a través de la ventana orbitaria (disminuyendo la potencia a 17 mW) a una profundidad entre 40-60 mm. En todos los vasos se recogieron las velocidades de pico sistólico (VPS), final de la diástole (VFD), medias (VMF), índice de pulsatilidad (IP) y de resistencia (IR).
Esta investigación se realizó garantizando la confidencialidad de los datos individuales de los pacientes presentados y solo se exponen datos relativos a su diagnóstico.
Resultados
Se identificaron un total de tres enfermos (dos mujeres y un hombre), con una edad media de 55,7± 26,6 años. Las características clínico-radiológicas se describen en la Tabla 1.
Tabla 1 Características clínicas e imagenológicas, de los tres casos estudiados.
| Caso | Edad/ género | Motivo de consulta | Etiología | Soplo Oftálmico | Shunt | Tipo de fístula | Arterialización en TAC, IRM o Angiografía |
|---|---|---|---|---|---|---|---|
| 1 | 25/M | Cefalea Diplopía | Traumática | Izquierdo | Izquierdo | Directa | Ambos lados |
| 2 | 73/F | Dolor ocular Diplopía | Criptogénica | no | Izquierdo | Indirecta | Izquierdo |
| 3 | 69/F | Dolor ocular Diplopía | Aneurisma | Izquierdo | Izquierdo | Directa | Ambos lados |
VO. Ventana oftálmica. ACI. Arteria carótida interna.
Después de la entrevista y el examen clínico, los enfermos fueron evaluados con US. En la Tabla 2 se muestran los registros de las velocidades de flujo e índices resistivos en los vasos examinados.
Tabla 2 Parámetros de los vasos estudiados.
| Lado Derecho | Izquierdo | ||||||||||||
| VPS | VFD | VMF | IP | IR | VPS | VFD | VMF | IP | IR | ||||
| Caso 1 | |||||||||||||
| VO | 43 | 19 | 27 | 0,88 | 0,55 | 348 | 190 | 242 | 0,65 | 0,45 | |||
| ACI | 48 | 22 | 30,6 | 0,84 | 0,54 | 65 | 50 | 55 | 0,27 | 0,23 | |||
| ACC | 70 | 15 | 33,3 | 1,65 | 0,78 | 110 | 50 | 70 | 0,85 | 0,54 | |||
| Caso 2 | |||||||||||||
| AO | 40 | 3 | 15,3 | 2,41 | 0,9 | 40 | 20 | 26,7 | 1,31 | 0,5 | |||
| ACI | 61 | 19 | 33 | 1,27 | 0,7 | 60 | 18 | 32 | 1,31 | 0,7 | |||
| ACC | 28 | 3 | 11,3 | 2,21 | 0,17 | 40 | 8 | 18,6 | 1,72 | 0,8 | |||
| Caso 3 | |||||||||||||
| VO | 112 | 36 | 61,3 | 1,23 | 0,67 | 103 | 40 | 61 | 1,03 | 0,61 | |||
| ACI | 40 | 15 | 23,3 | 1,07 | 0,62 | 62 | 30 | 40,6 | 0,79 | 0,51 | |||
| ACC | 80 | 10 | 33,3 | 2,10 | 0,87 | 43 | 12 | 22,3 | 1,39 | 0,72 | |||
VO, vena oftálmica. AO, arteria oftálmica. ACI, arteria carótida interna extracraneal. ACC, arteria carótida común. VPS, velocidad de pico sistólico. VFD, velocidad de pico diastólico. VMF, velocidad media de flujo.
En los dos pacientes con FCC directa (caso 1 y 3), se registró un aumento de la VMF en la vena oftálmica, arterializada, con disminución de la pulsatilidad; en el caso 1 solo en el lado izquierdo y en el caso tres, bilateral. En el paciente con la fístula indirecta (caso 2) los cambios fueron menos marcados.
Caso 1. Paciente de 25 años con exoftalmos y oftalmoplejía izquierda después de trauma craneal ocurrido tres semanas antes de la consulta a neurología. En la exploración física se detecta un soplo oftálmico izquierdo. Figura 1.
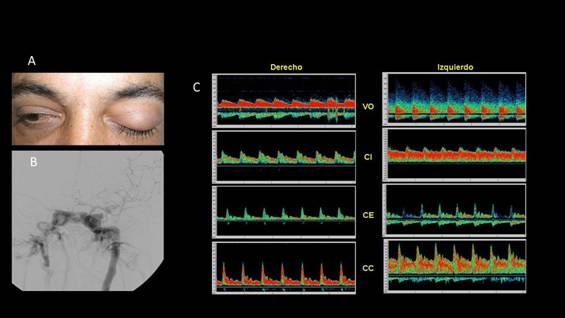
Figura 1 A. Exoftalmia y parálisis extra ocular del ojo izquierdo. B. Fístula carótido-cavernosa izquierda de alto flujo drenando al seno cavernoso contrario. C. Hiperflujo con aumento del componente diastólico en la carótida interna izquierda y carótida común. Arterialización de la vena oftálmica izquierda con velocidades de flujo muy altas.
Caso 2. Paciente femenina de 73 años con oftalmoparesia y exoftalmia izquierda, de dos años de evolución, sin antecedentes de trauma. No se encuentra soplo alguno. Figura 2.
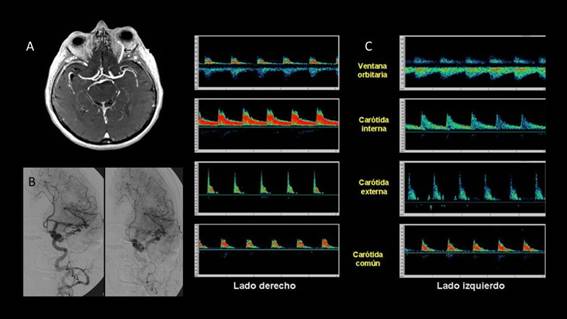
Figura 2 A. IRM con gadolinio, Vena oftálmica superior engrosada (flecha) y ligero exoftalmo izquierdo. B. Fístula carotido-cavernosa indirecta, véase cómo el seno cavernoso, en fase arterial, capta contraste. C. Sonogramas de flujo de las carótidas sin alteraciones. Sonogramas de flujo de la vena oftálmica izquierda, más prominente.
Caso 3. Paciente femenina, 69 años, acude con diplopía y ligero exoftalmo izquierdo, acompañado de dolor retro ocular, dos meses de evolución. Se constató soplo ocular. Sin antecedentes de trauma. Figura 3.
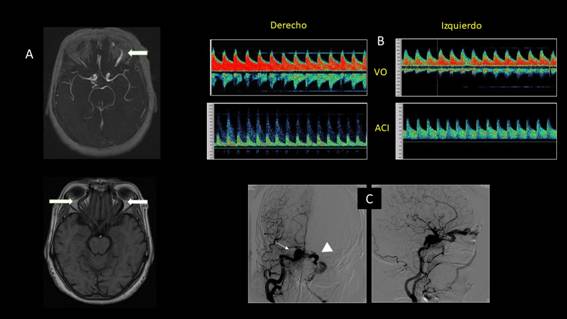
Figura 3 A. IRM con gadolinio, Vena oftálmica superior engrosada de lado izquierdo. En el T1 se visualizan ambas venas engrosadas (flechas). B. Arterialización de las dos venas oftálmicas con velocidades de flujo altas. C. Arteriografía en la que se observa aneurisma de la porción intracavernosa del ACI izquierda (flecha), fístula cavernosa drenando al seno contralateral (cabeza de flecha).
Discusión
Entre las malformaciones arteriovenosas cerebrales las FCC constituyen el 10 al 15%; de ellas el 70-90 % son directas(1)(2)(3)(11)(12). En estos casos, el aumento de presión dentro del SC produce compresión de estructuras nerviosas y actúa como un obstáculo al drenaje venoso, generando edema en los tejidos drenados(1)(2)(3). El drenaje venoso de las FCC es variable: anterior a través de la VO, posterior por el seno petroso inferior y superior por el seno esfeno parietal y las venas silvianas profundas, aunque en la mayoría de los casos el drenaje es mixto y termina afectando el seno cavernoso contralateral(7)(11). La preponderancia de uno u otra vía de drenaje condiciona las manifestaciones clínicas. Generalmente, la mayor afectación la recibe el globo ocular. El aumento de la presión intraocular se expresa con disminución de la agudeza visual, dolor, diplopía, oftalmoparesia, quémosis, soplo y daño irreversible del nervio óptico.
El carácter progresivo y dinámico de la afectación ocular y de la FCC requiere de un diagnóstico precoz y manejo terapéutico inmediato. Una vez que la FCC es definitivamente confirmada mediante arteriografía, una alternativa no invasiva para el seguimiento a largo plazo lo constituye el DTC (13). En nuestro caso, la exploración con ultrasonido DTC forma parte de la monitorización inicial de los pacientes que son atendidos en la consulta de patología cerebrovascular o internados en la Unidad de Ictus.
Un detalle importante en el examen con DTC es que el flujo preponderante de la VO superior impide la diferenciación entre la vena y la arteria oftálmica, al superponerse el sonograma de la vena arterializada con el de la arteria con un mismo sentido de flujo. En los enfermos evaluados se encontró que los sonogramas de las VO presentaban pulsaciones arteriales con inversión de la dirección de flujo, aumento de las velocidades y disminución del IP; y el incremento fue más manifiesto en las FCC directas. Se añade que en la ACI ipsilateral a la fístula, el registro de la VPD fue mayor a la de la arteria homóloga. Esta última variación puede corresponder a un mecanismo compensatorio para sostener la irrigación cerebral, existiendo una fuga arterial hacia el sistema venoso. En un estudio publicado en 2001 por Kilic T et al(13), en el que evaluaron la utilidad del DTC en el diagnóstico y seguimiento de ocho pacientes con FCC, los parámetros que estadísticamente resultaron más confiables fueron las variaciones en la VMF y el IP(13). Otra ventaja del DTC, añadida a la caracterización del flujo en la órbita, es que permite estudiar de forma no invasiva la capacidad de colateralización del PW antes de ocluir la ACI con fines terapéuticos.
Estudios realizados con ecografía duplex transcraneal(11) (12) (13) confirman los mismos cambios encontrados en los parámetros de flujo de nuestros pacientes. Utilizando el color, el criterio directo es la visualización de una imagen en mosaico en proyección de la ACI intracavernosa como expresión del incremento de la velocidad de flujo y turbulencia. Los criterios indirectos son expresión de las variaciones hemodinámicas inducidas por la FCC: velocidad media de flujo elevada, IR disminuidos (< 0,5), arterialización de la VO e IP de baja resistencia, entre otros (11) (12) (13).
El presente estudio tiene limitaciones evidentes en relación con el número de pacientes que presentamos, lo que no nos permite determinar un punto de corte de la VMF o del IP que permita diferenciar entre una FCC directa e indirecta. Sin embargo, los cambios hemodinámicos encontrados en los tres casos se correlacionaron con los hallazgos en los estudios de imagen.














