INTRODUCCIÓN
La parálisis cerebral (PC), ha sido definida como una amplia gama de discapacidades motoras estáticas, no progresivas que se presentan desde el nacimiento o en los primeros años de vida como resultado de lesión a los componentes neuromotores del sistema nervioso central(1). En su etiología se han identificado factores de riesgo (FR), algunos de los cuales pueden ser prevenidos.
Anteriormente se ha demostrado una prevalencia de PC del 2.11 por cada 1000 nacidos vivos(2).
El nacimiento prematuro, ha sido identificado como un fuerte factor de riesgo para PC, y se ha establecido que este riesgo es mayor a menor edad gestacional(3) (4) (5), así como las infecciones durante el embarazo , el bajo peso para la edad gestacional(6) (7)la gestación múltiple, el sangrado en cualquier momento del embarazo(5), la enfermedad materna y baja puntuación de Apgar de 5 min(6), los cuales han sido identificados como los mayores riesgos para el desarrollo de PC.
Por otra parte en un estudio realizado en EUA, recién nacidos a término que se complicaron, pero que estaban libres de ciertos signos anormales en el período neonatal como, actividad disminuida después del primer día de vida, problemas de succión, dificultad respiratoria o convulsiones neonatales, no presentaron riesgo mayor de PC(8). En otro estudio realizado también en niños de término se encontró una correlación significativa entre la admisión a la Unidad de Cuidados Intensivos (UCIN), y la encefalopatía neonatal, en niños que desarrollaron PC(9); también se ha encontrado una asociación de PC con infecciones, malformaciones del sistema nervioso central, eventos adversos perinatales y gestación múltiple(10); así como con infartos placentarios y pre eclampsia(11) (12).
El objetivo del estudio fue establecer los FR y comparar la distribución de los factores prenatal, perinatal y/o postnatales, asociados a parálisis cerebral presente en una población de niños mexicanos con este diagnóstico, con los resultados de algunos estudios previos realizados en Estados Unidos, Inglaterra, España y Suecia.
El estudio fue sometido al comité de Bioética de la Universidad Autónoma de Nuevo León. (Autorización COBICIS -803/2015/011-INA-FBG).
MATERIAL Y MÉTODOS
Diseño de investigación.- Estudio observacional analítico, retrospectivo, de aleatorización simple de comparación de proporciones; con duración de 18 meses, realizado mediante revisión del expediente clínico y encuesta a madres de niños y jóvenes con PC de una institución localizada en Nuevo León, México.
Criterios de inclusión
Pacientes con diagnóstico de PC independientemente de su clasificación topográfica, fisiológica y funcional, que acuden a una institución de Atención Primaria especializada en Parálisis Cerebral, el Instituto Nuevo Amanecer A.B.P, con edad entre 0 a 29 años, y sus madres biológicas.
En un período de 18 meses se realizó la revisión de expedientes clínicos de 230 niños y jóvenes con PC; además de una entrevista a las madres de familia para corroborar los datos clínicos relacionados con los factores de riesgo pre, peri y/o postnatales que pudieron estar asociados a la PC. El estudio correspondió al 65% de la población que acude regularmente a la institución. La selección de casos se realizó bajo un muestreo aleatorio simple del listado de expedientes clínicos de los casos que cumplieron con los criterios de inclusión del estudio.
A través del expediente clínico y de la corroboración directa mediante una encuesta aplicada a las madres biológicas de los pacientes con PC, se recolectó y analizó la información respecto a 29 factores de riesgo, que pudiesen estar en asociación con el desarrollo de PC., y se agruparon según la etapa de su presentación en: pre, peri y postnatales.
Se comparó con resultados de estudios previos de EUA, Inglaterra, España y Suecia.
RESULTADOS
La media de la edad de las madres estudiadas fue de 33 años al momento del estudio, y de 26 años al embarazo. (mediana 25, moda 22). La media de la edad de sus hijos al momento del estudio fue de 6 años. Género 63.9% masculino, y 36.1% femenino (Figura 1 y Figura 2).
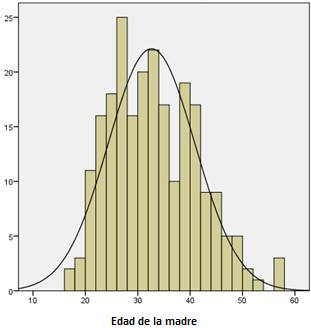
Figura 1 Distribución de la edad materna al momento del estudio. Promedio=32.6 DE=8.2 n=230. La gráfica muestra una distribución uniforme en cuanto a las edades de las madres al momento del estudio.
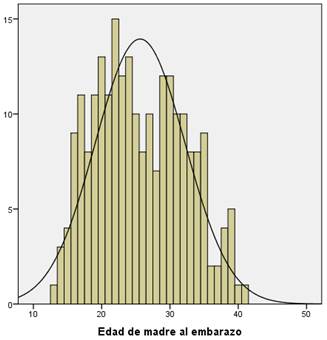
Figura 2 Distribución de la edad de madre al embarazo. Promedio=26.6 de=6.8 n=230. La gráfica muestra una distribución uniforme en cuanto a las edades de las madres al momento del embarazo del paciente con PC.
De la población estudiada, el 45% de estas madres cuentan con estudios de secundaria y el 28.7% de preparatoria o carrera técnica completos; solo el 10% tiene estudios profesionales. El 57.4% son casadas y el 42.6% solteras, separadas, divorciadas, viudas o viven en unión libre. El 89 % de los casos pertenecen a un nivel socioeconómico bajo o medio bajo. (69.9% medio bajo y 19.1% bajo).
Se establecieron dos subgrupos: pacientes nacidos en hospitales públicos y los nacidos en hospitales privados El 79.5% de estos niños nacieron en hospital público y 20.5% en hospital privado, el 61.3% por cesárea (41.7% urgentes y 19.6% electivas). El 38.7% nació por parto (24.8% eutócico y 13.9% distócico). La edad gestacional tuvo un rango de 24 a 42 semanas. El 50.4% fueron inmaduros o prematuros y el 44.8% tuvieron un peso de 2.499 g o menor.
De los factores asociados a PC en la literatura, se estudiaron un total de 29, encontrándose un rango de 0 a 9 factores en cada paciente en los casos estudiados. Media 4.39, mediana y moda de 4.
Se encontraron un total de 941 FR en este estudio, dado que algunos pacientes tuvieron varios factores de riesgo. (Media de 4.39 FR por paciente)
El total de los factores de riesgo en la población estudiada se comportó de la siguiente manera:
Distribución de factores de riesgo: Prenatales 244; perinatales 378, y postnatales 319. Esta distribución por cada factor de riesgo está expresada en la Tabla 1.
Tabla 1: Factores Pre, Peri y Postnatales Asociados a Parálisis Cerebral
| FACTORES | PRENATALES | FACTORES | PERINATALES | FACTORES | POSTNATALES | |||||
| Frecuencia | % | Frecuencia | % | Frecuencia | % | |||||
| IVU. Embarazo | 99 | 43.0 | Hipoxia Perin. | 131 | 56.9 | SdConv<2 | 92 | 40.0 | ||
| Sangrado TV. | 61 | 26.5 | Prematurez | 116 | 50.4 | Ictericia | 84 | 36.5 | ||
| Pre/Eclampsia | 22 | 9.6 | Ruptura P M. | 38 | 16.5 | Neumonía | 36 | 15.7 | ||
| Otras infecciones | 20 | 8.6 | Desp/Plac.Prev. | 19 | 8.3 | Paro Cardio R. | 29 | 12.6 | ||
| Gestac.Mult. | 13 | 5.7 | <Peso/Edad Gest. | 27 | 11.7 | Hidrocefalia | 19 | 8.3 | ||
| DM/HTA | 11 | 4.8 | Hemorr. Cer. | 18 | 7.8 | Mening/Encef. | 18 | 7.8 | ||
| Traum.Mater. | 11 | 4.8 | Circular Cordón | 15 | 6.5 | Hemorr. Cereb. | 14 | 6.1 | ||
| STORCH | 7 | 3.0 | Traumat. Neon. | 9 | 3.9 | T C Encefálico | 10 | 4.3 | ||
| Hipoglic. Mant. | 3 | 1.3 | Bronc/Asfixia | 10 | 4.3 | |||||
| Inf. Mat. Gral/SNC | 2 | 0.9 | Intoxicación | 4 | 1.7 | |||||
| Deshidratación | 3 | 1.3 | ||||||||
| TOTAL | 244 | 378 | 319 |
La Tabla muestra la frecuencia y porcentaje de los factores de riesgo estudiados asociados a la PC.
Entre los factores de riesgo presentes, los más frecuentes en el período prenatal fueron: infección urinaria en 99 casos (43%), y sangrado transvaginal en 61 casos (26.5%),
Los factores de riesgo más frecuentes en el período perinatal fueron: hipoxia perinatal, 131 casos (57%), y prematuridad, 116 casos (50.4%).
Los factores de riesgo más frecuentes en el período postnatal fueron síndrome convulsivo hasta los 2 años de edad, 92 casos (40%), e ictericia, 84 casos (36.5%).
Se realizó el análisis de la interrelación de los FR por institución y al nacimiento, encontrándose significancia estadística con algunos de ellos. Entre ictericia y prematuridad, (<37semanas de gestación), p=.001, RR 3.385, (IC 1.916-5.579); y entre infección de vías urinarias de la madre embarazada y sangrado transvaginal en cualquier momento del embarazo; p=.008; RR 2.209; IC 1.218-4.004. Se analizan otros factores de riesgo en la Tabla 2.
Tabla 2: Interrelacion de los Factores de Riesgo por Institución
| p | RR | IC 95% | ||
|---|---|---|---|---|
| Inst CPN pública y Hemorragia Cerebral perinatal | 0.043 | 1.105 | 1.055 | 1.155 |
| Inst CPN pública y STORCH | 0.218 | 1.038 | 1.010 | 1.068 |
| Inst CPN pública e Inf Urinaria | 0.258 | 1.503 | 0.739 | 3.058 |
| Inst CPN pública y edad gest. <37 sem. | 0.269 | 1.472 | 0.739 | 2.930 |
| Inst CPN pública e Hipoxia Perinat | 0.328 | 1.405 | 0.709 | 2.784 |
| Inst CPN pública e Hipoglicemia | 0.424 | 1.016 | 0.998 | 1.035 |
| Inst CPN pública y RPM | 0.451 | 1.471 | 0.536 | 4.037 |
| Inst CPN pública y Prematurez | 0.521 | 1.267 | 0.615 | 2.613 |
| Inst CPN pública y Traumatismos neonatales | 0.612 | 1.714 | 0.208 | 14.104 |
| Inst CPN pública y otras infecciones | 0.768 | 1.212 | 0.338 | 4.349 |
| Hosp de nacimiento público e Hipoxia Cerebral | 0.025 | 2.081 | 1.087 | 3.986 |
| Hosp de nacimiento público y Prematurez 37< | 0.004 | 2.628 | 1.333 | 5.181 |
| Hosp de nacimiento y hemorragia cerebral | 0.103 | 4.711 | .611 | 36.640 |
| Hosp de nacimiento público e Ictericia | 0.282 | 1.460 | 0.731 | 2.919 |
| Hosp de nacimiento público y TCE | 0.403 | 2.379 | 0.294 | 19.263 |
| Hosp de nacimiento público e InfSist. Materna | 0.472 | 1.011 | 0.996 | 1.027 |
| Hosp de nacimiento público y Paro cardioresp. | 0.648 | 1.268 | 0.456 | 3.522 |
| Hosp de nacimiento público y Mening./Encefal. | 0.680 | 1.310 | 0.363 | 4.725 |
| Hosp de nacimiento público y RP Membranas | 0.736 | 1.165 | 0.478 | 2.841 |
| Hosp de nacimiento público y Bajo peso/edad gest. | 0.793 | 1.148 | 0.410 | 3.211 |
La Tabla muestra la relacion estadistica expresada en valores de p y el riesgo relativo entre diferentes factores de riesgo asociados a PC y el tipo de institucion al nacimiento de los pacientes estudiados.
Los factores de riesgo asociados a PC del presente estudio, fueron comparados con los resultados de otros estudios similares de EUA, Inglaterra, España y Suecia. (Tabla 3).
Tabla 3 Comparación de Factores de Riesgo entre Países
| MEXICO* | E.U.A.** | INGLATERRA*** | ESPAÑA**** | SUECIA***** | |
|---|---|---|---|---|---|
| % | % | % | % | % | |
| PRENATALES | 25.9 | 75 | 73 | 72 | 36 |
| Sexo masculino | 63.9 | 54.7 | 63 | 60.1 | |
| Infección Urinaria en el embarazo | 43 | 17.9 | |||
| Sangrado Transvaginal en el embarazo | 26.5 | 16.7 | 40 | ||
| Pre/Eclampsia | 9.6 | 10 | |||
| Otras infecciones prenatales | 8.6 | 25.8 | 2.1 | ||
| Gestación Múltiple | 5.7 | 2.7 | 1.5 | ||
| DM/HTA | 4.8 | 35 | |||
| Traumatismo Materno | 4.8 | ||||
| STORCH /VIH | 3 | 3.3 | |||
| Malformaciones cerebrales | 31.9 | 13 | 10.7 | ||
| LeucomalasiaPeriventricular | 12 | 8.5 | |||
| Atrofia cerebral | 7 | 12.4 | |||
| Edad materna > 35 Años | 34.8 | 22.3 | |||
| Retardo en el crecimiento intrauterino | 11.7 | 38.5 | 7 | 14 | 6.1 |
| PERINATALES | 40.1 | 25.5 | 46 | ||
| Hipoxia/ Asfixia Perinatal | 57 | 3.7 | |||
| Prematurez | 50.4 | 30 | 14.8 | ||
| Ruptura Prematura de membranas | 16.5 | 42 | |||
| Desprendimiento/Placenta previa | 8.3 | 12.8 | 27 | 2.1 | |
| Hemorragia Cerebral | 7.8 | 14.3 | 26 | 9.1 | 6.6 |
| Circular/Prolapso Cordón | 6.5 | 4.2 | |||
| Traumatismos Neonatales | 3.9 | 7.6 | |||
| Hipoglicemia Mantenida | 1.3 | ||||
| Infección Materna Gral/SNC/Sepsis | 0.9 | 18 | 37 | ||
| Infartos arteriales focales | 45 | 11.1 | |||
| Persistencia de conducto arterioso | 48 | ||||
| Acidosis metabólica | 32 | ||||
| Sepsis | 46 | 3.5 | |||
| Corioamnioitis | 17 | 1.1 | |||
| Enfermedad de Membrana Hialina | 81 | ||||
| Transfusión | 76 | ||||
| Síndrome convulsivo neonatal | 8.6 | ||||
| Hipotensión | 36 | ||||
| Sufrimiento Fetal | 15.5 | ||||
| Apnea recurrente | 48 | ||||
| Ventilación prolongada | 61 | ||||
| Nacimiento en fin de semana | 26.5 | ||||
| Nacimiento durante la noche | 39.3 | ||||
| Parto distócico | 13.9 | 8.6 | 22 | 8.6 | |
| POSTNATALES | 33.9 | 7.2 | |||
| Síndrome Convulsivo <2 | 40 | ||||
| Ictericia | 36.5 | 2.6 | 0.5 | ||
| Neumonía | 15.7 | 12 | |||
| Paro Cardiorrespiratorio | 12.6 | ||||
| Hidrocefalia | 8.3 | ||||
| Meningitis/Encefalitis | 7.8 | 19 | 3.3 | ||
| Hemorragia Cerebral postnatal | 6.1 | 32.3 | |||
| Traumatismo Craneoencefálica | 4.3 | 11.9 | 2 | ||
| Bronco aspiración/Asfixia | 4.3 | ||||
| Intoxicación | 1.7 | ||||
| Deshidratación | 1.3 | 8.7 | |||
| INDETERMINADOS | 18 |
* Barrón y cols, 2017. **Yvonne Wu y cols. 2006; **Andrea Sukhof y cols. 2015; ** Karin Nelson y cols. 1996, 1998; **Perlman J: 2014; **Polivka 1997. ***Murphy JDy cols 1995, 2013. ****GG Chenoll y cols. 2001. ***** Himmelmann y cols. 2014
La tabla muestra una comparación de los FR asociados a PC entre diferentes países con la literatura disponible.
Según los resultados de este estudio, los factores de riesgo asociados a PC más frecuentes en una comunidad mexicana son los perinatales. Los resultados de otros estudios en países como EUA, España e Inglaterra indican que los factores prenatales son los más frecuentes. Suecia reporta resultados de factores prenatales similares a los del presente estudio pero un 18% lo reporta como indeterminado.
Los estudios de estos países tienen metodologías diferentes pero existen factores que pueden ser comparados.
DISCUSIÓN
En el presente estudio se encontraron 941 factores de riesgo asociados a PC presentes en 230 pacientes estudiados, el 74% peri y post-natales.
En países como EUA(13), se han realizado estudios determinando factores de riesgo pre y perinatales que se han asociado a PC, entre los que se han encontrado que la prematuridad tiene el mayor impacto en el desarrollo de la PC, y que la asfixia al nacimiento, y los defectos al nacimiento y lo eventos adversos durante el trabajo de parto contribuyen significativamente en el futuro desarrollo de la PC(3).También se ha documentado que en niños que pesaron más de 2500 gr., que habían experimentado una o más de 14 complicaciones tardías en el embarazo o el parto, pero que estaban libres de ciertos signos en el período de guardería, tenían un mayor riesgo de parálisis cerebral(8)
Sin embargo, actualmente, ya se ha establecido que cada vez hay más evidencias de que en la mayoría de los casos la lesión cerebral asociada con PC no está relacionada con eventos perinatales; que se ha incrementado la supervivencia de los recién nacidos de muy bajo peso al nacer que corren un gran riesgo de desarrollar lesión cerebral isquémica hemorrágica; y que existen limitaciones de los marcadores actuales de estrés perinatal que producen un mayor riesgo de lesión hipóxico isquémica secundaria a asfixia intraparto y que faltan intervenciones específicas para tratar a estos niños(13).
Por otra parte, en Inglaterra, han sido demostrados como FR para PC en niños pre-término, conducto arterioso persistente, hipotensión, transfusión sanguínea, ventilación prolongada, neumotórax, sepsis, hiponatremia, nutrición parenteral; complicaciones que al ser detectadas en los recién nacidos, pudieran servir para agilizar el ofrecimiento de servicios diagnósticos y de intervención temprana a estos niños(24). Anteriormente, en México se ha documentado que el 11.8% de las muertes fetales son debido a anomalías congénitas. No existe información reciente respecto a su asociación con PC. Por otra parte, en España los factores de riesgo prenatales estuvieron presentes en el 72% de casos, los perinatales en el 25,5%, (existiendo un 61,5% de prematuros en este grupo). Y en el 7,2% fueron considerados de origen postnatal.
Por su parte, Ahlin K de Suecia(9) destaca el ingreso del neonato a una unidad de cuidados intensivos como factor de riesgo para PC frecuente. (RR de 4,43).En el presente estudio de los 230 casos estudiados, el 63.4% tuvo el antecedente de haber sido atendidos en una unidad de cuidados intensivos. El 50% de estos casos se asociaron a prematuridad, p=0.001 RR 6.455 IC= (3.167-13.157).Los factores de riesgo asociados a PC más frecuentes fueron:
Hipoxia perinatal: Los marcadores actuales del estrés intraparto raramente identifican a los niños que progresan a encefalopatía hipóxico isquémica(14).En el presente estudio, la hipoxia perinatal se presentó en el 57% de los casos, lo que no es el caso en Inglaterra, donde se ha demostrado que las complicaciones prenatales ocurren en el 73% de las mujeres con parto prematuro, y donde los factores asociados con un mayor riesgo de parálisis cerebral fueron corioamnionitis, ruptura de membrana, y la infección materna(15); del mismo modo en España se ha evidenciado que la asfixia no es la principal causa de PC, y que es frecuente encontrar niños prematuros con factores de riesgo gestacional asociados, que podrían aumentar la vulnerabilidad fetal durante el parto(16) , condicionando la hipoxia y la encefalopatía hipóxico isquémica.
Prematuridad: La media para la edad gestacional de la población estudiada fue de 35 semanas, mediana 37, moda 40. El 50.4 % presentaron inmadurez o prematuridad (<37 semanas de gestación). En EUA, se ha encontrado que la prematuridad tiene el mayor impacto en el desarrollo de la PC, y como es de esperarse, cuando se acompaña de asfixia y defectos al nacimiento es altamente predictiva de este trastorno(3) 17
En España y en Suecia, se ha publicado que del 30% al 35% de los niños que desarrollan PC son prematuros(16) 20; en el presente estudio la prematurez estuvo presente en un 50.4%, por lo que mayores esfuerzos sobre su prevención deben de ser realizados.
Infección urinaria en el embarazo: La infección urinaria en el embarazo, de madres de niños con PC en nuestro estudio, estuvo presente en el 43 %, mientras que en un estudio realizado por Polivka en Ohio, EUA, reporta 17.9% de infecciones urinarias en madres con hijos con PC en comparación del 5.2% de las madres control(21).
Síndrome convulsivo: Este se presentó en el 40% de los casos estudiados, desde el momento de su nacimiento y hasta los 2 años de edad. Cifras similares han sido publicadas en Holanda, donde se ha demostrado que su prevalencia varía con el tipo de PC, está presente en el 20 al 40% de los casos, y es común en hemipléjicos y en tetrapléjicos, y en el 50% de los casos con malformaciones cerebrales y lesiones corticales y subcorticales; en cambio, en estudios en EUA, se ha demostrado un 8.6% de síndrome convulsivo como factor de riesgo para PC(3).
Ictericia: Anteriormente se ha encontrado una asociación positiva entre la ictericia y la PC atetósica y dipléjica. En un estudio realizado en España se reporta un 2.6% de kernicterus en niños que posteriormente desarrollan PC.(16) Actualmente el kernicterus es un evento muy raro en los bebés prematuros en cuidados intensivos neonatales (22). En el presente estudio la ictericia se presentó en el 36% de los casos, la mayor parte de la cual fue fisiológica.
Sangrado transvaginal: En EUA, el sangrado transvaginal del embarazo ha estado asociado a PC en el 13.7 % de los casos (27). Este también ha sido asociado a PC en Noruega en el 5.8 % de los casos(4). En el actual estudio, este estuvo presente en el 26.5%, y solo en el 8.3% de los casos se encontraron complicaciones como placenta previa y desprendimiento prematuro de placenta.
Un estudio realizado en Suecia reporta un 36% de factores de riesgo prenatales, 46% peri-neonatales y un 18% indeterminados(25). En el presente estudio de un total de 941 factores de riesgo presentes, 25.9% fueron prenatales, 40.1% perinatales y 33.9% postnatales; en el 9.1 % de los casos no se evidenciaron factores de riesgo para PC.
En EUA, las infecciones prenatales han sido relacionadas como causa de PC en el 37% de los casos(19); y en España, en el 35%(16).
Los hallazgos de resonancia magnética incluyen infarto arterial focal, 22%; malformaciones cerebrales, 14%, y anomalías de la sustancia blanca periventricular, 12%. Los FR independientes para la PC son la edad materna> 35 años, y la restricción del crecimiento intrauterino(23). En forma similar, en España también se han encontrado, asociadas a la PC, malformaciones cerebrales en el 13% e infarto isquémico en el 11%; además de atrofia cerebral en el 12.4%, hemorragia periventricular en el 9.1%, y leucomalacia periventricular en el 8.5%, entre otras(16). En estudios realizados en Inglaterra en niños pretérmino, se han encontrado FR como persistencia de conducto arterioso, transfusión, ventilación prolongada, neumotórax, sepsis, hiponatremia y nutrición parenteral total(24).
CONCLUSIONES
Los factores de riesgo asociados a Parálisis Cerebral son difíciles de establecer ya que su etiología frecuentemente es multifactorial, y los diferentes estudios a nivel internacional no tienen la misma metodología para determinarlos.
Según los resultados de este estudio, los factores de riesgo asociados a PC más frecuentes en una comunidad mexicana, son los perinatales, lo que difiere a lo reportado en otros estudios de países como EUA, España e Inglaterra, donde los factores prenatales son los más frecuentes. Suecia reporta resultados de factores prenatales similares a los del presente estudio.
Un porcentaje importante de los pacientes estudiados había tenido por lo menos una estancia en UCIN, por lo que sería recomendable la generalización de buenas prácticas en todos los hospitales que ofrecen este servicio, tanto público como privado.
Es indudable la necesidad de que en México y otros países latinos se realicen mayores investigaciones en este campo, con las subsecuentes acciones preventivas en los casos que aplique, dado que se ha demostrado que la PC es más frecuente en pacientes con nivel socio-económico bajo.














