Introducción
La neurología es una especialidad inminentemente clínica. Para el estudio de las patologías neurológicas un examen físico detallado, exhaustivo y ordenado, es fundamental. Cada estructura del sistema nervioso central cumple un papel específico para controlar diferentes funciones del cuerpo humano, y la proximidad de estos elementos puede generar que una lesión localizada en un segmento determinado, se acompañe de sintomatología muy variada. Por este motivo, la información clínica puede ser insuficiente para determinar el origen de los síntomas de determinados pacientes, por lo cual la valoración del cuadro debe complementarse con los estudios de imagen. En algunas ocasiones las alteraciones observadas en estas pruebas obligan al radiólogo a sugerir un listado de posibles diagnósticos diferenciales, los cuales considera compatibles con los hallazgos clínico-radiológicos. En otras, éstas son tan características que permiten sugerir un diagnóstico con un alto índice de seguridad. Presentamos un caso en el que la información obtenida por medio de pruebas de imagen es lo suficientemente característica y, por lo tanto, indispensable para establecer un diagnóstico.
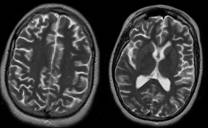
Paciente femenina de 20 años con antecedentes de nefropatía por púrpura de Schonlein Henoch y glomerulonefritis proliferativa endocapilar con depósitos de Inmunoglobulina A, que acude por presentar un primer episodio de convulsión tónico clónica generalizado de aproximadamente 4-5 minutos de duración, con recuperación posterior del estado de conciencia y cefalea residual. Durante su estancia en urgencias presenta un segundo episodio de similares características, el cual fue precedido por un período corto de desconexión con el medio. Durante el examen neurológico no se detectó focalidad neurológica. Se decidió ampliar el estudio del caso con la realización de una tomografía computada (TC) urgente en la que se observaron hipodensidades subcorticales en ambas regiones occipitales (Figura 1). Ante estos hallazgos se decidió complementar la valoración con la realización de una resonancia magnética (RM) cerebral programada. En la RM se visualizaron lesiones subcorticales hiperintensas en secuencias T2 en ambos lóbulos occipitales, correspondientes con las lesiones hipodensas observadas en la TC (Figura 2). La bilateralidad de las lesiones y la ausencia de restricción a la difusión permitieron descartar un proceso isquémico como causante de los síntomas. Los hallazgos clínico-radiológicos, y la evolución del cuadro (resolución en estudios de control), fueron compatibles con el diagnóstico de encefalopatía posterior reversible (PRES) (Figura 3).
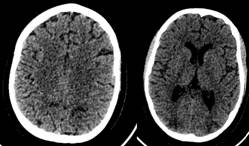
Figura 1 TC simple de cráneo al ingreso. Se observan hipodensidades subcorticales occipitales bilaterales.
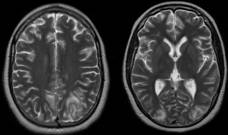
Figura 2 RM de cerebro al ingreso, secuencia T2. Hiperintensidades subcorticales en ambos lóbulos occipitales.
La encefalopatía posterior reversible es una entidad originada por un estado de neurotoxicidad que ocurre por la incapacidad de la circulación posterior para autorregular el flujo sanguíneo cerebral, con consecuente aparición de edema vasogénico en las regiones afectadas1. Inicialmente se creía esta patología era exclusiva de pacientes con severos aumentos de la presión arterial, como las mujeres que sufren de preeclampsia(1). Sin embargo, en estudios recientes se ha comprobado que el PRES se puede relacionar con múltiples factores etiológicos distintos a las crisis hipertensivas, como trasplantes medulares alogénicos, trasplantes de órganos sólidos, exposición a tóxicos y enfermedades autoinmunes(2)(3). En este último grupo de pacientes se atribuye a la disfunción endotelial asociada como causante fundamental de PRES(4). Los datos epidemiológicos provienen de estudios retrospectivos que han llegado a la conclusión de que la mayoría de casos se presentan en adultos de edad media, predominantemente de sexo femenino(5). La clínica de presentación es muy variada, pero generalmente los pacientes acuden con síntomas como cefalea, alteración del estado mental, disminución de la agudeza visual, aumentos severos de la tensión arterial o convulsiones generalizadas2. Éstas últimas están presentes en casi todos los pacientes, y en el 13% se complican con estatus epiléptico(6). En imagen los hallazgos característicos son lesiones focales y simétricas, hipodensas en TC e hiperintensas en las secuencias T2 de la RM, que afectan predominantemente a las regiones parietales y occipitales bilaterales(1)(7). Se han descrito otros patrones de afectación cerebral distinto al clásico, en los que se involucran los lóbulos frontales, la región temporo-occipital inferior, el cerebelo e incluso los núcleos grises profundos(1)(2). En base a las zonas afectadas por la patología se puede clasificar a los casos en una de tres presentaciones frecuentes: holohemisférica, surcal frontal superior, dominante parieto-occipital, con sus variantes parciales o asimétricas(2). La lesiones no suelen restringir a la difusión, lo que indica que suelen ser atribuibles a edema vasogénico y reversibles1. Cuando el cuadro es irreversible, se suelen observar zonas hiperintensas en secuencias de difusión por restricción al movimiento molecular(8). Otros hallazgos que se pueden observar menos frecuentemente son lesiones puntiformes hipointensas en secuencias de susceptibilidad magnética, sugestivas de microsangrados(9).
El PRES es una entidad clínico radiológica, por lo que la realización de estudios de imagen es indispensable para su diagnóstico(5). Los hallazgos de imagen así como la clínica, pueden tener un amplio rango de variación en base a la severidad del cuadro(6). En algunas ocasiones los datos obtenidos pueden ser inespecíficos, por lo que la resolución clínico-radiológica puede ser la única información que nos permite obtener un diagnóstico certero(5). Esta dificultad diagnóstica se ha hecho mayor en el último tiempo, con el descubrimiento de que muchas veces el PRES no es reversible(6). Debe considerarse este diagnóstico en pacientes jóvenes con convulsiones, sobretodo si tienen antecedentes médicos significativos como enfermedades autoinmunes(9). El nombre del síndrome es muy sugestivo, sin embargo, puede crear confusión debido al descubrimiento de nuevos conceptos en los últimos años. El consejo que queremos brindar a los neurólogos es que el PRES no es exclusivo de pacientes con crisis hipertensivas como antiguamente se creía, y puede presentarse en personas con cifras tensionales normales(1). El concepto que deseamos entregar a los neuroradiólogos es que, si bien en la mayoría de casos su presentación radiológica es muy característica, existen varios patrones de afectación, por lo que no siempre es posterior(2). También debemos destacar que los síntomas suelen desaparecer con el tiempo, pero el algunas ocasiones las alteraciones pueden persistir, por lo que esta patología tampoco es siempre reversible(7).