DEFINICIÓN
La palabra síncopederiva de la palabra griega,synkoptein(acortar cortar, reducir). El síncope se define como una pérdida transitoria de la conciencia (TLOC, por sus siglas en inglés) debido a hipoperfusión cerebral transitoria que se caracteriza por ser de inicio rápido, de corta duración, con recuperación completa y espontánea. La mayor parte del tiempo el síncope conduce a una caída. Un paciente sospechoso de padecer este síntoma debe cumplir los siguientes criterios: la pérdida transitoria de la conciencia debe estar presente; inicio rápido y corta duración de TLOC debe estar presente; la recuperación debe ser "completa y espontánea"; el traumatismo craneal y la epilepsia deben estar descartadas. A la anterior definición se debe agregar que el síncope es un síntoma de diversos procesos de enfermedad y no una enfermedad como tal 1.
EPIDEMIOLOGIA
La incidencia del síncope es difícil de estimar, esto se debe a la dificultad de unificar la definición y al sub-reporte. El primer pico de presentación se encuentra en la adolescencia, alrededor de los 15 años siendo la causa más frecuente el síncope vasovagal. Después de los 70 años se presenta el segundo pico de presentación. La incidencia acumulada de síncope oscila entre 5% en mujeres de 20 a 29 años, hasta el 50% en las mujeres mayores de 80 años. La incidencia acumulada de síncope en las mujeres es casi el doble que en lo hombres. El síncope representa del 1% a 3% de los ingresos hospitalarios en la sala de emergencias y se asocia con comorbilidad cardiovascular y farmacoterapia cardiovascular. En los adultos mayores, el síncope es una causa importante de morbilidad y mortalidad.2
El síncope vasovagal es la causa más frecuente de síncope para la población en general. En el adulto mayor la causa principal puede ser de origen cardiaco o una reaparición del sincope vasovagal3. El 39% de los estudiantes de medicina informó síncope durante su vida, con una incidencia más frecuente entre las mujeres4.
Además de la lesión y el aumento de la dependencia, los estudios de calidad de vida muestran consistentemente que el deterioro funcional en personas con síncope recurrente es similar a otras enfermedades crónicas5)(6.
FISIOPATOLOGÍA
Una disminución en el flujo sanguíneo cerebral global constituye la base de la fisiopatología del síncope. Una interrupción brusca del flujo sanguíneo cerebral durante menos de 10 segundos en un sujeto en decúbito supino se ha demostrado que causa la pérdida completa de la conciencia. El mejor ejemplo está representado por el bloqueo AV paroxístico. Sin embargo, incluso en la presencia de la actividad eléctrica cardiaca normal, pruebas han demostrado que una presión arterial sistólica igual o por debajo de 60 mmHg se asocia con síncope( ). La tensión arterial sistólica resulta del gasto cardíaco más las resistencia vascular periférica; por lo tanto, una disminución en uno de estos 2 componentes puede provocar síncope( ).
Una disminución del gasto cardiaco lo suficientemente importante como para inducir un síncope puede ser debido a reflejo inadecuado, como por ejemplo, en el síndrome del seno carotideo, arritmias cardíacas, bloqueo AV paroxístico, taquicardia grave o enfermedad cardíaca como la estenosis aórtica o retorno venoso insuficiente. Una disminución en la resistencia periférica puede ser debido a reflejo apropiado, como por ejemplo, en el síncope vasovagal, el daño estructural del sistema nervioso autónomo (por ejemplo en la enfermedad de Parkinson), o en ausencia de daño estructural del sistema nervioso autónomo por fármacos tales como diuréticos( ).
CLASIFICACIÓN
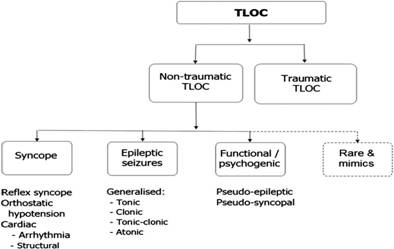
Las causas de TLOC se dividen en formas traumáticas y no traumáticas, y la forma no traumática se divide en los grupos principales de los cuales el síncope es la más común (Figura 1) ( )
El síncope consiste en tres grandes grupos: síncope reflejo, síncope debido a la hipotensión ortostática y síncope de causa cardíaca / cardiopulmonar( ), (Tabla 1).
Tabla 1 Clasificación del sincope según the 2009 ESC classification( ) y the classification of orthostatic hypotension published in 2011( ).
| SÍNCOPE REFLEJO |
|---|
| Sincope vasovagal: desencadenado por el miedo, dolor y posición de pie durante un período prolongado. |
| Síncope situacional: provocado por tos, estornudos, micción, defecación. |
| Síncope del seno carotídeo |
| El síncope debido a factores mecánicos o hidráulicos; (síncope autoinducido), tocando instrumentos de viento y el esfuerzo. |
| EL SÍNCOPE SECUNDARIO A HIPOTENSIÓN ORTOSTÁTICA |
| Hipotensión ortostática inicial |
| Hipotensión ortostática clásica |
| Insuficiencia autonómica primaria (por ejemplo, fallo autonómico puro, la enfermedad de Parkinson) |
| Insuficiencia autonómica secundaria (por ejemplo, la diabetes mellitus, amiloidosis) |
| Drogas |
| Depleción de volumen |
| Hipotensión ortostática retardada |
| SINCOPE CARDÍACO / SÍNCOPE CARDIOPULMONAR |
| Arritmias como causa primaria |
| bradicardia (disfunción del nódulo sinusal) |
| taquicardia (supra o ventricular) |
| Enfermedad cardiaca estructural |
| Enfermedad valvular, embolia pulmonar, cardiomiopatía |
Síncope reflejo
Síncope reflejo se agrupa a un conjunto heterogéneo de condiciones en las que se produce un cambio repentino en la actividad del sistema nervioso autónomo que lleva a una caída en la presión arterial, la frecuencia cardíaca y la perfusión cerebral( ).
Un desencadenante del síncope reflejo es un elemento clave para su diagnóstico. Los tres grupos de síncope reflejo: vasovagal, situacional y síncope del seno carotídeo se distinguen por la naturaleza de sus factores desencadenantes. Anatómicamente el gatillo puede ser de ubicación central (dolor, emoción, fobia, sangre) o periférico (posición prolongada de pie, actividad aferente del seno carotídeo). Las vías aferentes especificas del síncope reflejo son en gran parte desconocidas. El síncope reflejo suele ser precedido por síntomas prodrómicos y signos (palidez, náuseas, sudoración, malestar abdominal) que pueden ocurrir hasta 60 segundos o más, antes de la pérdida de la conciencia( ).
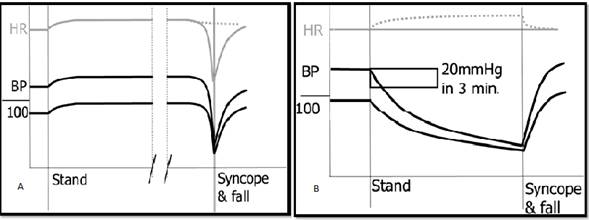
Durante el síncope reflejo la actividad simpática vasoconstrictora eferente disminuye, dando lugar a la pérdida del tono vasoconstrictor. El sistema parasimpático (vagal) aumenta la actividad, dando lugar a una disminución de la frecuencia cardíaca ( )( ). La presión arterial normalmente disminuye rápidamente a un ritmo creciente justo antes de síncope (Figura 2). Se piensa que la disminución de la presión arterial es el resultado de la acumulación de sangre en el lecho esplácnico; en la circulación torácica se produce hipovolemia y aumento de la ventilación. En resumen, este proceso puede disminuir la autorregulación cerebral y finalmente anula el barorreflejo. La recuperación es inmediata después de la restauración del retorno venoso () .
El síncope secundario a hipotensión ortostática
En la hipotensión ortostática clásica se ve afectada la actividad simpática eferente, pero intenta seguir funcionando. En efecto no proporciona suficiente vasoconstricción. Los cambios en la presión arterial y la frecuencia cardíaca se diferencian de los del síncope reflejo (Figura 2A). La hipotensión ortostática se debe a un reflejo normal, mientras que síncope reflejo se refiere a un reflejo anormal. Muchos medicamentos pueden causar hipotensión ortostática, entre ellos medicación antihipertensiva. El más importante mecanismo fisiopatológico clásico de hipotensión ortostática consiste en un deterioro aumentado de la resistencia vascular sistémica que resulta en la acumulación de sangre venosa o depleción de volumen severa. Se define como una disminución de la presión arterial sistólica ≥ 20 mmHg o diastólica ≥ 10 mmHg dentro de los tres minutos de pie o de estar con cabeza erguida( ).
Hay dos formas diferentes de hipotensión ortostática clásica: en la hipotensión ortostática inicial hay un desajuste entre el gasto cardíaco y la resistencia vascular periférica cuando el paciente se levanta rápidamente. Una diferencia importante es que en una la falta de coincidencia se corrige por el sistema nervioso autónomo en segundos, por lo que la presión arterial se incrementará rápidamente, incluso mientras las personas permanecen en pie. En la hipotensión ortostática clásica la presión arterial por lo general sólo aumenta de nuevo cuando se toman otras acciones, como el ejercicio o sentarse( ).
La hipotensión ortostática retardada se produce después de 3 minutos de estar de pie y es probablemente causada por una caída progresiva en el retorno venoso. Es más común en los ancianos y está relacionado con el deterioro de los reflejos compensatorios relacionado con la edad y corazones más rígidos sensibles a una disminución de la precarga( ).
La intolerancia ortostática se refiere a los síntomas y signos que se producen en la posición vertical debido a un desequilibrio en el control circulatorio. El síncope es sólo uno de ellos, los demás son mareo, vértigo, debilidad, sudoración y palpitaciones( ).
Síncope cardíaco
Síncope cardiaco puede ser dividido en dos grupos separados, que tienen en común una disminución dramática y repentina del gasto cardíaco:
Arritmia: las bradiarritmias causan síncope más a menudo que las taquiarritmias. En las bradiarritmia, el síncope ocurre cuando la frecuencia ventricular es baja por determinado tiempo; por lo general esto ocurre cuando la velocidad es inferior a 30 latidos por minuto durante 15-30 s. Las causas más importantes de arritmia incluyen disfunción del nódulo sinusal y taquicardia ventricular, pero varios medicamentos también pueden causar bradicardia o taquiarritmias( )( ). En los últimos años la atención se ha centrado en diversas canalopatías genéticas, que son raras, pero pueden causar la muerte súbita a través de taquiarritmias( )( ).
Enfermedad cardiaca estructural: enfermedades estructurales del corazón causan síncope cuando las demandas del cuerpo sobrepasan la capacidad del corazón para aumentar su función. Esto explica por qué el síncope en la cardiopatía estructural se produce más a menudo durante el ejercicio( ).
MANIFESTACIÓN CLÍNICA
En la población en general el síncope vasovagal es, con mucho, el diagnóstico más común( ). En general, es benigno y la mayoría de las veces no requiere tratamiento específico. Por el contrario, síncope secundario a causas tales como taquiarritmias cardiacas, bloqueo cardiaco o enfermedad valvular pueden presagiar un desenlace fatal o no fatal que podrían evitarse con un adecuado manejo ( )( ).
Una de las causas fácilmente reconocible es la hipotensión ortostática inicial(). Por lo general la historia es una de síncope dentro de los 30 segundos de pie o mientras camina hacia un destino cercano, como la cocina, año o habitación cercana. El paciente logra caminar sólo unos pasos antes del colapso. Una segunda causa es fácilmente reconocible, el síncope vasovagal, causado por la exposición a las agujas, sangre, muerte, etc.( ).
La tercera causa muy común es el síncope vasovagal que se produce cuando el sujeto ha estado sentado, de pie o caminando, durante al menos varios minutos ( ) algunos ejemplos pueden incluir a pacientes que se desmayan en la iglesia, mientras están de pie en posición de firmes; o en ambientes calientes, tales como duchas. El síncope causado por hipotensión ortostática clásica generalmente se acompaña de una historia de presíncope, que se ve agravada por períodos más largos de la postura erguida, y el síncope en sí es mucho menos común que el presíncope. Los pacientes con síncope causados por arritmias cardíacas generalmente no tienen pródromo, se pueden presentar unas breves palpitaciones( )( ) y por lo general tienen un historial de algún tipo de enfermedad cardíaca ya sea eléctrica o estructural y en el electrocardiograma (ECG) se pueden ver alteraciones ( )( ).
Dependiendo de la causa del síncope se puede o no presentar pródromo, que más comúnmente se compone de diaforesis, calor y rubor( ). La verdadera pérdida de la conciencia por lo general dura menos de un minuto, aunque algunos pacientes pueden tardar varios minutos en recuperar plenamente la conciencia. A menudo hay un periodo bastante prolongado, en caso de fatiga( ).
DIAGNÓSTICO
La causa del síncope se identifica con éxito en casi la mitad de los pacientes con historia clínica detallada y un examen físico completo. En la evaluación inicial (Figura 3) se debe obtener información del paciente o de un testigo ocular, donde narre con detalle las circunstancias y la actividad inmediatamente antes del evento, los desencadenantes identificados o factores, situaciones precipitantes, si el síncope se produjo mientras el paciente estaba de pie o acostado, y cualquier síntoma, advertencia o señal antes del evento. Obtener información sobre la presentación de movimientos convulsivos, pérdida de control de esfínteres, lengua mordida y si la recuperación fue rápida o retardada. Al obtener la historia, también es importante reconocer los pacientes que pueden estar en riesgo de muerte súbita cardíaca( ).
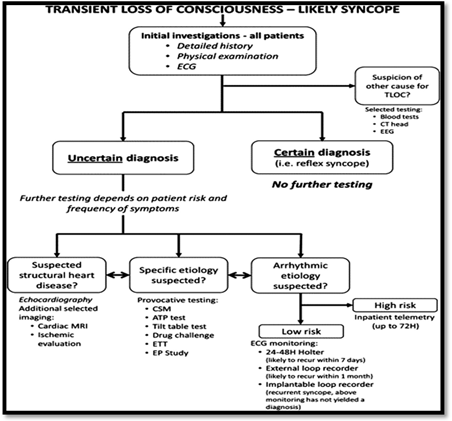
Figura 3 Aproximación a la investigación de síncope. ATP, adenosine triphosphate; CSM, carotid sinus massage; CT, computed tomography; ECG, electrocardiogram; EEG, electroencephalogram; EP, electrophysiology; ETT, exercise treadmill test; TLOC, transient loss of consciousness. ( )
Aunque la mayor parte del rendimiento diagnóstico se obtiene con la historia, el examen físico también puede proporcionar información importante. Los signos vitales posturales pueden sugerir un diagnóstico de hipotensión ortostática. Las mediciones de la tensión arterial deben realizarse en posición supina, sentada y de pie( ). El examen cardiovascular se centra en identificar o excluir la enfermedad cardíaca estructural. Se debe prestar especial atención a los ruidos sobreagregados: murmullos, clics, galopes, así como las perturbaciones del ritmo. El examen neurológico puede revelar déficits que implican otras causas de pérdida transitoria de la conciencia, tales como convulsiones o condiciones asociadas con la disfunción autonómica, como la enfermedad de Parkinson. Se debe evaluar la marcha, el equilibrio, prueba cognitiva corta en pacientes mayores de 80 años, evaluar la memoria( ). El masaje del seno carotídeo es parte del examen físico estándar en adultos con síncope (generalmente> 50 años), y debe realizar solo con monitoreo continuo de la tensión arterial y monitoreo cardíaco continuo( ).
Un ECG de 12 derivaciones se debe tomar a todos los pacientes con pérdida de conciencia, especialmente después del ejercicio. Se debe prestar especial atención al intervalo QT, preexcitación, bloqueo de rama, hipertrofia ventricular de cualquier tipo, bloqueo AV. La evaluación del ECG es particularmente importante si se sospecha de un síndrome de QT largo. Si los acontecimientos parecen estar relacionados con el ejercicio o el estrés y el ECG es normal, se debe realizar un ECG de esfuerzo( ).
Cuando se sospecha que la causa del síncope tiene su origen en una patología cardiaca estructural, la ecocardiografía desempeña un papel central( ). La evaluación de la disfunción ventricular izquierda por ecocardiografía es un paso importante en la estratificación del riesgo y ayuda al manejo (pruebas electrofisiológicas). Otras técnicas de imagen como la tomografía computarizada (TC), resonancia magnética, cintigrafía, y cateterismo cardiaco tienen un papel limitado en la investigación de síncope y sólo debe utilizarse en casos seleccionados( ).
El objetivo de las pruebas de provocación es reproducir un episodio sincopal o provocar una respuesta arrítmica o fisiológica anormal que sugiera fuertemente el mecanismo del síncope. Entre las pruebas que se pueden realizar se encuentran masaje del seno carotídeo (MSC), test de basculación, prueba de ATP y el estudio electrofisiológico( ).
El MSC consiste en aplicar una presión externa en la región en la que se ubica el seno carotídeo. Esto produce una disminución en la frecuencia cardiaca, alargamiento del intervalo PR y una caída de la tensión arterial. En las guías de 2009 se recomienda realizar MSC a todos los pacientes con síncope de causa desconocida a partir de los 40 años y considerar positiva una respuesta si el paciente presenta una asistolia ≥ 3 s y/o una caída de la PA sistólica ≥ 50 mmHg, con reproducción de los síntomas( ).
El test de basculación se lleva a cabo generalmente durante 30 a 45 minutos después de una fase de estabilización horizontal de 20 minutos, y luego se inclina al paciente un ángulo entre 60 ° y 80 ° (con 70 ° el más común). La sensibilidad de la prueba puede aumentarse, con una caída en la especificidad, mediante el aumento del periodo de inclinación, ángulos con inclinación más pronunciada, y agentes provocadores, tales como isoproterenol o nitroglicerina( ). Esta prueba es importante en el estudio del síncope de origen desconocido. Una de las principales ventajas de las pruebas de inclinación es que se puede ser testigo de la reproducción de los síntomas en un medio ambiente controlado, y supervisado( ).
El monitoreo está indicado en pacientes con enfermedad estructural del corazón significativa, alteraciones del ECG basal, palpitaciones en el momento del síncope, ausencia de un pródromo con pronta recuperación o una fuerte historia familiar de muerte súbita o arritmia( ).
El monitoreo electrocardiográfico se indica si hay sospecha clínica de una causa arrítmica del síncope. La mejor prueba para el diagnóstico es la correlación entre los síntomas y el ritmo, que sólo puede llevarse a cabo con supervisión. La presencia de algunas arritmias significativas, definida como asistolia prolongada o bloqueo auriculoventricular (AV) de segundo grado, bloqueo AV de tercer grado, taquicardias supraventriculares rápidas, taquicardia ventricular, cuando se correlacionan con los síntomas, se considera como diagnóstico () . Por el contrario, la ausencia de arritmia durante el seguimiento, mientras se produce un episodio sincopal, también es útil y excluye prácticamente una causa arrítmica( )( ).
La grabación de vídeo ha permitido a los médicos ver episodios y, cuando se combina con la vigilancia física, incluyendo ECG continuo y EEG, puede ayudar a proporcionar un mejor rendimiento diagnóstico( ).
El monitoreo holter implica monitorización ECG continua durante un período de al menos 24 horas. En varios estudios sólo el 4% de los pacientes presentaron síntomas durante el período de seguimiento( )( ). El monitoreo holter puede excluir una causa arrítmica cuando no hay anormalidad del ritmo en el momento de los síntomas( )( ).
Grabadoras de bucle externos tienen una memoria que registra continuamente la actividad cardíaca y pueden transmitir datos a un centro de control( )( ). El rendimiento total para el diagnóstico de una arritmia es 12% en pacientes con síncope de origen desconocido( ).
El holter implantable es un dispositivo que, al igual que con las grabadoras externas, registra un único ECG continuamente, pero se coloca por vía subcutánea ().
La elección del dispositivo de supervisión depende de la frecuencia anticipada de episodios, basados en la historia de la frecuencia de los acontecimientos. Por lo tanto, el monitoreo holter se utiliza en pacientes en los que se espera que el síncope se repita dentro de una semana. Grabadoras de bucle externos se utilizan cuando se espera que el síncope se repita en el plazo de 1 mes. Los dispositivos implantables se utilizan en pacientes con episodios menos frecuentes, pero con una fuerte sospecha de arritmia( ).
TRATAMIENTO
El tratamiento de los pacientes con síncope depende de la causa y el mecanismo de los episodios sincopales. Adicionalmente se debe tener como objetivos el aliviar los síntomas y mejorar el pronóstico( ).
Aliviar los síntomas implica evitar las recurrencias sincopales y si esto no es posible, al menos, reducir el número de recurrencias( ).
Los pacientes con síncope reflejo, en general, tienen un buen pronóstico en términos de supervivencia( )y, en consecuencia, estos pacientes se deben tratar sólo si presentan síntomas frecuentes y discapacitantes. Los pacientes con síncope cardiaco tienen un mal pronóstico en términos de supervivencia, principalmente relacionados con el tipo y gravedad de la enfermedad cardíaca subyacente y, en consecuencia, en estos pacientes, el tratamiento debe estar dirigido no sólo a la prevención de recurrencias, sino también dirigido a disminuir el riesgo de eventos cardiovasculares o muerte súbita de origen cardíaco( ).
Sincope reflejo
Como medidas generales se debe informar a los pacientes que el sincope reflejo es una condición benigna y generalmente autolimitada, enseñar a reconocer los factores desencadenantes y a evitarlos( ).
Se ha encontrado que la ingestión de agua (aproximadamente 500ml) aumenta la resistencia periférica aumentando la tensión arterial lo que resulta en el aumento de la tolerancia en las pruebas de inclinación( ). El uso de maniobras de contrapresión, como por ejemplo tensar los brazos o tensar los cuádriceps y la musculatura glútea cruzando las piernas puede evitar el sincope o retrasarlo( ).
Los datos que apoyan la realización detilt-training son limitados. Esta consiste en la repetición de pruebas de inclinación hasta que la prueba en la tabla basculante sea negativa. Esta puede ser recomendada en pacientes seleccionados, colaboradores y que no están respondiendo a otros tratamientos( ). En cuanto al uso de medicamentos todavía no existe suficiente evidencia que favorezca un medicamento para prevenir la recurrencia del síncope relejo( ). En estudios recientes se ha encontrado que el uso de β-bloqueadores puede ser eficaz en pacientes mayores de 42 años( ).
El manejo del síncope reflejo, con estimulación cardiaca a partir de la implantación de un marcapasos bicameral, puede disminuir la recurrencia de los eventos si se utiliza en una población seleccionada de pacientes adultos (generalmente mayores de 40 años), con síncope reflejo recurrentes en los que se documentó una asistolia de 3 segundos de duración( ).
Síncope secundario a hipotensión ortostática
Para el manejo de los pacientes con síncope secundario a hipotensión ortostática se debe evaluar el manejo antihipertensivo que tienen, aconsejar medidas de hidratación adecuada, implementar medidas de compresión de las extremidades inferiores, elevación de la cabecera de la cama en un ángulo de hasta 10° para dormir. Se ha encontrado que la fludrocortisona es útil en el manejo de estos pacientes( )( ).
Síncope de origen cardiaco
Cuando se identifica la causa cardiaca del sincope, el tratamiento debe ser dirigido al mecanismo específico. Aquellos pacientes en los que el síncope puede atribuirse claramente a una bradicardia primaria deben recibir un marcapasos. En aquellos en los que el síncope está claramente relacionado con una arritmia supraventricular o ventricular, se debe tratar la arritmia generalmente con la ablación con catéter o drogas( ).