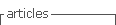Forma sugerida de citación:
Carrillo, G.; Gómez, M.; Rodas, J. y Pimentel, R. “Diseño y construcción de equipo de ventilación mecánica automatizada para asistir insuficiencia respiratoria,” Ingenius, Revista de Ciencia y Tecnología, N.◦ 27, pp. 17-22, 2022. doi: https://doi.org/10.17163/ings.n27.2022.02.
1. Introducción
A inicios del año 2020, América se convierte en el epicentro de la pandemia de SARS-CoV-2 (Severe acute respiratory syndrome coronavirus-2 ) [1, 2], y en marzo es declarada pandemia mundial debido a su facilidad de propagación como efecto de la globalización que se vive [3]. En El Salvador, en ese mismo mes, se registra su primer caso confirmado. Para ese momento se habían activado en el país diferentes protocolos para evitar los contagios masivos en la población. Sin embargo, ya se preparaban hospitales para la atención de futuros pacientes.
En la línea de visualizar el posible impacto de la pandemia en el país, se contemplaron escenarios como la construcción de un hospital especializado para la atención de pacientes con COVID-19 (del inglés, Corona Virus Disease - 2019), fortalecimiento de la capacidad instalada de los hospitales existentes, abastecimiento de oxígeno, posibles medicamentos para el tratamiento de pacientes, entrenamiento y contratación de personal médico para atención de pacientes, entre más acciones. En este último caso, es evidente que cuando un paciente requiere atención personalizada con un equipo de asistencia manual para la respiración, el médico o el auxiliar que lo asiste no puede atender a otro paciente y se convierte en un recurso menos para la atención de las personas, cuyo impacto puede reducirse si se provee de un equipo automatizado que sea fácil de instalar y de usar durante las emergencias.
Las previsiones por posible carencia de equipos para asistencia respiratoria motivaron a los investigadores a proponer sistemas alternativos de ventilación mecánica [4, 5] a partir de las unidades de respiración manual auxiliar AMBU (del acrónimo en inglés Auxiliary manual breathing unit) [6, 7]. Con esta iniciativa se buscó la colaboración entre el Centro de Innovación en Diseño Industrial y Manufactura (CIDIM) y el Instituto de Investigación e Innovación en Electrónica (IIIE), con la gestión de recursos especiales del Instituto de Investigación en Energía (IIE) y el apoyo de la cooperación de la Embajada de Estados Unidos en El Salvador. Para determinar el mejor diseño del sistema, y considerando las fortalezas y capacidad de los centros e institutos, se planteó que cumpliera con los siguientes requisitos:
Aprovechar la existencia de un resucitador manual [8] que usan los paramédicos y los médicos internistas.
Operar el resucitador por dos sistemas, uno electroneumático y otro electrónico.
Que los accesorios estructurales fueran de fácil fabricación en talleres de metal mecánica.
Los sensores de monitoreo especializados serían gestionados a través del American Space UDB del IIE [9], debido a la cuarentena nacional que dificultaba las importaciones de la industria local.
2. Materiales y métodos
En su fundamento básico el sistema diseñado consta de un control electroneumático que acciona un equipo de resucitación manual. Las señales de operación son dadas por un controlador lógico programable, que recibe señales eléctricas de sensores que monitorean el ritmo cardíaco y el nivel de concentración de oxígeno en el aire que se suministra. La primera etapa del diseño consistió en reuniones entre los investigadores técnicos con médicos intensivistas del Hospital San Rafael. En estas reuniones se determinaron las variables de control que deben ser monitoreadas en los pacientes, como son el volumen de aire según la consistencia del paciente, la cantidad de ciclos por minutos que requieren los pacientes de acuerdo con su cuadro clínico, la presión de ventilación, la presión de fin de espiración positiva (PEEP, en inglés positive end-expiratory pressure) [4], [10], el caudal de aire y la relación inspiratoria/espiratoria (I/E). Otro requerimiento importante es que el sistema debería trabajar en tres tipos de ciclos: ciclado por volumen, ciclado por presión y ciclado por combinación de presión y volumen. Sin embargo, con el visto bueno del médico intensivista se optó por el ciclado por volumen, que es una forma simple y efectiva de operación, siempre tomando en cuenta que es una medida emergente [11].
El diseño debería suministrar una ventilación adecuada para los pacientes previo a la liberación de un respirador específico [12], por lo cual se consideró el volumen corriente y la frecuencia respiratoria que mantuviera estable a los pacientes [13]. El volumen corriente se determinó bajo una relación con el peso ideal de los pacientes y se calcula tomando como referencia el peso de las personas:
PCI (peso corporal ideal, kilogramos) hombres [14]:
50 + 2,3*(talla en pulgadas – 60) o
50 + 0,9*(talla en cm – 152,4)
PCI (peso corporal ideal, kilogramos) mujeres:
45,5 + 2,3*(talla en pulgadas – 60) o
45,5 + 0,9*(talla en cm – 152,4)
En cuanto a la frecuencia respiratoria, el ciclo de inspiración y espiración tiene relación con la edad de los pacientes, siguiendo el comportamiento mostrado por la curva de la Figura 1.
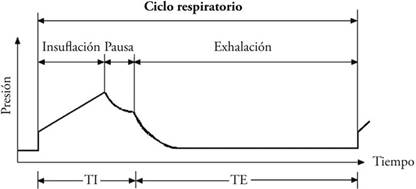
La Figura 1 muestra la relación I/E [15], inspiración [16] (insuflación) y espiración (exhalación), el cual se puede ajustar a valores 1:3. Pero si la condición de los pacientes es preexistencia de asma [17] o exacerbaciones de enfermedad pulmonar obstructiva crónica se pueden realizar ajustes de 1:4. Luego de obtener los requerimientos de operación se elaboró el diseño estructural con ayuda de software CAD [18] y manufactura liviana de impresión 3D [19] con el resultado que se presenta en la Figura 2.
La Figura 2 muestra el diseño obtenido del estructural y el sistema electroneumático. En (a) se muestra la distribución estructural para sostener el resucitador, la colocación de los accesos a las conexiones de aire de entrada y salida, junto con las válvulas reguladoras de presión del resucitador, la compuerta móvil, la cubierta con el juego de botoneras y pantalla de información. En (b) se muestra la distribución del sistema de control electroneumático constituido por la electroválvula neumática 5/3 biestable, reguladores de flujo unidireccionales, regulador de presión, controlador lógico programable PLC (del acrónimo en inglés Programmable Logic Controller), ventilador, adaptadores eléctricos y neumáticos, soportes y configuración de la base estructural.
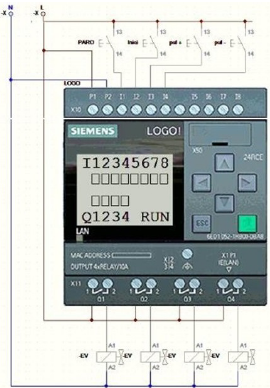
La Figura 3 muestra el sistema estructural (a) y electroneumático (b) ya finalizado, listo para realizar las pruebas y mediciones. Es importante destacar que todos los elementos instalados de los sistemas de control estaban en plaza, porque debido al encierro a causa de la pandemia de COVID-19 no se podían realizar importaciones en El Salvador. Y al necesitar replicar el sistema, se haría sin dificultad. Para el control del proceso se utilizó un micro PLC de la familia SIEMENS. Este es un LOGO en su versión 8.0, el cual puede manejar 4 salidas digitales o mejor conocidas como salidas a relés, las cuales se encargarán de gobernar las válvulas y electroválvulas que el sistema requiere. De igual manera, por medio de la botonera se podrá controlar la cantidad de repeticiones por minuto que el paciente demande y a criterio del médico tratante.
Para el desarrollo del sistema de control se tomó en cuenta la gráfica de la Figura 1, donde se puede ver el proceso de respiración, y donde el especialista pueda determinar si el paciente requiere de 12, 14, 16 o más repeticiones por minuto para su tratamiento. Cabe mencionar que el programa es versátil para ser modificado en cualquier momento, para configurarlo en las cadencias que requieran los médicos internistas. El PLC cuenta con una pantalla que le permitirá al especialista ver la selección de los valores de las repeticiones que ha seleccionado y los botones están señalizados para evitar confusiones en un momento determinado. El sistema electroneumático está preparado para recibir aire comprimido de la infraestructura del hospital, por lo cual se ha previsto que se utilice en la alimentación neumática de las electroválvulas de control.
El diseño del sistema se preparó para colocar procesos de control programados en el autómata que les permitan a los especialistas tener la certeza de cuantas repeticiones están seleccionando para el paciente. De momento, el sistema es de lazo abierto, ya que no se cuentan con los sensores adecuados que nos permitan hacer los lazos de control respectivos. Sin embargo, en una siguiente versión pueden instalarse sensores adecuados para que el sistema se autorregule de acuerdo con la información suministrada por los sensores y convertirlo a un sistema de lazo cerrado. En la Figura 4 se aprecia las conexiones que se tienen entre el autómata y las diferentes partes del respirador.
3. Resultados y discusión
Debido a la concordancia entre los planos y el equipo final, se considera que el prototipo conceptual es de fácil reproducción en su componente estructural y electroneumático.
Para realizar pruebas de funcionamiento y verificar que cumple los parámetros indicados por el médico internista, se realizaron mediciones por parte de personal de INFRA de El Salvador, que se dedica al mantenimiento de equipo de ventilación mecánica asistida, con el uso de equipo especializado.
La Figura 5 presenta el equipo para medición: (a) hace constar que es un Certifier FA TSI High Flow Module [20] y (b) presenta el valor detectado de 0,301 litros de aire y 15,2 insuflaciones por minuto (BPM, Blow per minute). Los valores mostrados coinciden con los indicados por médicos internistas para pacientes con edades entre 25 y 40 años, con 15 a 19 inspiraciones por minuto, valores que se pueden regular programando el autómata y variando el regulador de flujo, estableciendo pulsadores predefinidos para dichos parámetros y para condiciones médicas de los pacientes. Adicionalmente se realizaron mediciones con equipo NI ELVIS [21] del laboratorio de Biomédica de la Universidad, con el que se construyó un gráfico a partir de las señales detectadas por los sensores, y que coincide con los datos obtenidos con los especialistas de INFRASAL.
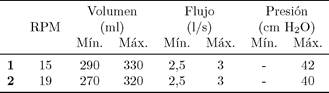
La Tabla 1 muestra los datos medidos con el equipo TSI, indicando las respiraciones por minuto (RPM), el volumen de aire mínimo y máximo en mililitros, el flujo de aire mínimo y máximo en litros por segundo, la presión de aire mínima y máxima en centímetros de agua. El equipo fue configurado para 15 y 19 RPM a solicitud de los especialistas. Cuando se configuró para 15 RPM se tuvo la transferencia de volumen desde 290 hasta 330 ml, el flujo varió desde 2,5 hasta 3 l/s y la presión alcanzada fue de 42 cm H2O. Al configurar el equipo para 19 RPM se tuvo la transferencia de volumen desde 270 hasta 320 ml, el flujo varió desde 2,5 hasta 3 l/s y la presión alcanzada fue de 40 cm H2O [22, 23]. En ambos casos se consideran los valores alcanzados como adecuados.
4. Conclusiones
Algunas de las competencias fuertes de la Universidad Don Bosco residen en las áreas de electrónica, automatización y manufactura, por lo cual se propone el diseño del sistema de ventilación mecánica, asistido por sistemas de control automático. El apoyo brindado por American Space UDB es clave para obtener elementos electrónicos que no se disponían a mano en ese momento por el cierre de las fronteras a causa de la pandemia, pero que son necesarios para el desarrollo de equipos automáticos y médicos, lo cual nos permite dar respuesta ágil frente a desafíos de nivel mundial. A partir del diseño y prototipo se pueden implementar mejoras, que lo vuelve más complejo, eficiente, preciso, pero que permite aplicarlo en mayor número de casos que se presentan a nivel médico. Los sistemas diseñados y construidos son versátiles, porque pueden configurarse de acuerdo con los requerimientos de médicos y pacientes, en tiempos breves, tanto presencialmente como de manera remota.
En el programa del PLC pueden cargarse diferentes programas simultáneamente, de forma que con pulsar diferentes botones o con cambiar la posición de una perilla, se puedan llamar diferentes programas para el funcionamiento del cilindro neumático (ciclos, longitud de carrera) acorde con el requerimiento de cada paciente. Otra ventaja del PLC es que se le pueden conectar diferentes sensores clínicos y con la interpretación de dichas señales se activan cambios automáticamente en las condiciones de operación del sistema de control neumático. El sistema construido puede ser usado para estudios en medicina, en manufactura, en electrónica, en automatización, tanto en formación continua de especialistas, posgrado como en estudios de pregrado. Siempre con el objetivo de facilitar la ayuda humanitaria. El modelo físico construido puede servir como referencia para el desarrollo futuro de modelos matemáticos y de simulación, en las áreas médica, ingeniería, etc.