Introducción
El sobrepeso y la obesidad son un problema de salud pública que afecta tanto a países desarrollados como en vías de desarrollo, su prevalencia está aumentando de forma alarmante, tal es así; que de acuerdo a datos de la Organización Mundial de la Salud (OMS), entre 1975 y 2016, la prevalencia mundial de obesidad se ha triplicado. En el 2008 había en el mundo 310 millones de personas obesas y 1700 millones con sobrepeso (OMS, 2018), mientras que, en el 2016, más de 1900 millones de adultos de 18 o más años presentaban problemas de sobrepeso, de los cuales, más de 650 millones eran obesos (OMS, 2018).
El sobrepeso y la obesidad son el quinto factor principal de riesgo de defunción a nivel mundial. De acuerdo al estudio Global health risks: mortality and burden of disease attributable to selected major risks, Ginebra (OMS, 2009) cada año mueren en el mundo 2.8 millones de personas debido a problemas de sobrepeso y obesidad (Schoofs et al., 2008).
La etiología de la obesidad es multifactorial, tradicionalmente se han identificado como sus principales causas la reducida actividad física y una dieta de baja calidad fundamentada en mayor cantidad de comida rica en grasas y carbohidratos. Otro factor fundamental que contribuye al desarrollo de obesidad es la predisposición genética y la programación metabólica temprana por una mala nutrición perinatal, siendo esta última considerada como causa de mayor propensión para acumular energía en forma de grasa debido al desarrollo de un metabolismo ahorrador en el individuo (Salgado et al., 2010; Vásquez et al., 2016). Recientemente, se ha propuesto que una reducción en la cantidad del sueño puede ser una de las vías causales de la obesidad, debido al gran salto tecnológico que vive la sociedad actualmente, con la automatización de una gran cantidad de procesos y la aparición de la robótica, que condujo a trabajar las 24 horas del día, los siete días a la semana (Rajaratnam et al., 2001) con una disminución de las horas de sueño nocturno.
La falta de horas de sueño es una situación cada vez más frecuente en nuestra sociedad, y afecta a millones de personas en el mundo occidental. En Estados Unidos se reporta que la duración del sueño de la población disminuyó en los últimos años entre 1.5 a 2 horas por noche (Durán et al., 2014).
Durán et al. (2014) señala que aquellos adultos que duermen lo recomendado (7 a 8.5 horas) presentan una mayor puntuación en la calidad de vida y en los subdimensiones de ella, que aquellos quienes duermen menos o más horas de las recomendadas. En Chile, en una investigación llevada a cabo por Durán et al. nn 1706 adultos mayores, encontraron que el 84.0% dormía menos de lo recomendado y el dormir menos horas de las recomendadas estaba asociado con obesidad (Durán et al., 2016).
Un meta análisis de estudios prospectivos en relación a la duración del sueño y obesidad en adultos, que incluyó 197.906 participantes de corta duración de sueño y 164.016 participantes de larga duración de sueño identificaron una asociación significativa entre duración corta del sueño y obesidad (OR 1.45; IC del 95%, 1.25-1.67), mientras que; la duración prolongada del sueño no tuvo ningún efecto sobre la obesidad (OR, 1.06; IC del 95%, 0.98-1.15) Wu et al., 2014).
En trabajadores nocturnos igualmente se reporta una mayor prevalencia de sobrepeso y obesidad en comparación con la población general, con alta predisposición a enfermedades metabólicas, entre otras (Gangwisch et al., 2005), tal es así, que un estudio de Marqueta et al. (2012) sobre la relación entre jornada laboral y horas de sueño con problemas de sobrepeso y obesidad en adultos españoles ponen de manifiesto una prevalencia de obesidad del 17.50% entre quienes realizan trabajos con jornada nocturna y del 17.92% para los que laboran jornadas irregulares. Además; obesidad y sobrepeso se evidenció en un 24.42% y 40.99% respectivamente, entre los que durmieron menos de seis horas al día.
Las alteraciones asociadas a trastornos del sueño no quedan solo en el área emocional y cognitiva, las evidencias indican que el sueño modula las hormonas involucradas en el control de la glucosa y la regulación del apetito (Chaput et al., 2007). La relación de un patrón de sueño corto con la presencia de exceso de peso parece estar relacionado con la alteración de los ritmos circadianos, lo que provoca una serie de cambios hormonales, relacionados con el apetito, como son laleptina, que inhibe la sensación de hambre y la ghrelina que estimula el apetito lo que produce hiperfagia y obesidad, así; a menor tiempo de sueño, las concentraciones de leptina disminuyen y aumentan las de ghrelina, lo cual estimula a tener más apetito y provoca más dificultades para sentirse saciados (Antunes et al., 2010; Crispin et al., 2011), además, se incrementa el deseo por alimentos de los más calóricos, particularmente, dulces, galletas, patatas fritas o comidas saladas. Los adultos privados de sueño comen unas trescientas calorías más por día en promedio que los que duermen lo suficiente y estas calorías adicionales provienen de una dieta sobre todo de grasa saturada. Si se sostienen, las opciones dietéticas realizadas por personas que duermen poco, esto podría predisponerlas a la obesidad y a un mayor riesgo de enfermedad cardiovascular (Leproult et al., 2010).
A nivel de regulación cerebral se han identificado zonas especializadas en reconocer y procesar señales metabólicas provenientes del cuerpo. Particularmente, una de estas zonas integradoras se conoce como hipotálamo lateral donde se encuentran neuronas productoras de un péptido conocido como orexina. La liberación de orexinas induce tanto un estado de hambre y búsqueda de alimento, como un estado de vigilia y alertamiento (Boer, et al, 2004). La actividad nocturna y el desvelo promueven la activación de este sistema orexinérgico en momentos en que las señales del reloj biológico indican dormir. Esta activación podría ser la causa de un estado de hambre y deseos de comer por la noche. De ello surge la propuesta de que en personas que alteran sus patrones de sueño por mantenerse prolongadamente en vigilia, broten deseos de consumir alimentos especialmente dulces y ricos en grasa (Spiegel et al., 2014).
La alteración del ciclo sueño-vigilia presente en estas personas lleva consigo otras modificaciones del metabolismo entre las que se encuentran la resistencia a la insulina y cambios en el metabolismo lipídico, con un aumento del colesterol total y del colesterol de baja densidad (LDL), como describen Ghiasvand et al., (2006), e hipertrigliceridemia y disminución de las lipoproteínas de alta densidad (HDL) como señala Esquirol et al., 2009. Las personas que trabajan por turnos presentan mayores cifras de circunferencia abdominal, niveles más bajos de colesterol HDL y mayor prevalencia de hipertensión arterial y diabetes mellitus (Violanti et al., 2009). Otro estudio en una cohorte de casi 70 mil mujeres mostró un incremento de 1.14 Kg por año en quienes dormían 5 horas o menos, respecto a quienes dormían 7 horas (Patel et al., 2006). Finalmente, la predisposición al hipercortisolismo de estas personas conlleva a una hiperestimulación del eje hipotálamo-hipofisario-suprarrenal que induce al tejido adiposo a producir más grasa (Manenschijn et al., 2011).
Tomando en consideración lo expresado anteriormente, el presente estudio tuvo como objetivo determinar la prevalencia de sobrepeso/obesidad y su relación con las horas de sueño, en el personal de salud del Departamento de Clínica Médica de la Fundación Favaloro, Buenos Aires.
Materiales y métodos
Se realizó un estudio descriptivo, transversal en 50 médicos/as y enfermeros/as residentes del departamento de clínica médica de la Fundación Favaloro. La muestra fue aleatoria y representativa de la población objeto.
Los criterios de inclusión fueron: pertenecer al departamento de clínica de la Fundación Favaloro, tener entre 25 y 54 años de edad y aceptar participar en el estudio. Se excluyeron a los profesionales de salud que no estaban entre las edades de estudio, aquellos que se negaron a formar parte de la investigación. Se registraron la edad, sexo, peso, talla.
La evaluación nutricional se realizó mediante la determinación del índice de Quetelet (IMC), a partir del peso en kilogramos dividido por el cuadrado de la altura en metros (Flegal et al., 2012). El peso y la talla se registraron a través de una báscula tallímetro Health o meter profesional, model: 500kl QTY.1 calibrada. La evaluación de la circunferencia abdominal (WHO, 2008; Altamirano et al., 2017) se realizó con una cinta métrica flexible, no elástica, con precisión de 1mm.
Para la clasificación del Índice de masa corporal, se utilizó la escala de la OMS, la cual incluye los siguientes criterios [25]: 1) Bajo peso: (IMC<18.5, 2) Peso normal (IMC 18.5 - 24.9), 3) Sobrepeso (IMC 25.0 - 29.9), 4) Obesidad I (IMC 30.0-34.9), 5) Obesidad II (IMC 35.0-39.9), 6) Obesidad III, grave o mórbida (IMC ≥ 40.0).
Posteriormente, fue aplicado el Cuestionario de Pittsburgh para valorar la calidad del sueño, el mismo que se validó previamente antes de su aplicación. Este instrumento posee 19 preguntas autoaplicadas las cuales en conjunto nos dan una puntuación entre 0 y 3, siendo 0 puntos la no existencia de dificultad y 3 puntos una severa dificultad en la calidad del sueño (Medina, 2004).
El análisis de los datos se realizó con el software STATA versión 9.1, utilizando estadística descriptiva. Las variables fueron presentadas como gráficos de sectores y de cajas. Como medidas de resumen de los datos continuos se utilizaron la mediana (P50) y el rango intercuartilo (RIC: P25-P75). Los datos categóricos se expresaron como proporciones (porcentajes). La comparación de proporciones se realizó con el test Exacto de Fisher y se utilizó un nivel de significancia de 0.05
Consideraciones éticas. Para la ejecución del trabajo se tomó en consideración los aspectos reflejados en la declaración de Helsinki para la elaboración de estudios en humanos, donde los participantes firmaron un consentimiento informado para la participación en el estudio previo a la valoración antropométrica y aplicación de cuestionarios, cumpliéndose de esta forma el principio de autonomía que se establece en el Código Internacional de Bioética para las investigaciones en humanos.
Resultados
La población estudiada estuvo conformada por 50 trabajadores de la salud residentes (29 médicos y 21 enfermeros) del Departamento de Clínica Médica de la Fundación Favaloro (Ciudad de Buenos Aires). La mayoría de los encuestados (72%) tenían edades entre 25 y 34 años y el 58% eran mujeres (Fig. 1 a 3).
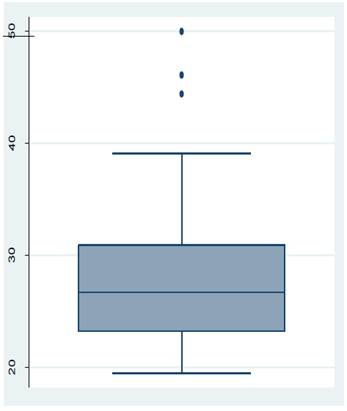
Respecto a la distribución del IMC (Fig. 4), los valores oscilaron entre 19.5 y 50 (mediana: 26.7; RIC: 23.230.9).
La clasificación del IMC realizada en base a los parámetros establecidos por la OMS reportó a un 28.0% de participantes con peso normal (14 de 50), encontrándose individuos con los 6 estados nutricionales evaluados, desde bajo peso hasta obesidad grado III. La proporción de encuestados con sobrepeso y obesidad fue del 70.0% (Fig.5).
La proporción de sobrepeso y obesidad según sexo y edad se muestra en la Tabla 1. El sobrepeso y la obesidad fueron más prevalentes entre los varones que entre las mujeres (76.2% vs 65.5%, respectivamente). En cuanto a la edad, los mayores tuvieron mayor prevalencia de sobrepeso y obesidad: 35 a 44 años (100.0%), 45-54 (83.3%) y 25-34 años (61.1%).
Se exploró, además, la posible asociación entre el padecer sobrepeso/obesidad y la deuda de sueño (descanso diario promedio inferior a 7 horas). Los participantes refirieron un descanso diario promedio de entre 4 y 8 horas. Cabe destacar que el 82.0% de los encuestados resultó con deuda de sueño. Si bien la proporción de sobrepeso/obesidad resultó ser mayor entre los que poseen deuda de sueño (75.6%) con respecto a los que no tienen deuda de sueño (44.4%), dicha diferencia no resultó estadísticamente significativa p=0.106 (Fig. 6).
Discusión
La obesidad es una enfermedad crónica, inflamatoria, progresiva, severa de gran impacto en la salud pública que afecta tanto a países desarrollados como en vías de desarrollo, cuya etiología incluye factores genéticos y de estilo de vida (dieta, actividad física, horas de sueño) (Sweeting, 2007).
En el presente estudio la proporción de encuestados con sobrepeso y obesidad según IMC fue del 70.0% mientras que el 28.0% tuvo peso normal, siendo mayor entre los varones que entre las mujeres (76.2% vs 65.5% respectivamente). Cabe destacar que la proporción de sobrepeso/obesidad resultó ser mayor entre los que poseen deuda de sueño (75.6%) con respecto a los que no tienen deuda de sueño (44.4%) resultados concordantes con los encontrados por Stranges et al. (2008), Wu et al. (2014, 2014a) quienes encontraron asociación entre cantidad de sueño y estado nutricional OR 1.55 (IC 95%: 1.43-1.68), OR 1.45 (IC 95%: 1.25-1.67), OR 1.45(IC 95%: 1.25-1.67), respectivamente.
Resultados inferiores a los de la presente investigación son los exhibidos por María Marqueta de Salas y col en donde sobrepeso se presentó en el 40.81% de los participantes con trabajos de jornada partida y 39.17% entre los de jornadas nocturnas. Además; la presencia de obesidad y sobrepeso entre los que durmieron menos de seis horas al día fue del 24.42% y 40.99% respectivamente (Marqueta et al., 2012).
Durán et al. (2016) en un estudio llevado a cabo en 1706 adultos mayores de Santiago de Chile obtuvieron un 84.0% de adultos mayores que duermen menos de lo recomendado y el dormir menos horas de las recomendadas se asoció con obesidad; resultado superior al encontrado en la presente investigación.
Por otro lado, Peplonska et al. (2015) evidenciaron la existencia de relación entre trabajo por turnos con mayor riesgo de tener sobrepeso y obesidad (IMC ≥30 kg/m 2), con OR = 3.9 (IC 95%: 1.5-9.9), en mujeres enfermeras y parteras que informaron ocho o más turnos nocturnos por mes. Otros autores como Zhao et al., (2011), Kim et al. (2014) y Morales (2014) también encontraron asociación entre el trabajo por turnos y el aumento en la prevalencia de sobrepeso y obesidad, tal es así; que, atendiendo al número de horas de sueño diarias, tanto la obesidad como el sobrepeso fueron más frecuentes entre quienes dormían menos de siete horas al día, lo cual concuerda con los resultados encontrados en la presente investigación. Además; Shlisky et al. (2012) mencionan que al restringir 4 horas de sueño por dos noches se incrementa en un 30% el apetito por comidas ricas en carbohidratos lo cual eleva los niveles de glucosa y disminuye los niveles de insulina, lo que explica que la relación ghrelina/leptina se incrementara en más del 70% comparado con el grupo de duración de sueño mayor. La leptina refleja los niveles de adiposidad, de manera que bajos niveles de leptina señalan reducción del tejido adiposo y asociación con sentimientos de hambre, en cambio; la ghrelina es secretado por el estómago y el duodeno cuando están vacíos y por ello, cuando aumenta su secreción, se estimula la sensación de hambre.
Los mecanismos que vinculan la restricción de sueño con el incremento de peso y obesidad no se encuentran totalmente esclarecidos, sin embargo; podemos mencionar que la restricción tanto aguda como crónica de sueño incrementa los niveles de ghrelina y disminuye los niveles de leptina e insulina, lo que conduce a un aumento del apetito e ingesta de alimentos y genera alteraciones en los niveles de glucosa plasmática (Chaput et al., 2007). Por otro lado, esta restricción de sueño puede estar asociada con una modificación de péptidos hipotalámicos reguladores del apetito/saciedad en el sistema neuropéptidoorexina (Durán et al., 2016).
Al dormir poco o nada por la noche y tener que dormir por el día se produce una alteración en el ritmo circadiano y en los patrones de sueño vigilia que llevan a una descompensación en el ciclo de alimentación-ayuno (Ko, 2013; Kalsbeek et al., 2007). Estudios de laboratorio han encontrado que la restricción de sueño puede desregular el control del apetito, al alterar las hormonas como la leptina y la ghrelina que conduce a una ingesta excesiva de alimentos y disminución del gasto de energía (Knutson et al., 2007). Estos estudios de laboratorio han demostrado consistentemente que después de la privación total de sueño o el sueño restringido, los participantes elevaron la ghrelina y redujeron la leptina, lo que produce una mayor predisposición a ganancia de peso a largo plazo (Knutson et al., 2007).
En concreto, después de una restricción de sueño (menos del tiempo recomendado), los niveles de leptina, factor de saciedad, son bajos, y los niveles de grelina, estimulante del apetito, son altos. Menos tiempo de dormir también incrementa el tiempo de comer, de esta manera; la restricción de sueño incrementa el apetito y la ingesta de alimentos; estos cambios internos temporales podrían ser factores inductores de la sobreingestión de alimentos, que a largo plazo ante desvelos constantes acarrearían una pérdida del control del apetito, sobrepeso u obesidad (Prinz, 2004).
Conclusiones
Horarios de trabajo variables, largas horas de jornada y períodos de guardia son muy comunes en la práctica cotidiana de trabajadores de la salud residentes (médicos y enfermeros) tanto durante su formación como a lo largo de su actividad profesional. Estas exigencias laborales conducen a pérdida del sueño, disrupción del ritmo circadiano y fatiga del personal médico.
Se ha documentado que dormir poco causa déficit en la atención, concentración, reacción y/o memoria, que podrían poner en riesgo a los pacientes. La pérdida del sueño y las guardias nocturnas tienen consecuencias en el área de la salud mental, cambios en el humor, depresión, incremento del estrés y aumento del consumo de alcohol. Asimismo, están documentadas repercusiones en la vida familiar y social, así como efectos negativos en las relaciones personales y disminución del tiempo que se pasa con la familia. Por otro lado, existe información sobre el impacto negativo en la salud física, como quejas somáticas, incremento de complicaciones en el embarazo, incremento en el riesgo de accidentes vehiculares e impedimentos para el aprendizaje. Finalmente, se ha observado una relación entre patrón de sueno corto y jornadas irregulares de trabajo con riesgo de padecer sobrepeso, obesidad y enfermedades crónicas.
En conclusión, en este estudio la proporción de encuestados con sobrepeso y obesidad según índice de masa corporal fue alta y con mayor prevalencia en el sexo masculino. Si bien; los investigados refirieron tener un descanso diario promedio entre 4 y 8 horas, un porcentaje significativamente superior resultó con deuda de sueño y con mayor predominio de sobrepeso y obesidad, resultados que sugieren que el dormir poco o nada por la noche se manifiesta en un aumento en la estimulación del apetito y disminución del factor de saciedad. Ante esta realidad, es necesario implementar estudios para cuantificar los efectos de deuda de sueño en personal de salud médicos y enfermeras. Esta información permitirá implementar medidas específicas relacionadas a una adecuada programación de horarios de trabajo, guardias y periodos de descanso, que promuevan buena higiene del sueño en profesionales de la salud y que garantice excelencia en la atención de los pacientes.












 uBio
uBio