Introducción
Las enfermedades cerebrovasculares (ECV) constituyen la segunda causa de muerte y ocupan el tercer lugar como causa de discapacidad en la mayoría de los países (1)(2)(3)(4)(5). Cada año se registran más de 11 millones de ictus isquémicos (IS) en el mundo, de ellos el 63% tienen lugar en países de ingresos medios bajos o en vías de desarrollo (1). De manera tradicional las ECV son reconocidas como entidades que tiene relación directa con la edad, lo que resulta más evidente en el IS. Sin embargo, no es infrecuente que ocurra en menores de 50 años y que esté asociado a factores de riesgo cardiovasculares clásicos (FRCV) (2-4, 6-8).
En Latinoamérica la información disponible sobre la epidemiología del ictus en adultos jóvenes es limitada. Específicamente, en el Ecuador no encontramos publicaciones que aporten datos al respecto y algunas de las investigaciones que abordan las enfermedades cerebrovasculares se realizan en regiones específicas del país con características étnicas propias (9)(10)(11). De acuerdo con los resultados de la encuesta realizada por el INEC (Instituto Nacional de Estadística y Censo) en el 2019, el ictus constituyó la tercera causa de muerte precedida de la diabetes mellitus (DM) y las enfermedades isquémicas del corazón, afecciones que suelen tener complicaciones vasculares (12).
Conocer las características clínico epidemiológicas del ictus en pacientes jóvenes, es imprescindible para poder desarrollar estrategias encaminadas a la prevención tanto primaria como secundaria, y a la organización de la gestión hospitalaria para el diagnóstico y tratamiento.
El objetivo del presente estudio es describir la etiología y los FRCV encontrados en un grupo de pacientes con 50 años y menos de edad, ingresados en la unidad de ictus (UI) de un hospital terciario público del Ecuador.
Material y métodos
Tipo y área de estudio
Se realizó un estudio descriptivo y retrospectivo de corte transversal, de pacientes con diagnóstico de ictus en fase aguda admitidos en la Unidad de Ictus (UI) del principal centro hospitalario terciario, público, de la ciudad de Quito, Ecuador, entre noviembre de 2016 y agosto 2019.
La UI se ubica en una sala independiente dentro de la planta de neurología, cuenta con 6 camas, cada una con la posibilidad de monitoreo multiparámetros. Es atendida por un especialista en neurología y personal de enfermería fijo; guardia física de 24 horas en la que participan otros especialistas y residentes del servicio de neurología. Cuenta con el apoyo de la unidad de cuidados intensivos, servicio de urgencias, departamento de imagenología, servicio de neurocirugía y otras especialidades médicas que colaboran según la necesidad. En la unidad se reciben pacientes principalmente no afiliados a seguro privado o social, que llegan a emergencias o son remitidos desde otros centros hospitalarios de nivel secundario, centros de salud o casas de salud privada de la provincia de Pichincha u otra. La atención es protocolizada y se lleva un registro continuo de los datos de cada enfermo en un base de datos creada al inicio del estudio.
Criterios de inclusión
-Pacientes internados en la UI.
-Mayores de 18 años de edad y de ambos sexos.
-Diagnóstico clínico-radiológico de ictus isquémico y hemorragia intracerebral, en fase aguda.
Criterios de exclusión
-Enfermos con déficit neurológico focal de causa vascular internados en un servicio distinto a la UI.
-Enfermos con diagnóstico de ataque isquémico transitorio, hemorragia subaracnoidea, hemorragia intraventricular primarias y secundarias, trombosis venosa cerebral y otras condiciones que pudieran simular un ictus.
-Casos con datos incompletos.
Definiciones y variables recogidas.
El tiempo síntoma puerta (TSP): tiempo transcurrido desde el inicio de los síntomas hasta la llegada del paciente al departamento de emergencias del hospital.
Se recogieron las siguientes variables:
Sexo.
HTA: si el antecedente fue declarado por el paciente o los familiares, si existía el registro en la historia clínica del diagnóstico, uso pre hospitalario de medicación antihipertensiva o registro de cifras tensionales mayores de 140/90 mm Hg días antes del ingreso.
DM: si existía el antecedente, tratamiento con insulina o fármacos hipoglucemiantes orales, registros de glucemia en ayuna ≥ 125 mg/dl o hemoglobina glicosilada ≥ 6.5.
Dislipidemia: se definió por el uso pre hospitalario de medicamentos hipolipemiantes o el antecedente de analítica con niveles de lipoproteína de baja densidad (LDL) ≥ 100 mg/dl.
Hábito de fumar si se mantiene activo o lleva menos de dos años sin fumar.
Cardiopatía embolígena, si existe el antecedente de fibrilación auricular crónica o paroxística o se registró durante el ingreso en la UI; antecedente de valvulopatia o se realiza el diagnóstico durante el ingreso. Foramen oval permeable (FOP) si el test de burbujas con Doppler transcraneal resulta positivo y/o se visualiza el defecto en el cierre con ecocardiografía transesofágica con test de burbujas, sumado a una puntuación en la escala de RoPE (Risk of Paradoxical Embolism Score) igual o mayor de 7 puntos (13).
Consumo de alcohol, si en el último mes ha consumido 5 unidades de bebidas alcohólicas al día al menos dos veces en semana. (14)
Tiempo de permanencia en la UI y estancia hospitalaria total (dias).
Procedencia (provincia de Pichincha u otra).
TSP, estratificado en cuatro grupos: indeterminado (cuando no fue posible determinar la hora de inicio), pacientes que llegan con menos de 4,5 horas, entre 4,5 y 24, y con más de 24 horas.
Etiología del ictus:
Para el IS se determinó de acuerdo con la clasificación de la Sociedad Española de Neurología (SEN) (15)(16). La cual considera únicamente la causa más probable del ictus, distinguiendo 5 categorías etiológicas:
Ictus cardioembólico: producido por una cardiopatía embolígena como fibrilación o flutter auricular, estenosis mitral, prótesis aórtica o mitral, trombo intracardiaco, entre otras.
Ictus aterotrombótico: relacionado con una estenosis mayor del 50% de una arteria extracraneal o intracraneal de gran calibre o con una estenosis menor del 50% asociado a la presencia de FRCV.
Ictus por afección de pequeño vaso: infarto menor de 1,5cm en el territorio de una arteria perforante, que se manifiesta clínicamente con un síndrome lacunar típico.
Ictus de etiología infrecuente: en el caso de disecciones arteriales, vasculitis, estados protrombóticos, etc.
Ictus de etiología indeterminada: distinguiéndose 3 subgrupos: ictus de causa desconocida tras estudio completo, ictus de causa indeterminada por estudio incompleto, e ictus de causa indeterminada por coexistencia de 2 o más causas.
Para la hemorragia intracerebral (HIC):
Hipertensiva: Se adjudicó a los pacientes con historia de HTA con tratamiento regular o irregular, antecedente de cifras tensionales sistólicas > 140 mm Hg y diastólicas > 90 mm Hg previo a la hospitalización. En estudio de neuroimagen, hemorragia localizada en sitios asociados a HTA (ganglio-talámica, tallo cerebral, cerebelo). Asociada a las siguientes condiciones: cifras de presión arterial elevadas al ingreso, hipertrofia ventricular izquierda documentada por radiografía de tórax, electrocardiograma y/o ecocardiografía. Exclusión de otras causas (17)(18).
Relacionada anticoagulación: en contexto de administración de fármacos anticoagulantes orales. Localización lobular. En las primeras horas puede verse un nivel hemático debido a que la sangre no está coagulada.
Malformación vascular: si en el estudio vascular con administración de contraste se visualizó una malformación arteriovenosa, fístula arteriovenosa, un cavernoma o Hemangioma cavernoso.
Indeterminada. En los casos en que el estudio fue incompleto o no se llegó a determinar la causa.
Procedimiento:
En todos los pacientes, una vez recibidos en emergencia
y a las 24 horas, se les realizó una tomografía axial computada de cráneo (TC) sin la administración de contraste intravenoso. En los casos con diagnóstico de ictus isquémico (IS) en que no se conocía con exactitud la hora de inicio de las manifestaciones se realizó un estudio de imagen por resonancia magnética (IRM) con técnicas de Flair (Fluid Attenuated Inversion Recovery) y difusión para determinar si aún existía área de penumbra (19)(20).
El diagnóstico etiológico de la hemorragia intracerebral (HIC) se realizó con angio IRM con administración de gadolinio y/o angio TC craneal.
La exploración neurosonológica de los vasos extracraneales (dúplex color), intracraneales (Doppler transcraneal) y el test de burbujas se realizaron en la UI.
Diagnóstico del síndrome de vasoconstricción reversible se realizó de acuerdo con los criterios propuestos por Ducros en el 2012 (21). Condición caracterizada por cefalea de inicio agudo y severa acompañada o no de déficits focales o convulsiones. Curso unifásico sin nuevas manifestaciones más allá del mes del inicio del cuadro. En estudio de imagen vascular con administración de contraste (Angio-RMN, angio-TAC) o directa (Angiografía por cateterismo) se evidencia vasoconstricción segmentaria de arterias cerebrales en ausencia de lesión aneurismática. Normalización completa o sustancial de las arterias, demostrada mediante seguimiento angiográfico indirecto o directo, dentro de las 12 semanas del inicio; para el seguimiento puede utilizarse alguna técnica de neurosonologia (Doppler o dúplex transcraneal)
Procesamiento y análisis de los resultados
Los datos se recogieron de forma prospectiva en la base de datos de la UI diseñada en Excel 2016 y fueron procesados por medio del paquete estadístico Statistical Package for Social Sciences (SPSS-PC), versión 20.0.
Se describieron las frecuencias absoluta y relativa, la media, la desviación estándar de las variables consideradas. Para las variables categóricas se realizaron pruebas no paramétricas: tablas de contingencia de 2 entradas, prueba de Fisher, con significación asintótica por debajo de 0,05. Para las variables cuantitativas se empleó la prueba t de Student para muestras independientes, con prueba de Levene para contraste de comparación de varianzas poblacionales. Los datos recogidos fuero comparados de acuerdo a sexo.
Ética de la investigación
Toda la información recopilada en este estudio forma parte de la evaluación y tratamientos aplicados a los pacientes como parte del protocolo de trabajo de la UI. En ningún caso se exponen datos personales. Por otro lado, la realización de investigaciones derivadas de la base de datos fue aprobada por el comité de investigación del hospital y el jefe del servicio de neurología.
Resultados
Durante el periodo que abarcó el estudio ingresaron en la UI un total de 317 pacientes. De ellos 55 tenían 50 años y menos. Fueron excluidos de la investigación 10 enfermos. Finalmente, se consideraron 45 enfermos (Figura 1). La media de edad fue 38 años (DE 10), sin diferencias entre sexos, p 0,770. En la figura 2 se representa la frecuencia de FRCV; el 77,8% (35 enfermos) contaba con algún FRCV de ellos el 42,2% tenía entre dos y tres factores. Los más frecuentes fueron el consumo de alcohol (33,3%), seguido del tabaquismo y la dislipidemia (22,2 %) respectivamente (Tabla 1).
La mayoría de los pacientes atendidos (31/68,9%) provenían de la provincia de Pichincha, región en la que se encuentra ubicado el hospital. El TSP promedio, en general, fue de 56 horas (DE 95). En casi la mitad de los pacientes supera las 24 horas (46,9%) y poco menos de la tercera parte llega antes de las 4,5 horas (28,6%). La estadía en la UI fue significativamente menor en las mujeres (p 0.007) (Tabla 1) (Figura 2).
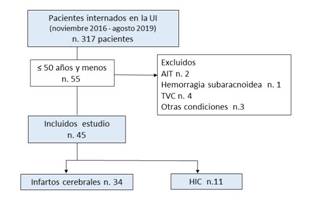
Figura 1 Diagrama de flujo para la selección de los pacientes en el estudio. *UI, Unidad de ictus. HIC, Hemorragia intracerebral. TVC, Trombosis venosa cerebral. AIT, Ataque de isquemia cerebral transitoria.
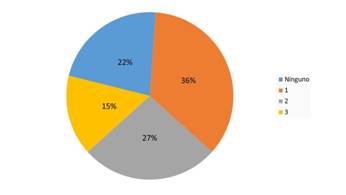
Figura 2 Frecuencia de factores de riesgo cardiovascular en el grupo de pacientes jóvenes con 50 años y menos. *Factores de riesgo cardiovascular considerados: Hipertensión arterial, Dislipidemia, Diabetes Mellitus, Consumo de alcohol, Hábito de Fumar, Ictus isquémico previo, Cardiopatía embolígena.
Tabla 1 Datos demográficos, factores de riesgo, procedencia y tiempos.
| Total n.45 | Varones n.25 | Mujeres n.20 | p | |
|---|---|---|---|---|
| Edad x DE | 38 ± 10 | 38 ± 10 | 37,1 ± 10 | 0,770 |
| HTA n (%) | 9 (20) | 4 (16) | 5 (25) | 0,481 |
| Dislipidemia | 10 (22,2) | 4 (16) | 6 (30) | 0,301 |
| Diabetes Mellitus | 4 (8,9) | 2 (8) | 2 (10) | 1,000 |
| Alcohol | 15 (33,3) | 11 (44) | 4 (20) | 0,118 |
| Fumar | 10 (22,2) | 6 (24) | 4 (20) | 1,000 |
| Ictus isquémico previo | 5 (11,1) | 2 (8) | 3 (15) | 0,642 |
| Cardiopatía embolígena | 4 (8,9) | 2 (8) | 2 (10) | 1,000 |
| Procedencia, Pichincha | 31 (68,9) | 18 (72) | 13 (65) | 0,748 |
| Tiempo SP (horas) x DE | 56 ± 95 | 49,6 (95,5) | 63 (95,4) | 0,642 |
| < 4,5 horas | 11 (28,6) | 7 (28) | 4 (20) | 1,000 |
| ≤ 24 horas | 12 (24,5) | 5 (20) | 7 (35) | 0,320 |
| > 24 horas | 22 (46,9) | 13 (52) | 9 (45) | 0,766 |
| Estadía UI (días) x DE | 3 ± 3 | 4,1 ± 3 | 1,4 ± 3 | 0,007 |
| Estadía total (días) x DE | 11 ± 8 | 11 ± 8,7 | 10,1 ± 7,9 | 0,510 |
*DE, desviación estándar. HTA, hipertensión arterial. UI, unidad de ictus. SP, síntoma puerta.
Predominó el IS (75,5%). Según la etiología, fue más frecuente causa inhabitual (35,3%), seguido del ictus cardioembólico (26,8%) y el de etiología indeterminada (ver Tabla 2). En el grupo de aterotrombótico fue más frecuente la estenosis no significativa de las arterias extracraneales (75%), en todos los casos localizada en las carótidas internas. Las causas más frecuentes de cardioembolismo fueron la FANV (44.4%) y el FOP (33.3%). Las causas de ictus inhabitual se describen en la tabla 3. La frecuencia de la HIC fue del 24,4% y la etiología más frecuente fue la HTA (63,3%). (Tabla 3)
Tabla 2 Tipo de ictus y etiología según sexo.
| Ictus isquémico n % | Total n.34 | Varones n.17 | Mujeres n.17 | p |
| Aterotrombótico | 4 (11,8) | 3 (17,6) | 1 (5,9) | 0,351 |
| Cardioembólico | 9 (26,5) | 5 (29,4) | 4 (23,5) | 1,000 |
| Pequeño vaso | 1 (5,9) | 1 (5,9) | 0 | - |
| Causa inhabitual | 12 (35,3) | 4 (23,5) | 8 (47,1) | 0,281 |
| Indeterminada | 8 (23,5) | 4 (23,5) | 4 (23,5) | 1,000 |
| Hemorragia cerebral n (%) | n.11 | n,8 | n.3 | |
| Hipertensiva | 7 (63,6) | 4 (50) | 3 (100) | 1,000 |
| Relacionada anticoagulación | 1 (9,1) | 1 (12,5) | 0 | - |
| Malformación vascular | 2 (18,2) | 2 (25) | 0 | - |
| Indeterminada | 1 (12,5) | 1 (12,5) | 0 | - |
*DE, desviación estándar.
Tabla 3 Etiología del ictus isquémico (n. 34 pacientes).
| n (%) | |
|---|---|
| Aterotrombótico Estenosis ≥50% Estenosis <50% | 4 (11,8) 1 (25) 3 (75) |
| Cardioembólico Valvulopatía mitral reumática FANV FOP Trombo ventrículo izquierdo | 9 (26,5) 1 (11,1) 4 (44,4) 3 (33,3) 1 (11,1) |
| Inhabitual | 12 (35,3) |
| Sind. Vasoconstricción reversible | 2 (16,7) |
| Moya-Moya | 1 (8,3) |
| Takayasu inflamatorio | 1 (8,3) |
| Estado de trombofilia | 2 (16,7) |
| Disección carotidea | 1 (8,3) |
| Vasculitis LES | 2 (16,7) |
| Neurosífilis | 1 (8,3) |
| Consumo de alucinógenos | 2 (16,7) |
*FANV, Fibrilación auricular no valvular. FOP, Foramen oval permeable. LES, Lupus eritematoso sistémico. Por cien determinados en base a la N de casos en cada grupo.
Discusión
En las publicaciones revisadas, no existe uniformidad en el rango de edad considerado para definir el término “ictus en el adulto joven” lo que puede dificultar la extrapolación de los resultados. Por otro lado, está demostrado que los FRCV y la etiología varían en la medida en que se incluyen pacientes más allá de la 5ta década de la vida, y que existe diferencia entre los más jóvenes y los mayores de 45 años (4). En el presente estudio situamos el punto de corte en 50 años, límite que parece ser aceptado actualmente (22).
En contraste con lo que ocurre con la ECV en mayores de 50 años, publicaciones recientes describen un incremento en la proporción de adultos jóvenes con ictus y de la frecuencia de FRCV (2)(3)(4)(6)(7)(8)(23). En nuestra serie más del 70% de los jóvenes contaba con algún FRCV y poco más del 40% tenía 2 o más. En el Hospital Universitario Ramón y Cajal de Madrid, González-Gómez FJ y cols (24), describen que 3 de cada 4 pacientes con menos de 45 años presentaba algún FRCV, independientemente de la etiología del ictus. Romano JG et al (25), en el análisis de una serie de pacientes hispanos hospitalizados con ictus entre el 2008 y 2010, en dos centros terciarios, el Instituto Nacional de Neurología y Neurocirugía de la ciudad de México y el Jackson Memorial Hospital de Miami (procedentes de Cuba, Colombia, Nicaragua, Honduras, República Dominicana y Puerto Rico) encuentran diferencias significativas en la frecuencia de los diferentes FRCV en los pacientes jóvenes. En los casos hospitalizados en Miami fue más frecuente la HTA, la dislipidemia, el hábito de fumar y el antecedente de ictus; en cambio en los pacientes mexicanos predominó la dislipidemia seguido del tabaquismo y la HTA. En Venezuela, Barrancas Aldana AP y cols (26) en el Hospital General del Este Dr. Domingo Luciani, del estado de Miranda, al analizar los FRCV en pacientes con menos de 45 años atendidos por ictus describen algunas diferencias entre sexos. Predominó la HTA, seguido del consumo de drogas ilícitas, el antecedente de ictus, dislipidemia, cardiopatías, DM y específicamente en las mujeres, la migraña. En Alemania en un estudio de casos y controles, en 2125 pacientes entre 18 y 55 años señalan la HTA, la escasa actividad física, el consumo de alcohol y el hábito de fumar como los más frecuentes; de ellos la HTA (59,7%) y la escasa actividad física (27,1%) fueron los más importantes independientemente del tipo de ictus (27). En nuestros casos predomino el consumo de alcohol, seguido del hábito de fumar y la dislipidemia. Las diferencias descritas en la frecuencia de FRCV entre estudios de diferentes poblaciones señala que existen variaciones locales relacionadas con hábitos dietéticos, estilos de vida y genéticos.
En nuestra cohorte, la proporción de IS y HIC fue similar a la descrita en otros estudios (24)(25). Sin embargo, en la serie de Barrancas Aldana AP y cols (26) predominó la HIC en pacientes jóvenes. Desde el punto de vista etiológico, en el caso del IS la frecuencia de los subtipos varía según las publicaciones. En algunas series europeas destacan los de origen cardiaco y el ictus de causa inhabitual (22)(28). En un estudio que abarca 3331 pacientes, entre 15-49 años, procedentes de 15 centros europeos (7) y en la cohorte de Gonzalez-Gomez FJ, et al (24) el ictus de causa indeterminada fue el más frecuente. En nuestros casos la etiología más frecuente fue la inhabitual, seguido de los embolismos de origen cardiaco y la indeterminada. Resultados que se aproximan a los de Aguilera-Pena MP y cols, en Colombia (29); en su estudio la causa inhabitual (33,5%) fue las más frecuente, seguido de la indeterminada (33,5%) y la cardioembólica (23,6%). Referente a las causas de ictus inhabitual, solo tuvimos un caso con disección arterial, que es señalada como la etiología más frecuente en algunas series (2-24%) (29)(30), dos pacientes con síndrome de vasoconstricción reversible y trombofilia (18,2%). Una revisión reciente sobre IS en el joven, señala que en América central y Sudamérica una causa importante son las enfermedades infecciosas (31). Nosotros solo asistimos a un caso en el que la etiología fue infecciosa y se trató de una neurosífilis.
En relación con la HIC, en nuestra serie la etiología más frecuente fue la hipertensiva seguido de las malformaciones vasculares exclusivas en el grupo de hombres. En otros estudios la ruptura de malformaciones vasculares prevalece sobre otras causas como la microangiopatía hipertensiva (32)(33)(34).
Un punto clave en el tratamiento y recuperación del enfermo con un ictus es la premura con que acude en busca de atención médica especializada; en nuestra serie menos del 30% de los jóvenes llega al hospital en menos de menos 4,5 horas y casi la mitad acude pasada las 24 horas. El retraso en la llegada al hospital ha sido abordado en otros trabajos (26)(35)(36) e indica a la necesidad de realizar campañas que divulguen las manifestaciones del ictus, y a la necesidad de creación de un código ictus extra hospitalario.
Nuestro estudio tiene varias limitaciones evidentes. Se trata de un estudio retrospectivo que puede infra o sobre estimar la frecuencia del ictus en este grupo de edad. Solo incluimos pacientes internados en la UI por lo que la incidencia hospitalaria seguramente es mayor. Por otro lado, se trata de un estudio con un tamaño de muestra pequeño, perteneciente a un hospital del país en el que la mayor parte de los pacientes provienen de la misma región y pueden compartir los mismos factores de riesgo. Por otro lado, no se consideraron condiciones como la inactividad física, el sobrepeso, la apnea del sueño, el antecedente de migraña y el uso de contraceptivos. Sin embargo, tiene la ventaja de reunir los datos de una cohorte de pacientes procedentes de un hospital público con UI y las condiciones para la fibrinólisis farmacológica.
Conclusiones
De acuerdo con los datos obtenidos el encontrar al menos un FRCV modificable en un número importante de pacientes, sumado al retardo en la búsqueda de atención médica especializada, constituye una alerta para considerar la creación de estrategias de prevención. Sería adecuado plantearse la continuidad del registro de datos y la realización de un estudio que involucre centros hospitalarios de otras regiones del Ecuador con la finalizar de conocer las características clínico epidemiológica del ictus en el joven y si existen variaciones regionales.














