Introducción
La Enfermedad Cerebro-Vascular (ECV) es una emergencia médica ocasionada por el compromiso agudo de la perfusión vascular del cerebro, provocando signos neurológicos focales o generales con una duración clínica mínima de 24 horas (1)(2). Continúa siendo un agente causal muy frecuente de mortalidad, es tan solo superada por la cardiopatía isquémica, posicionándose como la segunda etiología con mayor mortalidad en el mundo, con una prevalencia aproximada de 101 millones de personas al año (3). Actualmente en el Ecuador, se describe al ECV como la primera causa de mortalidad con una tendencia progresiva en ascenso que data desde década del 90 hasta el 2015 (4). Es evidente la gran tasa de morbimortalidad que posee esta patología, lo que entraña la necesidad de un manejo integral y rápido de la enfermedad para disminuir la morbilidad y las secuelas. Se debe priorizar la atención del paciente; haciendo énfasis así, en la atención primaria, puesto que es un eslabón primordial en el diagnóstico precoz y en el plan de acción, de esta manera intentar evitar en lo posible las complicaciones que esta enfermedad implica (5). Posterior al evento cerebrovascular, los pacientes corren el riesgo de desarrollar complicaciones médicas, que pueden dificultar una recuperación óptima (6).
Estudios previos identifican las complicaciones de la ECV como uno de los factores de mayor repercusión negativa en el estilo de vida de las personas, que van desde las complicaciones infecciosas y el edema cerebral, hasta el tromboembolismo pulmonar (6)(7). Otras fuentes han manifestado que las cinco complicaciones más frecuentes son la infección de vías urinarias, dolor de hombros, insomnio, depresión y dolores musculoesqueléticos. Aproximadamente el 90% de los pacientes tiene al menos una de estas complicaciones. Es evidente para el profesional en medicina que el diagnóstico de un ECV es clínico, respaldado en los hallazgos imagenológicos para: 1) diferenciar el evento isquémico del hemorrágico, 2) observar el territorio vascular comprometido y 3) determinar el grado de la lesión. El gold standard del diagnóstico es la tomografía axial computarizada cerebral (TAC) simple en búsqueda de imágenes hipodensas en el parénquima cerebral. Es una herramienta que identifica las zonas con isquemia, pero determinar la oclusión arterial está fuera de sus capacidades (8). La comunidad de stroke de Oxfordshire lanzó una nueva clasificación (Tabla 1) en la que se permite valorar la localización y la extensión del infarto isquémico por territorios de irrigación arterial de tal manera proporciona información precoz de la evolución y pronóstico del paciente, como proyecto la cual ha sido vigente desde el año 1991 (9). Incluye infarto lacunar (LACS), infarto posterior (POCS), infarto parcial anterior (PACS), infarto total anterior (TACS). Esta clasificación tiene un intervalo de confianza óptimo, puesto que predice el sito y el tamaño del infarto basándose en la clínica del paciente y así ser asociado con la circulación afectada, es un buen predictor de mortalidad y secuelas a las que se ven expuestos estos pacientes sin necesidad de prescindir entrenamiento en neurología (10).
Tabla 1 Clasificación Tomográfica Oxfordshire según la circulación cerebral afectada en el ECV isquémico. Adaptado por: Moreira-Alcívar Juletsy y Rodríguez-Alarcón Carlos.(9)
| CLASIFICACIÓN DE OXFORDSHIRE (OCSP) | ||
| Infartos Total De Circulación Anterior (TACS) | Hemiparesia Disfunción cerebral cortical (disfasia, discalculia, trastorno visuoespacial como hemianopsia homónima | Territorio de la arteria cerebral media (ACM) superficial y profunda. Alta mortalidad |
| Infartos Parciales De La Circulación Anterior Parcial (PACS) | Trastorno cortical aislado con déficit sensitivo o motor | Territorio de ACM división superior e inferior arterias estriato capsulares y cerebral anterior |
| Infartos de Circulación Posterior (POCS) | Síndromes cerebelosos o de tallo encefálico (afectación de los pares craneales) | Arteria cerebral posterior Sistema vertebro-basilar |
| Infartos lacunares (LACS) | Síndromes lacunares | Arterias perforantes |
Materiales y Métodos
Diseño del estudio: Se realizó un estudio descriptivo de tipo observacional, retrospectivo y transversal en dos centros hospitalarios de segundo nivel de atención en la ciudad de Guayaquil. Se incluyeron todos los pacientes de edad ≥ 40 años con diagnóstico de enfermedad cerebrovascular isquémica (código CIE-10: I63) admitidos al Hospital General del Norte de Guayaquil “IESS Los Ceibos” y Hospital General Guasmo Sur durante el periodo de enero de 2020 a diciembre de 2022. Se excluyeron a aquellos que presentaron un episodio previo de evento cerebrovascular o que hayan sido derivados a otras unidades de atención hospitalaria. Los datos de los pacientes se obtuvieron mediante las historias clínicas, se recopilaron las características demográficas, las comorbilidades asociadas, la condición al egreso, la estancia hospitalaria y las complicaciones que se presentaron durante la internación siendo clasificadas en neurológicas, extraneurológicas y mixtas. Se empleó el sistema de clasificación de Oxfordshire Community Stroke Project (OCSP) mediante el cual se categorizó a los pacientes seleccionados según la circulación afectada, siendo el neurólogo el profesional responsable de llevar a cabo dicha categorización. Además, se utilizó estadística descriptiva, mediante frecuencias y porcentajes para determinar las complicaciones neurológicas y extraneurológicas más frecuentes.
Resultados
Se incluyeron 320 pacientes con enfermedad cerebrovascular isquémica (ECVi) en el estudio, la edad promedio fue de 70 años ± 13, siendo el 64% de género masculino. Se registró la condición de egreso en el cual el 17% falleció durante su hospitalización. La estancia hospitalaria varió, con un 30% que permanecieron en el hospital por ≤ 7 días, un 44% por 8-14 días y un 26% por ≥ 15 días. Según la clasificación de Oxfordshire Community Stroke Project (OCSP) y los hallazgos tomográficos se identificó que la circulación afectada más frecuente fue la parcial anterior (PACS) en un 35%, seguida de la posterior (POCS) en un 24%, luego la anterior total (TACS) con 21% y finalmente los infartos lacunares con 20%. Entre las características basales se registró que solo el 4% recibieron terapia fibrinolítica, 11% requirió atención en la UCI y el 10% necesitaron de ventilación mecánica. De la población estudiada, el 72,8% presentaron complicaciones intrahospitalarias, dentro de las cuales se las clasificó en complicaciones neurológicas y extraneurológicas. Se determinó que el 48,1% presentaron complicaciones neurológicas (CN), el 55,6% complicaciones extraneurológicas (CEN) y el 30,9 % complicaciones mixtas (CM) (Tabla 2).
Tabla 2 Características de la población estudiada.
| CARACTERÍSTICAS DE LA POBLACIÓN ESTUDIADA | ||
|---|---|---|
| POBLACIÓN | 320 | |
| EDAD [AÑOS] | 70 ± 13 | |
| GÉNERO | MASCULINO | 64% (204) |
| FEMENINO | 36% (116) | |
| CONDICIÓN AL EGRESO | VIVO | 83% (265) |
| FALLECIDO | 17% (55) | |
| ESTANCIA HOSPITALARIA | ≤ 7 DÍAS | 30% (95) |
| 8 - 14 DÍAS | 44% (142) | |
| ≥ 15 DÍAS | 26% (83) | |
| CLASIFICACIÓN DEL ECVI SEGÚN LA OCSP | CIRCULACIÓN ANTERIOR PARCIAL (PACS) | 35% (112) |
| CIRCULACIÓN POSTERIOR (POCS) | 24% (78) | |
| CIRCULACIÓN ANTERIOR TOTAL (TACS) | 21% (67) | |
| LACUNARES (LACS) | 20% (63) | |
| TERAPIA FIBRINOLÍTICA | 4% (13) | |
| REQUERIMIENTO DE UCI | 11% (35) | |
| VENTILACIÓN MECÁNICA | 10% (31) | |
| ECVI CON COMPLICACIONES INTRAHOSPITALARIAS | 72,8% (233) | |
| ECVI CON COMPLICACIÓN NEUROLÓGICA (CN) | 48,1% (154) | |
| ECVI CON COMPLICACIÓN EXTRANEUROLÓGICA (CEN) | 55,6% (178) | |
| ECVI CON COMPLICACIÓN MIXTA (CM) | 30,9% (99) |
Entre los factores causales más prevalentes del ECVi en la población de estudio se encuentran la hipertensión arterial en un 87% de los casos, seguida de la diabetes en un 43%. La cardiopatía isquémica es la más prevalente con un 13%, seguida de la estenosis carotídea en un 10% entre las comorbilidades cardiovasculares. Con respecto al resto de condiciones asociadas, se destaca la enfermedad renal crónica en un 12.5% y el tabaquismo en un 5.9% de los casos (Tabla 3).
Tabla 3 Comorbilidades asociadas en la población estudiada
| COMORBILIDADES EN LA POBLACIÓN ESTUDIADA | |
|---|---|
| HIPERTENSIÓN ARTERIAL | 87% (278) |
| DIABETES | 43% (138) |
| CARDIOPATÍA ISQUÉMICA | 13% (41) |
| ESTENOSIS CAROTIDEA | 10% (31) |
| FIBRILACIÓN AURICULAR | 8% (25) |
| VALVULOPATÍA | 5% (16) |
| INSUFICIENCIA CARDIACA | 2% (6) |
| OTRAS | |
| ENFERMEDAD RENAL CRONICA | 12,5% (40) |
| TABAQUISMO | 5,9% (19) |
| HIPO TIROIDISMO | 4,7% (15) |
| BLOQUEO RAMA NO DETERMINADO | 3,8% (12) |
| NEOPLASIA | 3,1% (10) |
| INFECCIÓN POR VIH | 2,5% (8) |
| EPILEPSIA | 2,2% (7) |
| PARKINSON | 1,9% (6) |
| ENFERMEDAD DE ALZHEIMER | 1,6% (5) |
| MIGRAÑA | 1,4% (4) |
| DEPRESION | 1,3% (4) |
| TRAUMATISMO CRANEOENCEFÁLICO | 0,9% (3) |
| ANEURISMA CEREBRAL | 0,9% (3) |
| LUPUS | 0,3% (1) |
| ARTRITIS REUMATOIDE | 0,3% (1) |
El promedio general de estancia hospitalaria de la población estudiada fue de 14 días. Se realizó un análisis de subgrupo según la localización tomográfica en el cual se encontró que la estancia hospitalaria promedio de estos grupos fue de 17 días para TACS, 14 días para PACS y POCS, y 11 días para LACS. Los pacientes que fallecieron durante su hospitalización tuvieron una estancia hospitalaria promedio de 17 días, mientras que aquellos que sobrevivieron y fueron dados de alta tuvieron una estancia hospitalaria promedio de 12 días. Aquellos que no presentaron complicaciones tuvieron una estancia hospitalaria promedio de 9 días, lo cual fue menor al promedio general. Con respecto a aquellos que presentaron CN tuvieron una estancia hospitalaria promedio de 10 días, una menor estancia en comparación a los pacientes con complicaciones. En cambio, aquellos con complicaciones mixtas (CM) tuvieron la estancia hospitalaria promedio más larga, de 18 días, seguidos por aquellos con CEN, con una estancia promedio de 16 días.
La incidencia promedio de CN en la población estudiada fue del 48.1%. Los LACS presentan la mayor frecuencia de CN (61.9%), seguidos de los TACS y PACS con un 55.2% y 55.1%, respectivamente. Por otro lado, los POCS presentan una frecuencia de CN del 42.9%, la más baja de todas las circulaciones afectadas (Figura 1). La disfagia y la labilidad emocional fueron las CN más comunes, con un 14,7% y un 10,9% respectivamente. Las CN variaron según la circulación afectada: en los TACS las complicaciones más comunes fueron la disfagia, la convulsión y la hipertensión endocraneana; en los POCS, la disfagia, la cervicalgia y la labilidad emocional fueron las más comunes; en los PACS, la labilidad emocional, los trastornos del sueño y la cervicalgia fueron las más comunes; y en los LACS, los trastornos del sueño, la labilidad emocional y la disfagia fueron las más comunes. Las complicaciones menos comunes incluyeron la pérdida de memoria, la hidrocefalia y los delirios (Tabla 4)(Tabla 5).
Tabla 4 Complicaciones neurológicas en los sujetos de estudio.
| COMPLICACIONES NEUROLÓGICAS | |
|---|---|
| DISFAGIA | 14,7% |
| LABILIDAD EMOCIONAL | 10,9% |
| CERVICALGIA | 9,7% |
| TRASTORNOS DEL SUEÑO | 9,4% |
| CONVULSIÓN | 6,9% |
| HIPERTENSIÓN ENDOCRANEANA | 5,6% |
| CONVERSIÓN HEMORRÁGICA | 3,8% |
| RE INFARTO | 2,8% |
| TRASTORNOS DE LA MARCHA | 2,5% |
| HIDROCEFALIA | 2,2% |
| DELIRIOS | 1,6% |
| PERDIDA DE MEMORIA | 0,9% |
Tabla 5 Complicaciones neurológicas en los sujetos de estudio según la clasificación de OCSP
| CLASIFICACIÓN OCSP | Porcentaje de pacientes que presentaron la complicación neurológica |
| ANTERIOR TOTAL (TACS) | Disfagia (20,9%) Convulsión (11,9%) Hipertensión endocraneana (10,5%) |
| POSTERIOR (POCS) | Disfagia (21,7%) Cervicalgia (11,5%) Labilidad emocional (9,0%) |
| ANTERIOR PARCIAL (PACS) | Labilidad emocional (10,7%) Trastornos del sueño (9,8%) Cervicalgia (9,8%) |
| LACUNAR (LACS) | Trastornos del sueño (15,9%) Labilidad emocional (14,2%) Disfagia (9,5%) |
La incidencia promedio de CEN fue del 55,6%. Los TACS tuvieron un mayor porcentaje con un 61,2%, seguidos de los POCS con 59,8%. A diferencia de los LACS tuvieron la incidencia más baja con un promedio del 41,3% (Figura 2). La CEN más frecuente fue la neumonía (22,2%), seguido de la insuficiencia respiratoria (18,8%) e infección de vías urinarias (14,1%). Además, se observó una diferencia en la prevalencia de estas complicaciones según la clasificación tomográfica del ECVi, siendo más frecuentes en los TACS, la insuficiencia respiratoria (35,8%), neumonía (29,9%) y paro cardiorrespiratorio (19,4%), mientras que en los POCS se encontraron la infección de vías urinarias (21,7%), crisis hipertensiva (11,5%) y neumonía (16,7%). En los PACS se encuentra la neumonía (25,9%), insuficiencia respiratoria (19,6%) e infección de vías urinarias (14,3%). En los LACS se mostró una menor incidencia de complicaciones extra neurológicas, siendo la neumonía (14,3%), crisis hiperglucémica (14,3%) y crisis hipertensiva (12,7%) las complicaciones más comunes (Tabla 6)(Tabla 7).
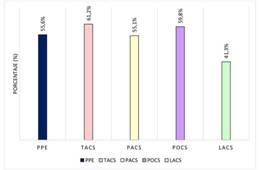
Figura 2 Complicaciones extraneurológicas según la clasificación de OCSP. *PPE: Promedio de la población estudiada
Tabla 6 Complicaciones extraneurológicas en los sujetos de estudio.
| COMPLICACIONES EXTRANEUROLÓGICAS | |
|---|---|
| NEUMONIA | 22,2% |
| INSUFICIENCIA RESPIRATORIA | 18,8% |
| INFECCIÓN DE VIAS URINARIAS | 14,1% |
| CRISIS HTA | 12,8% |
| PARO CARDIORESPIRATORIO | 10,9% |
| CRISIS HIPERGLICÉMICA | 10,3% |
| SHOCK SEPTICO | 8,8% |
| INJURIA RENAL | 5,9% |
| ÚLCERAS POR PRESIÓN | 4,7% |
| HIPONATREMIA | 1,9% |
| LUMBALGIA | 0,9% |
| INFARTO AGUDO DE MIOCARDIO | 0,3% |
| TROMBOSIS VENOSA DE MIEMBRO INFERIOR | 0,3% |
Tabla 7 Complicaciones extraneurológicas en los sujetos de estudio según la clasificación de OCSP
| CLASIFICACIÓN OCSP | Porcentaje de pacientes que presentaron la complicación extraneurológica |
| ANTERIOR TOTAL (TACS) | Insuficiencia respiratoria (35,8%) Neumonía (29,9%) Paro cardiorrespiratorio (19,4%) |
| POSTERIOR (POCS) | Infección de vías urinarias (21,7%) Crisis hipertensiva (11,5%) Neumonía (16,7%) |
| ANTERIOR PARCIAL (PACS) | Neumonía (25,9%) Insuficiencia respiratoria (19,6%) Infección de vías urinarias (14,3%) |
| LACUNAR (LACS) | Neumonía (14,3%) Crisis hiperglucémica (14,3%) Crisis hipertensiva (12,7%) |
El promedio general de mortalidad de la población es del 17%. Se registró una mayor mortalidad en los TACS (28%) en comparación con PACS (21%), POCS (15%) y LACS (2%). Los LACS tienen la menor mortalidad en comparación con los otros subtipos de ECVi. Los pacientes que presentaron CM tuvieron la tasa de mortalidad de 30% y aquellos con CEN tuvieron una tasa de 28%. En el subgrupo de CN no se presentaron muertes, siendo sugestivo que el incremento de la mortalidad es a predominio de la presencia de CEN.
Discusión
El tratamiento oportuno de la ECV previene la aparición de las complicaciones; sin embargo, esta intervención debe ser lo más rápido posible, debido a la postura de las guías terapéuticas actuales, quienes defienden la preservación del tejido sano (11). Las dos condiciones de mayor peligro para el paciente son el edema cerebral y la transición a ECV hemorrágico. La conversión hemorrágica es una complicación presente en el 30 - 40% de pacientes con ECV isquémico. Se debe a la pérdida de la integridad microvascular y la disrupción del equilibrio hídrico a nivel neurovascular. Es de origen multifactorial, destacando el antecedente de dosis de alteplasa de rescate, actividad de la matriz de metaloproteinasa, liberación de radicales libres y la actividad de agentes proinflamatorios de manera prolongada, acuaporinas y síntesis excesiva de óxido nítrico (12). Se registró que, de los 320 pacientes estudiados, 12 de ellos (3.75%) tuvieron re sangrado y como antecedente 3 de ellos usaron dosis de rescate con alteplasa.
Los trastornos convulsivos pueden estar presentes en el debut del ECV isquémico o presentarse tardío dentro del cuadro. Las precoces ocurren en el lapso de la primera o segunda semana del episodio, mientras que las tardías pueden llegar a ocurrir hasta meses después del evento. No se ha definido una incidencia específica debido a este factor tardío, pero se estima que entre un 2% al 23% de los pacientes que sufren un ictus isquémico presentarán un episodio de convulsiones (12). Mientras que, se evidenció en este estudio que las convulsiones fueron la segunda complicación neurológica más frecuente en el subtipo de infarto TACS.
Puede haber delirium, el cual consiste en la disrupción del nivel de conciencia y cognición de manera intensa y agobiante. Tiene alta incidencia en los pacientes después de un ECV, llegando a presentarse hasta en un 48% en algunos estudios. La teoría de la fisiopatología de este consiste en alteraciones en las concentraciones de neurotransmisores de GABA, acetilcolina, serotonina y norepinefrina. Se puede manifestar trastornos del sueño en los estadios iniciales de un ECV, como lo es la hipersomnia, siendo un síntoma común entre un 10 - 50% de pacientes (12). En la población estudiada ocuparon el cuarto puesto como CN.
Mientras que las complicaciones neurológicas (CN) están relacionadas de manera directa con el territorio afectado durante la isquemia. En el caso del PACS, aunque la obstrucción no sea total, puede afectar a áreas del cerebro importantes para funciones vitales, como la respiración o el ritmo cardíaco, lo que puede aumentar la mortalidad. Mientras en el subtipo TACS al ser una obstrucción total presenta más complicaciones neurológicas, en la cual destaca la disfagia la cual se manifiesta en la fase aguda del ECV, en este subtipo de stroke hay una mayor probabilidad de que se desarrolle una compensación cerebral en la que otros vasos sanguíneos puedan proporcionar un suministro sanguíneo alternativo al cerebro, lo que reduce la mortalidad.
Méndez & Tapia describen en su estudio en la población quiteña, que las complicaciones no neurológicas de los pacientes ingresados llegan hasta el 81% de incidencia. La infección de tracto urinario fue la de mayor incidencia con un 22%, muy cerca se encuentra la neumonía, con un 20% (13). Esta distribución de datos es muy similar a lo que describe la literatura al mencionar que la complicación no neurológica más común del ECV es de tipo infeccioso mediante una ITU o una neumonía (14). Se observa también cierto grado de compromiso hemodinámico evidenciable en la función renal, con un desequilibrio hidroeléctrico y lesión renal aguda. La aparición de úlceras por presión no son un sinónimo de cuidado inadecuado del paciente, y pueden aparecer incluso cuando se toman las medidas adecuadas (13).
No se puede decir lo mismo del paciente que presenta tromboembolia pulmonar, causa importante de mortalidad del paciente en cama; ya que, como medida general, esta complicación debe prevenirse con el uso de anticoagulantes. Como resultado de la hemiplejía o del compromiso de alguna extremidad, el paciente con ECV tiene la necesidad de proceder a rehabilitación física en el ritmo que su condición lo permita, con el fin de evitar la disfunción total de la musculatura y ser considerado como paciente con discapacidad física (14). Este proyecto investigativo demostró que complicaciones extraneurológicas (CEN) como la neumonía y la insuficiencia respiratoria aumentan con lo prolongación de la estancia hospitalaria, provocando el aumento directamente proporcional con la morbimortalidad de los pacientes.
Sin embargo, es importante destacar que cada caso es único y que la mortalidad depende de varios factores, incluyendo la localización y la extensión de la obstrucción, el tiempo transcurrido antes del tratamiento y otros factores de riesgo médico. No obstante, el subtipo PACS presenta una mayor mortalidad en comparación con los otros subtipos. Esto puede ser útil para orientar la atención médica y los recursos a aquellos pacientes que presenten este subtipo de enfermedad cerebrovascular isquémica, con el fin de mejorar su pronóstico y reducir la mortalidad (15).
Conclusiones
La enfermedad cerebrovascular isquémica (ECVi) es una condición clínica significativa que afecta predominantemente a pacientes mayores de 40 años, con una mayor incidencia en hombres. Las complicaciones intrahospitalarias son frecuentes en los pacientes con ECVi, lo cual prolonga la estancia hospitalaria y aumenta la tasa de mortalidad. Las complicaciones neurológicas más comunes incluyen la disfagia y la labilidad emocional, mientras que las complicaciones extraneurológicas más frecuentes son la neumonía, la insuficiencia respiratoria y las infecciones de las vías urinarias.
Los pacientes que fallecieron durante su hospitalización tuvieron una estancia hospitalaria más prolongada en comparación con aquellos que sobrevivieron y fueron dados de alta. Una estancia hospitalaria más prolongada puede ser indicativa de la presencia de complicaciones más graves a expensas de un aumento en la tasa de mortalidad. Se observó una mayor mortalidad en los pacientes con ECVi de tipo anterior total (TACS). En el subgrupo de pacientes que presentaron complicaciones neurológicas aisladas no se presentaron muertes, lo que indica que el aumento de la tasa de mortalidad es a expensas de la presencia de complicaciones extraneurológicas.















