Introducción
Un trombo flotante libre (TFL) en arteria carótida en una entidad rara que habitualmente se detecta durante el estudio etiológico de un ictus isquémico o un accidente isquémico transitorio (AIT). Se define TFL como aquel trombo de morfología elongada que se presenta adherido a la pared arterial con flujo circunferencial en su parte flotante, presentando movimiento en relación al ciclo cardiaco (1). Estos movimientos cíclicos conllevan un stress sobre partes pediculadas del trombo pudiendo conllevar su fragmentación y embolización distal.
La incidencia de TFL carotideo recogida en la literatura es variable, siendo una entidad poco frecuente. En una revisión reciente, Fridman et al, recogen una frecuencia de TFL del 1.3% de los casos de ictus isquémico revisados, con un total de 525 casos de TFL carotídeo en 58 series de casos (2). Si se desglosa la incidencia en las diferentes series el intervalo es amplio y ha variado a lo largo del tiempo (0.4% antes del 2000 y 1.6% desde el año 2000).
Dentro de las principales series, Biller et al (3) describen una incidencia de TFL carotideo en un 0.4% (9/2250) de los pacientes con evento isquémico cerebral a los que se les realizó arteriografía en fase aguda. Vanacker et al (4) recogen un 1.7% (7/409) de TFL carotideo en pacientes sometidos a AngioTC en fase aguda de un evento isquémico cerebral. La incidencia de TFL carotideo en pacientes sin estenosis a nivel de ACI fue de 0.18% en el estudio de Vassileva et al (5).
La ausencia de estudios clínicos controlados randomizados justifican la falta de consenso actual acerca de la incidencia real de esta entidad y del manejo más adecuado. En este artículo se realiza, a propósito de un caso, una revisión de la literatura publicada al respecto.
Caso Clínico
Varón de 83 años, no fumador e hipertenso conocido sin otros antecedentes reseñables. Ingresa tras presentar, de instauración brusca dos horas antes, paresia a nivel de extremidad superior derecha (balance motor 4/5) con disartria asociada, y paresia facial central derecha leve con puntuación de la National Institute of Health Stroke Scale (NIHSS) de 3 puntos. Se realiza de forma urgente angioTAC de troncos supraaórticos que aprecia trombo impactado con componente flotante asociado a placa ateromatosa a nivel de arteria carótida interna (ACI) izquierda proximal sin apreciarse alteraciones en el flujo a nivel intracraneal. Se desestima inicialmente el tratamiento con rt-PA intravenoso por escasa repercusión clínica y riesgo de fragmentación del trombo. No se considera candidato a tratamiento endovascular en fase aguda por la ausencia de oclusión a nivel de arterias intracraneales y la escasa repercusión clínica, así como el riesgo de embolización distal con la manipulación endovascular.
En la siguiente hora, se realiza ecografía carotídea que aprecia placa ateromatosa regular, calcificada, hiperecogénica de bordes lisos de unos 2mm de diámetro mayor, que condiciona una estenosis <50% a nivel de bifurcación. Asocia imagen homogénea vermiforme con componente móvil que acompaña al latido cardiaco compatible con TFL impactado sobre placa ateromatosa no estenosante. Dado estos hallazgos se inicia heparina sódica en perfusión con control analítico seriado para mantener rangos terapéuticos. (Figura 1)
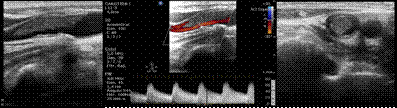
Figura 1 Ecografía dúplex cervical de TFL con imagen vermiforme en relación con placa ateromatosa regular, calcificada, hiperecogénica de bordes lisos de unos 2mm de diámetro mayor que condiciona una estenosis <50% a nivel de bifurcación. Ecografía dúplex color sin alteración en las velocidades.
En estudio de monitorización electrocardiográfica continua 24 horas se describen periodos de fibrilación auricular paroxística de hasta hora y media de duración. Se realiza ecocardiografia transtorácica reglada que aprecia hallazgos compatibles con cardiopatía hipertensiva e hipertensión pulmonar leve sin apreciarse dilatación significativa de auricula izquierda ni imagen de trombo intracardiaco. En resonancia nuclear magnética craneal, en secuencia ponderada en difusión se aprecian hallazgos compatibles con infartos subagudos precoces en corteza fronto-temporal y parietal superior izquierdas, sugestivos de probable etiología embólica.(Figura 2)
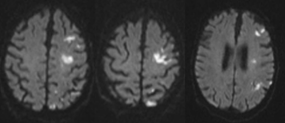
Figura 2 Imágenes de Resonancia magnética con mapas de difusión que muestran imágenes compatibles con infartos subagudos precoces hemisféricos izquierdos.
El paciente queda en observación en Unidad de Ictus manteniendo perfusión de heparina sódica IV. Se realizan controles ecográficos seriados que aprecian disminución progresiva del trombo, principalmente de su parte móvil, sin aparecer nueva clínica neurológica. Estudio analítico con adecuado control de factores de riesgo cardiovascular con Hemoglobina A1c 5.4%, y colesterol LDL de 38 mg/dL. Al alta, en tratamiento con anticoagulación oral con rivaroxaban 20 mg cada 24 horas con disminución del tamaño del trombo >50%. Control ecográfico a los dos meses que aprecia desaparición completa del trombo flotante, objetivándose la presencia de placas menores de 2 mm en origen de arteria carótida interna izquierda. No se indica tratamiento con estatinas al alta por cifras de colesterol LDL <70 mg/dL.
Discusión
El TFL como causa de un evento isquémico cerebral es raro, apreciándose sin embargo en la última década un incremento de los casos reportados. La importancia de esta entidad estriba en el riesgo de desarrollar un evento isquémico en los siguientes 30 días, habiéndose descrito frecuencias de ictus del 7.5%, de AIT de 2,9%, y de isquemia silente en neuroimagen del 1’5%; con una mortalidad asociada del 3.5% (2).
El hallazgo de un TFL se presenta con mayor frecuencia en varones con una relación 2:1(1). La ACI es la más frecuentemente afectada (75%), seguida de arteria carótida común y bifurcación carotídea. La enfermedad con la que se relaciona más frecuentemente es la arterioesclerosis (1), siendo una complicación frecuente en caso de ulceración de una placa. Sin embargo, no se reporta en la literatura asociación entre el grado de estenosis a nivel de ACI y la incidencia de TFL (6). Otras condiciones pueden estar detrás de la formación de un TFL carotideo (estados de hipercoagulabilidad, disección carotidea, displasia fibromuscular, vasculitis, trombocitosis) y deberán estudiarse al abordar a estos pacientes.
En el caso que se presenta, el paciente presenta una placa estable a nivel de ACI izquierda sin condicionar ésta una estenosis significativa ni existir datos analíticos sugestivos de un estado de hipercoagulabilidad asociado. Sin embargo, sí que se constató en nuestro paciente una fibrilación auricular (FA) no conocida previamente, manejándose la posibilidad de un origen cardioembólico de ese trombo. Se postula por tanto que el trombo con origen en cavidades cardiacas quedase impactado en la pared arterial a nivel de ACI izquierda sin encontrarse trombo a nivel intracardiaco en la ecocardiografía. Esta asociación entre una posible fuente embólica cardiaca y un TFL, aparece escasamente recogida en la literatura en series como la descrita por Vanacker et al (4) con un caso (1/7) de TFL carotídeo en paciente con FA sin tratamiento anticoagulante adecuado.
La frecuencia de detección de TFL en el estudio etiológico de un evento isquémico ha ido aumentando en las últimas décadas acorde con el desarrollo de las técnicas de neuroimagen vascular y la generalización de las mismas. Fridman et al, recogen las principales técnicas de imagen utilizadas para el diagnóstico: angiografía por sustracción digital en un 38.1% de los casos, ecografía duplex carotídea en un 29.5% y AngioTC en un 29.5%; con un uso cada vez más frecuente de la ecografía duplex carotídea y AngioTC en detrimento de los estudios angiográficos (2).
En cuanto al tratamiento, no se han realizado estudios clínicos aleatorizados para evaluar la eficacia de los distintos tratamientos en el TFL. Esta falta de evidencia conlleva una falta de consenso en la adecuación del tratamiento médico (anticoagulación y/o antiagregación) frente a las diferentes posibilidades de manejo quirúrgico (trombectomía mecánica endovascular, endarterectomía inicial o diferida). Dentro de las series más amplias, existen exiguas comparaciones como las realizadas por Bhatti et al (1) que no muestran superioridad del tratamiento quirúrgico sobre el manejo con anticoagulación precoz. Igualmente en la revisión sistemática de Fridman et al (2) no se apreciaron diferencias en el pronóstico entre el tratamiento anticoagulante versus tratamiento revascularizador, bien por intervencionismo endovascular o cirugía abierta, en un total de 525 pacientes. Sin embargo, existen sesgos inherentes al diseño de estos estudios que dificultan la extrapolación de los resultados.
La anticoagulación precoz es en la actualidad la primera medida recomendada a implementar ante el hallazgo de un TFL. Se describe sin embargo la anticoagulación como un factor predisponerte a la embolización distal del trombo (5) por una posible fragmentación del mismo. Este hecho no se ve refrendado sin embargo en el resto de la bibliografía, y sería un condicionante importante a valorar en estudios futuros. Dentro de los agentes utilizados, se encuentra en la literatura con mayor frecuencia el uso de heparina sódica, heparinas de bajo peso molecular (enoxaparina, dalteparina) y anticoagulantes anti-vitamina K. No existen sin embargo ninguna comparación entre estos agentes entre sí, ni con anticoagulantes orales de acción directa. No disponemos por tanto de evidencia acerca del tratamiento anticoagulante más adecuado. En nuestro caso se inició de forma precoz tratamiento con heparina no fraccionada en perfusión por permitir un manejo estrecho de los niveles de anticoagulación y la posibilidad de reversión del efecto con sulfato de protamina. Posteriormente se consideró paso a medicación anticoagulante oral, con la elección de un anticoagulante de acción directa (Rivaroxaban) por presentar el paciente riesgo elevado de sangrado mayor con puntuación en escala HAS-BLED de 3 puntos y hallazgo en neuroimagen de leucoaraiosis grado 3.
Algunos autores asociaron AAS u otros antiagregantes plaquetarios a la anticoagulación (1)(6)(8) mientras que la antiagregación fue tratamiento único en algunos casos (1), sin observarse claras diferencias en cuanto a recurrencia de eventos embólicos. Graham et al (9), describen un caso con administración con carga de 600mg de Clopidogrel que consiguió el cese de embolismos distales en paciente con imagen de ducha embólica y un nuevo evento isquémico al tercer día con estudio doppler que mostraba alta frecuencia de High Intensity Transient Signals (HITS) que cedieron a las 4 h de administración del antiagregante.
En cuanto a la aplicación de tratamiento fibrinolítico intravenoso en pacientes con evidencia de TFL carotídeo, Vanacker et al (4) recogen 7 pacientes con TFL entre una serie de 409 pacientes con fibrinolisis. De estos 7 pacientes, en 4 de ellos el trombo se había resuelto a las 24 horas de realizado el tratamiento fibrinolítico, en otro de ellos hubo una recurrencia precoz, otro presentó un empeoramiento progresivo posterior que sugiere un posible evento hemorrágico asociado no confirmado, y otro de los trombos permaneció estable. Houdart et al. (10) recogen una serie de tres casos con tratamiento trombolítico eficaz con abciximab sin recurrencias en 3 pacientes. En el caso presentado por Giragani et al (8) se realizó tratamiento fibrinolítico y posterior inicio de anticoagulación y antiagregación presentando sin embargo 3 nuevos eventos isquémicos transitorios en las primeras 36h, razón por la cual se decidió tratamiento endovascular urgente con dispositivo stent-retriever y filtro de protección distal. Ateniéndose a la literatura revisada, el tratamiento trombolítico en pacientes con TFL podría suponer un aumento del riesgo de fragmentación y embolismo distal (2/11 pacientes recogidos), como sugieren Vanacker et al (3) en sus conclusiones.
Los recientes avances en dispositivos y técnicas endovasculares lo colocan como una opción cada vez más importante en el tratamiento de pacientes con TFL carotideo. Park et al (7) describen el rol de los stents autoexpandibles con asociación de protección distal en el tratamiento del TFL carotideo como primera opción terapéutica. Por otra parte, en la literatura se recogen numerosos casos en los que la trombectomía endovascular se utiliza en caso de fracaso del tratamiento médico en la disolución del coágulo, o ante alto riesgo embólico. Por ejemplo, Houdart et al (10) describe el tratamiento urgente mediante trombectomía con dispositivo stent-retriever y filtro de protección distal en paciente con TFL inestable con tres nuevos episodios isquémicos transitorios por embolismo distal en las primeras 36 horas a pesar de tratamiento anticoagulante y antiagregación simple. Fitzpatrick et al (12) recogen una serie de 3 casos de trombectomía endovascular con dispositivo stent-retriever, una de ellas diferida tras anticoagulación ineficaz en la reducción del trombo. En la actualidad, predominan en la literatura los casos tratados mediante dispositivos de aspiración, en asociación o no con dispositivos de protección distal (11)(13)(14).
En el tratamiento quirúrgico por endarterectomía, la mayoría de los casos publicados coindicen en su realización de forma diferida una vez estabilizado el trombo o desaparecido el mismo tras un periodo variable de tratamiento médico en el caso de que subyazca una estenosis moderada a severa a nivel carotídeo o una placa ulcerada (15). En las series más antiguas (1) se recoge una frecuencia de tratamiento quirúrgico más elevado (95 de 145 = 65%) con predilección por la endarterectomía carotídea (85 de 95), siendo realizada en la mayoría de los casos (71 de 85) de forma urgente (primeros 7 días) y en los 14 casos restantes de forma diferida tras tratamiento anticoagulante previo durante al menos una semana.
En el seguimiento de estos pacientes se ha constituido una herramienta fundamental el estudio sonológico mediante ecografía Doppler, dada su facilidad de acceso en nuestro entorno y la inocuidad del mismo. Sin embargo, se han descrito embolismos distales en contexto de exploración ecográfica y presión de la sonda sobre la arteria afecta (1), quedando por tanto no exento de determinados riesgos. Fridman et al, recogen la realización de ecografía carotídea de forma seriada como el método de monitorización elegido en el 49.1% de los casos descritos en la literatura, encontrándose en segundo lugar la realización de AngioTC de repetición en un 28.9% de los casos (2). Se han descrito cambios en el trombo en el seguimiento de estos pacientes y se ha identificado la presencia de un ribete hiperecogénico como signo predictor de resolución inminente (16). El estudio sonológico aporta información de las características de la pared arterial subyacente especialmente si existen alteraciones como disección intimal, placa ateromatosa ulcerada o estenosis ateromatosa significativa.
Conclusión
Un trombo flotante libre en arteria carótida es una entidad rara que se encuentra con cierta frecuencia en el estudio vascular de un evento isquémico cerebral. En la actualidad no existe un consenso en cuanto al manejo más adecuado, aunque la anticoagulación se establece como la primera opción en la mayoría de los casos, sin haber demostrado la asociación de antiagregación simple ningún beneficio. Con el desarrollo de las técnicas endovasculares, aparecen en la literatura series de casos que recomiendan el tratamiento endovascular como primera opción o en caso de fracaso del tratamiento médico, como una opción eficaz y segura. La endarterectomía debe reservarse para aquellos casos donde subyazca una placa ateromatosa estenosante o ulcerada sin estar claro si conviene esperar a la desaparición del material trombótico. La baja calidad de la evidencia publicada hasta el momento dificulta establecer un consenso claro para el tratamiento del TFL y obliga a la realización de estudios prospectivos en los que se evalúen las diferentes opciones terapéuticas.














