INTRODUCCIÓN
La hidrocefalia de presión normal (HPN), es una enfermedad que se caracteriza por presentar alteraciones en la marcha, demencia, aumento de tamaño ventricular con una presión normal del líquido cefalorraquideo (LCR) (1)(2). Esta puede ser secundaria a procesos que causan inflamación de la aracnoides, como la hemorragia subaracnoidea o meningitis, pero aproximadamente la mitad de los pacientes con esta enfermedad no posee factores de riesgo, lo cual la convierte en hidrocefalia de presión normal idiopática (HPNI)(3) . Desde hace muchas décadas la HPN ha sido una enfermedad cuestionada por neurólogos y neurocirujanos tanto en su fisiopatología como en su manejo médico, siendo una entidad que hace parte de las demencias, en este caso, la única reversible en su tipo.
HISTORIA
Salomón Hakim fue el primero en descubrir esta enfermedad en 1957 en el Hospital San Juan de Dios en Bogotá. Nació en 1922 en la ciudad de Barranquilla, Colombia; y creció en una familia con padres libaneses. Finalizados sus estudios de medicina, realizó su residencia en neurocirugía en la ciudad de Bogotá y obtuvo una maestría en neuropatología del Massachusetts General Hospital, en Boston(4). Sus primeras investigaciones se iniciaron con autopsias de pacientes con enfermedad de Alzheimer, hidrocefalia ex vacuo y algunos casos incógnitos de ventriculomegalia sin atrofia cortical subyacente(4).
Su gran descubrimiento se basaba en las leyes de Pascal, en las cuales la fuerza era igual a la presión por el área total(4), a esto lo llamó el efecto de prensa hidráulica que presentó en 1964 en su tesis y con la cual se podía explicar cómo un paciente con ventriculomegalia con “presión normal” de líquido cefalorraquídeo, tenía en realidad una “fuerza” aumentada debido al incremento del área total que producía el daño y los síntomas(4). De esta forma inició y continuó su investigación en el Hospital San Juan de Bogotá, permitiéndole en 1964 y 1965, posterior a múltiples trabajos e investigaciones publicar sus casos y resultados en las revistas New England Journal of Medicine y The Journal of Neurological Sciences en 1965, al lado de especialistas como Raymond Adams, C. Miller Fischer, Robert Ojemann y William Sweet (4).
DEFINICIÓN
La Hidrocefalia de Presión Normal (HPN) e idiopática es un síndrome caracterizado por alteraciones de la marcha, deterioro cognitivo e incontinencia urinaria que está asociado con crecimiento del sistema ventricular en ausencia de elevación de la presión del líquido cefalorraquídeo(5).
EPIDEMIOLOGÍA
Los datos epidemiológicos son escasos debido a que antes de la aparición de las guías internacionales en el 2005 y de un complemento con las guías japonesas, los criterios eran muy variables y heterogéneos lo que hace difícil tener datos claros de esta patología(6). En algunos estudios se reportan prevalencias ajustadas por edad de alrededor de 0,2% para rangos de 70 - 79 años y de casi 6% para mayores de 80 años(7), por otra parte, Iseki et al. reportaron una incidencia de 1,2 casos por cada 1000 habitantes por año(8). Sin embargo Martín-Láez et al, reportan un subregistro y un subdiagnóstico de dicha entidad, mostrando prevalencias de 1,3% e incidencias tan altas como 0,12%, siendo esta 10 veces más alta que en estudios publicados anteriormente(6). En Alemania y Noruega, se reportó una incidencia de HPNI que oscila entre 1,8 y 5,5 por cada 100000 habitantes y una prevalencia de 22 por cada 100000 habitantes(2) .
FISIOPATOLOGÍA
Existen dos teorías que han buscado la explicación de los eventos de esta enfermedad: la dinámica del LCR y la dinámica vascular(9)(10)(11)(12). La primera sugiere que la HPN idiopática es un síndrome que ocurre en pacientes que han sufrido una pérdida significativa de la compliance espinal(10), por lo cual la presión intracraneal se incrementa más durante la sístole debido a que no puede ser compensada por el escape de LCR al canal espinal de forma efectiva, dada su reducción de volumen o falta de distensibilidad(10). Sin embargo, la absorción de LCR permanece sin alteraciones en las etapas tempranas de la enfermedad; en los estados avanzados la reabsorción en el seno sagital se afecta por diversos factores como colapsos del seno venoso, reflejo de Cushing, entre otros, conllevando a un incremento en la concentración de LCR(10).
Independientemente de su etiología, se ha definido una vía final que es común para los de todas las HPN y depende del exceso de LCR acumulado(10). Según su fisiopatología, se puede dividir en cuatro subcategorías:
1. HPN tipo IA: Cambiando la compliance espinal y consecuentemente alterando el proceso del flujo del LCR se generan cambios de hidrocefalia. El flujo sistólico de LCR en lugar de ser distribuido entre los espacios subaracnoideos craneal y espinal, solo es dirigido al espacio craneal; esto limita el flujo de salida ventricular lo cual incrementa el flujo sistólico de LCR. Varios episodios repetitivos producen una acumulación de LCR en el almacenamiento ventricular por largos periodos de tiempo. Como estas alteraciones ocurren solo en fases sistólicas, y el exceso del fluido ventricular es compensado por un aumento de su tamaño, la línea de base de la presión del LCR permanece inalterada pero ocurren incrementos de presión como eventos transitorios y repetitivos que resultan de las respiraciones y las pulsaciones cardiacas(10).
2. HPN tipo IB: Hay una disminución progresiva en la absorción de flujo del LCR en los espacios subaracnoideos craneales y consecuentemente desde el compartimento intraventricular. Por lo tanto, los picos de la presión de pulso intraventricular son mayormente absorbidos por las paredes ventriculares, reduciendo la velocidad gradualmente desde los espacios craneales a los ventrículos, incluyendo el acueducto. El aumento del tamaño ventricular mantiene la presión intracraneana (PIC) de base en un valor normal con la presencia de picos sistólicos de PIC aumentados. Mientras la compliance ventricular no se exceda, el equilibrio se mantiene(10).
3. HPN tipo II: La desproporción progresiva e intermitente entre la producción de LCR y la absorción está inicialmente amortiguada por la naturaleza y la compliance del canal espinal. Una vez que se excede esta compliance ocurre el mismo mecanismo que en la tipo IB. El retraso en dicha descompensación y la severidad del cuadro clínico dependen del equilibrio entre la secreción y la absorción del LCR y la compliance espinal(10).
4. HPN tipo III: La hidrocefalia y su severidad dependen de la extensión de la desproporción entre el complejo de secreción/absorción LCR y el compliance espinal. Sin embargo este tipo se caracteriza por una baja desproporción entre la secreción y la absorción, requiriendo un mayor tiempo antes de que la descompensación ocurra(10).
Según la explicación de los mecanismos relacionados con la dinámica de LCR, se observa que el incremento en la presión sistólica ventricular y la presión sistólica de pulso son amortiguadas, difundidas y absorbidas por los espacios subaracnoideos espinales y el seno sagital(10). En casos de HPN, estas ondas de pulsos son manejadas por los espacios subaracnoideos craneales debido a la caída en la compliance espinal, pero con el tiempo, el “efecto de martillo de agua” en las paredes ventriculares conlleva a aumento del tamaño ventricular y a daño cerebral(10). La intensidad de dichos picos intermitentes puede contrarrestar e interferir con el componente pulsátil del flujo arterial y venoso, mayormente en las arteriolas finas y en las venas de la región subependimaria, llevando a una insuficiencia metabólica y vascular principalmente en áreas como el cerebelo, el tálamo, los ganglios basales y regiones de sustancia blanca(10)(11). Además, estas alteraciones de presión pueden provocar disrupciones en las capas subependimarias y favorecer la absorción transependimaria de LCR(10).
Por otro lado, el estudio de Mathew et al, cuyo objetivo fue explicar la enfermedad por alteración en la dinámica vascular, propuso que la dilatación ventricular compromete el flujo de las arterias cerebrales anteriores sobre el cuerpo calloso(13). Sin embargo, algunos autores resaltan que la enfermedad vascular asociada con isquemia puede causar la dilatación ventricular por daños en la sustancia blanca. Adicionalmente, se ha reportado que la isquemia en áreas limítrofes puede existir en la profundidad de la sustancia blanca en territorios entre las ramas perforantes de la arteria cerebral media y las ramas profundas medulares piales, y esto puede conllevar a pérdida de tejido cerebral. Otra teoría más reciente sugiere que con el envejecimiento ocurren estrecheces en las arteriolas que conllevan a isquemia de la sustancia blanca. Si hay una disminución de flujo arterial secundario, existirá concomitante una reducción del flujo venoso, y así, una disminución en la absorción de LCR con la consiguiente dilatación del sistema ventricular(12).
La isquemia no es considerada una causa principal de la HPN, debido a que no se presenta en todos los pacientes(12). El estudio de Owler et al(14), encontró usando imagen por resonancia magnética y tomografía por emisión de positrones, que el flujo sanguíneo cerebral en pacientes con HPN era alrededor de 24,8 +/- 4,3 mL/100g/min con controles que tenían flujos de 30,5 +/- 5,2 mL/100g/min, reportando que alrededor del 16% de los pacientes con HPN tenían flujos cerebrales normales(12)(14). Adicionalmente a estos hallazgos se han evidenciado cambios de aumento de presión y disminución de la compliance venosa cerebral. Una teoría que engloba todas las alteraciones fisiopatológicas fue propuesta por Bateman planteando que el envejecimiento reduce la compliance cráneo-espinal y en aquellos, con muy baja compliance, la presión venosa es significativamente elevada. Una elevación de la presión venosa hace más rígidas a las venas corticales, disminuyendo a su vez, la compliance cráneo-espinal. Cuando la presión en el seno sagital aumenta 3 a 4 mmHg, se excede el gradiente requerido para la absorción de LCR, y este proceso cesa en las granulaciones subaracnoideas(12).
Diferentes estudios sugieren que, en los adultos, la presión en el sistema venoso profundo no es tan elevada como en el sistema superficial; por lo tanto, el LCR será preferiblemente reabsorbido de forma subependimaria hacia el sistema profundo. La compliance reducida en las venas corticales y el canal cráneo-espinal limitarán la expansión arterial en el espacio subaracnoideo por lo que las ondas de pulso serán propagadas al parénquima y al lecho capilar. Estas pulsaciones hiperdinámicas, aumentadas, dirigidas centralmente y enfocadas en la sustancia blanca subependimaria dañarán el tejido glial y reducirán la elasticidad en dicha región permitiendo que ocurra crecimiento ventricular con mínimo o sin gradiente de presión. Los procedimientos quirúrgicos derivativos romperán estos ciclos incrementado la compliance, reduciendo la presión venosa e incrementando la reabsorción de LCR, sin esperar cambios en el tamaño del sistema ventricular(12).
MANIFESTACIONES CLÍNICAS
El motivo de consulta en la mayoría de los casos son las alteraciones de la movilidad y caídas, seguidos en frecuencia por el deterioro cognitivo y síntomas urinarios(5)(15)(16), siendo pocos los que presenten la triada completa(15)(16). Debido a que estos síntomas son frecuentes en los adultos mayores, la evaluación de la sospecha de HPN requiere consideraciones adicionales en el diagnóstico diferencial de los tres síntomas simultáneamente. Un tamizaje cuidadoso de estas condiciones es importante debido a que la meta de la evaluación es determinar la proporción de la limitación atribuible a la HPN y el potencial tratamiento(15).
ALTERACIONES DE LA MARCHA
No hay un patrón clásico; han sido descritos pacientes con marcha atáxica, bradiquinética, adherido al suelo, magnético, parkinsoniano, de pasos cortos y titubeantes. Los problemas de la marcha pueden surgir como una dificultad para ascender o descender escaleras, levantarse de las sillas, debilidad en extremidades inferiores y fatiga al caminar. Con la progresión de la enfermedad se presenta la descomposición del giro, requiriendo múltiples pasos. La debilidad en miembros inferiores no es usualmente evidenciada en el examen neurológico y la disfunción piramidal no es considerada como síntoma común en la HPN(3).
MANIFESTACIONES COGNITIVAS Y COMPORTAMENTALES
Los principales síntomas cognitivos en HPN son sugestivos de un proceso demencial subcortical, caracterizado por bradipsiquia, inatención, apatía y problemas de evocación. La afasia verdadera es inusual, aunque el diálogo puede estar comprometido por problemas ejecutivos o motivacionales(16). La percepción visuoespacial y las habilidades visuoconstructivas están también alteradas(15). En algunos casos, los síntomas cognitivos pueden superponerse con trastornos demenciales de base, lo que puede hacer que no se sospeche la HPN en estos pacientes(16).
La escala de demencia asociada a VIH (HIV Dementia Scale) ha sido estudiada como una herramienta de tamizaje rápido para las alteraciones subcorticales mientras que la evaluación cognitiva de Montreal (Montreal Cognitive Assessment) puede ser útil en la detección rápida de alteraciones cognitivas sutiles asociadas con HPN. El examen del Mini-mental pueden tener un score normal(16).
INCONTINENCIA Y URGENCIA URINARIA
Los síntomas urinarios incluyen urgencia e incontinencia, asociados con una vejiga hiperrefléxica. Hay que tener en cuenta que muchos pacientes ancianos tienen causas adicionales de disfunción urinaria incluyendo prostatismo, estrecheces uretrales, uso de diuréticos, inestabilidad del detrusor y debilidades del piso pélvico(15).
DIAGNOSTICO
El diagnóstico puede ser considerado probable, posible o no probable teniendo en cuenta los siguientes criterios(16):
Diagnóstico Probable
Se presenta en mayor de 40 años, su inicio es insidioso, de evolución progresiva y en ausencia de antecedente de trauma craneoencefálico, ataque cerebrovascular, meningitis, entre otros. En las imágenes se observa ventriculomegalia no debida a atrofia o causas congénitas, sin obstrucción macroscópica del LCR y al menos uno de los siguientes: aumento de las astas temporales no atribuible a atrofia del hipocampo, vacío de flujo en acueducto o IV ventrículo, entre otras. Clínicamente se presentan alteraciones de la marcha/equilibrio y cognitivas o urinarias o ambas. Adicionalmente, en la punción lumbar se encuentra presión de apertura de 5 - 18mmHg (70 - 245 mmH2O)(16).
Diagnóstico Posible
Se presenta a cualquier edad, tiene un inicio subagudo y de evolución no progresiva, puede ser posterior a trauma craneoencefálico leve, meningitis, ataque cerebrovascular hemorrágico, entre otras. Imagenológicamente, se observa ventriculomegalia con atrofia cerebral o lesiones estructurales, asociándose a síntomas como incontinencia y/o deterioro cognitivo con ausencia de alteraciones de la marcha. La presión en la punción lumbar se encuentra fuera de rangos de normalidad(16).
Diagnóstico No probable
No hay evidencia de ventriculomegalia, ni signos de hipertensión endocraneana, sin ningún componente de la triada y con síntomas explicados por otras causas(16).
IMAGENOLOGÍA
Los ventrículos pueden aparecer aumentados de tamaño por alteraciones en la circulación de LCR o debido a atrofia. Se habla de ventriculomegalia si el índice modificado de Evan es mayor que 0,31(17). Este último se calcula midiendo el diámetro máximo de los cuernos frontales de los ventrículos laterales (en el corte en que los ventrículos son más grandes) comparándolo con el diámetro mayor de la cavidad craneal (medido desde las tablas internas al mismo nivel)(17).
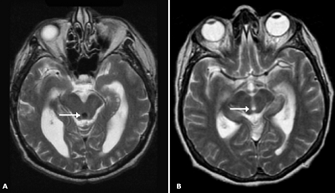
La atrofia cortical prominente se manifiesta como un aumento difuso de los surcos; va en contra del diagnóstico de HPN y predice una menor probabilidad de respuesta a la derivación(18)(19). En los pacientes con HPN, la imagen por resonancia puede mostrar hiperintensidades alrededor de los ventrículos. Sin embargo, es difícil distinguir estos hallazgos de cambios presentes en el envejecimiento o de aquellos que representan una posible demencia subcortical(15). Adicionalmente, en la imagen por resonancia de pacientes con HPN frecuentemente puede demostrase la pérdida de señal en el acueducto de Silvio, un hallazgo que se cree representa una alta velocidad de flujo del LCR en esta zona (Figura 1)(2).
PLAN DE MANEJO
Actualmente el único manejo efectivo para la HPN es la derivación del LCR, consistente en la colocación de un catéter proximal al interior del sistema ventricular, un sistema valvular mecánico y un catéter distal en la cavidad peritoneal. El catéter puede ser programable o no programable, los primeros presentan limitaciones debido a su vulnerabilidad a los campos magnéticos y son más costos y estéticos; en cambio el catéter no programable no se altera por estos campos, pero es susceptible a alteraciones en el drenaje del LCR, lo cual puede ocasionar hematomas o colecciones subdurales(20). Las derivaciones más usadas son la ventrículo-peritoneal y la ventrículo- atrial(3).
CONCLUSIONES
La HPN es considerada como la única demencia de tipo subcortical reversible. A pesar de varias décadas de investigaciones desde su descubrimiento aún hay dudas respecto a su fisiopatología y se continúa en la búsqueda de una mejor explicación. Además, se considera que una evaluación clínica adecuada seguida de un estudio minucioso con imágenes son una base muy importante, puesto que, permiten tener una mejor aproximación al diagnóstico, que permita diferenciar la HPN de otras patologías asociadas, siendo posible la aplicación de diferentes tratamientos que permitan obtener resultados que contribuyan a mejorar la calidad de vida del paciente y su familia.