Introducción
La parálisis adquirida del nervio oculomotor (III par craneal) es una patología cuya incidencia aumenta con los años y puede ser el resultado de lesiones en cualquier lugar a lo largo del recorrido del nervio(1)(2). Dentro de sus causas se destacan los procesos isquémicos, trauma, compresión por aneurisma o neoplasia y posneurocirugia(1).
Tradicionalmente, la afección de este nervio se ha clasificado -según los hallazgos en la evaluación clínica con relación a la función pupilar (función interna)- en lesiones con función interna normal, es decir, con preservación de la función pupilar o en lesiones con función interna anormal, subdividida a su vez, en función anormal completa e incompleta, dependiendo de la reactividad pupilar a la luz(2)(3)(4). El compromiso de los músculos extraoculares (función externa) también se ha utilizado como una clasificación clínica relevante, entendiendo que cuando existe compromiso de todos los músculos extraoculares existe una disfunción externa de tipo completa y cuando este no es el caso, la disfunción es incompleta2)(3)(4). Anatómicamente, cuando esta última ocurre, se denomina parálisis divisional del III par craneal, pudiendo afectar la rama inferior o superior del nervio(2)(5).
En cuanto a patologías compresivas, se ha encontrado que estas comprometen la función pupilar hasta en un 95-97% de los pacientes(6). Si bien se han descrito casos de lesión aneurismática sin compromiso pupilar, la afectación de estos suele estar asociado a parálisis divisional de la rama superior del III par craneal por aneurismas del seno intracavernoso(1)(2)(5)(7). La preservación pupilar aunado a una disfunción externa completa es, rara vez, un aneurisma(2)(3)(4)(8) y solo existe un reporte en la literatura(9). Este caso proporciona información acerca de una parálisis del III par craneal con una presentación clínica inusual según la evidencia actual, lo cual permite una evaluación paraclínica rápida con el fin de establecer un plan terapéutico adecuado.
Caso clínico
Hombre de 63 años de nacionalidad estadounidense, jubilado y residente en Colombia, con antecedentes personales de hipertensión arterial y dislipidemia, antecedentes familiares de fallecimiento de padre y hermana por ruptura de aneurisma intracraneal, quien consulta al servicio médico refiriendo súbitamente visión borrosa y diplopía mientras manejaba su auto; posteriormente, notó incapacidad para elevar el parpado del ojo derecho, sin otros síntomas adicionales. Por tales motivos, el paciente fue remitido al servicio de oftalmología, quienes al examinarlo encontraron ptosis palpebral derecha, ojo derecho (OD) con posición primaria en abducción y ojo izquierdo (OI) centrado (Figura 1), agudeza visual de 20/30 en OD y 20/20 OI, fondo de ojo sin alteraciones. Al evaluar los movimientos extraoculares se encontró motilidad sin alteraciones en el OI y movimientos oculares imposibilitados salvo la abducción en el OD, pupilas mióticas, reactivas e isocóricas (Figura 1) y presión intraocular de 17 mmHg en ambos ojos.
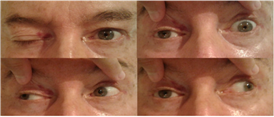
Figura 1 Paciente con ptosis palpebral derecha, el ojo derecho se encuentra ligeramente abducido en posición primaria, con incapacidad para realizar aducción del mismo.
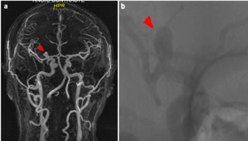
Ante tales hallazgos se diagnosticó parálisis incompleta del III par craneal derecho, el paciente fue remitido al servicio de neurología para la búsqueda de patologías del sistema nervioso central (SNC). Se solicitó una tomografía axial computarizada (TAC) de cráneo simple, que reportó una imagen hiperdensa, de morfología redondeada, con un diámetro transverso de 8,4 mm, proximal a la región ganglio-basal derecha y al territorio de la arteria cerebral media derecha, sugestiva de una dilatación aneurismática, por lo tanto, se solicitó una resonancia magnética (RM) cerebral y una angioresonancia cerebral con contraste para una mejor caracterización. Ambas reportaron una dilatación sacular en la bifurcación de la arteria carótida interna (ACI) derecha que midió 1 cm de diámetro mayor (Figura 2a). Para precisar las características del aneurisma, se realizó una panangiografía cerebral, con la cual se diagnosticó un aneurisma de la terminación de la ACI derecha sin ruptura, que midió 7,6 mm de fondo, 5,9 mm de ancho con cuello de 4 mm (Figura 2b); posteriormente, se realizó manejo endovascular con dos coils más implante de dos stents, evolución postoperatoria sin incidentes. Tras el establecimiento de ejercicios oculares se logra la recuperación total de funcionamiento ocular a las 8 semanas desde el inicio del cuadro clínico. (Figura 2)
Discusión
La parálisis del III par craneal como manifestación de un aneurisma intracraneal tiene una incidencia del 6% en la población estadounidense(1). A pesar de que la presentación de los aneurismas en la ACI es frecuente, con una prevalencia del 30%(10), los presentados en la bifurcación de la misma, como en este caso, son poco comunes, con prevalencias entre el 2,4 y 4%(11).
Tradicionalmente, la parálisis del III par craneal, se ha clasificado basado en la “regla de las pupilas”, entendiéndose que cuando la afectación se da por efectos compresivos, generalmente no se preserva la reactividad pupilar a la luz(6). Recientes reportes refieren que esto ocurre en un 64% de los pacientes(1) y su mecanismo fisiopatológico se debe a que las fibras pupilares motoras discurren periféricamente, lo cual explica porqué en los pacientes con eventos isquémicos se suele preservar la función pupilar, ya que en estos el compromiso de vasa nervorum compromete la porción interna del nervio(6)(12). Si bien se han descrito casos en los cuales se puede preservar la reactividad pupilar, estos son raros, generalmente afectan el seno intracavernoso y suelen manifestar compromiso pupilar con el paso del tiempo(1); en nuestro caso, se describe un paciente que presentó preservación de su función pupilar asociado a una parálisis de todos los músculos extraoculares que atañen al III par craneal, secundario a un aneurisma en la bifurcación de la ACI derecha y que no se modificó a través del tiempo, del que no se reportan casos en la literatura. Estos hallazgos son difíciles de explicar, por un lado, el compromiso exclusivo de la división superior del nervio oculomotor que no acarrea fibras pupilares(7), probablemente no sea la causa, ya que la parálisis de los músculos extraoculares fue completa(2)(3)(4). Por otro lado, es posible que se deba a una rápida intervención médica que impidió el compromiso pupilar ulterior, ya que, como se mencionó anteriormente, la afectación pupilar puede aparecer a través del tiempo(1).
Es común que los pacientes con parálisis del III par craneal debuten con diplopía y ptosis palpebral(2) como en el caso en cuestión, sin embargo, se describe que tan solo un tercio de estos refiere cefalea o dolor periocular como manifestación clínica, por lo cual un diagnóstico imagenológico es fundamental(6). Ante la sospecha de un aneurisma, se recomienda un TAC o RM contrastada inicial por poseer una sensibilidad entre el 95% al 98%, para luego ordenar una angiografía cerebral como estándar de oro, considerando siempre el riesgo/beneficio de dicho procedimiento ya que no está exento de complicaciones(2). Como se propone en la Tabla 1, la decisión de ordenar medios diagnósticos pertinentes puede estar sujeto a los hallazgos clínicos del paciente, no obstante, esto es controversial y algunos autores proponen ordenarlos a todos los pacientes con parálisis del III par craneal(2)(3)(4). En nuestro paciente, si la decisión de ordenar pruebas diagnósticas se hubiese basado en la tabla 1, tenía indicación de un manejo conservador(2)(3)(4), con todas los consecuencias que esta decisión hubiese acarreado para el pronóstico del paciente(13).
Tabla 1 Abordaje clásico de riesgo aneurismático según la parálisis del III par craneal(2)(3)(4).
| Tipo de disfunción | ||||||||
|---|---|---|---|---|---|---|---|---|
| Con disfunción Interna | Sin disfunción interna | |||||||
| Pupila afectada completamente | Pupila afectada parcialmente | Pupila no afectada | ||||||
| Con disfunción externa completa | Con disfunción externa incompleta | Sin disfunción externa | Con disfunción externa completa | Con disfunción interna incompleta | Sin disfunción externa | Con disfunción externa completa | Con disfunción externa incompleta | |
| Probabilidad de aneurisma | Alto | Alto | Mínimo | Intermedio | Intermedio | Mínimo | Mínimo | Intermedio |
| Abordaje* | Ordenar imágenes | Ordenar imágenes | No ordenar imágenes** | Ordenar imágenes | Ordenar imágenes | No ordenar imágenes** | No ordenar imágenes** | Ordenar imágenes |
*El abordaje hace alusión a las imágenes encaminadas a buscar aneurisma intracraneal.En estos casos se recomienda observar el paciente y ordenar imágenes ante cambios desfavorables en el curso clínico.
Es usual que a un paciente que no cumpla la “regla de las pupilas”, aunado a tener más de 50 años, con factores de riesgo como hipertensión o diabetes, se le sospeche un compromiso isquémico, lo cual puede retrasar los medios diagnósticos pertinentes y un manejo oportuno de la lesión aneurismática(6)(12)(14). Por ello, el paciente en cuestión suponía un reto diagnóstico inicial para el médico tratante. Sin embargo, sus antecedentes familiares permitieron sospechar una etiología aneurismática y el paciente pudo ser diagnosticado e intervenido rápidamente, con lo cual se logró un desenlace favorable.
Debido a la alta mortalidad que supone una ruptura de aneurisma a nivel intracraneal, incrementado hasta 7 veces en pacientes con antecedentes familiares(15), y teniendo en cuenta que la sospecha diagnóstica es fundamental para ordenar los medios imagenológicos pertinentes, es de gran importancia considerar que “la regla de las pupilas” no debería ser el único criterio para sospechar una etiología aneurismática.
Conclusiones
Este caso y los crecientes reportes de la literatura de aneurismas intracraneales con parálisis del III par craneal junto a preservación pupilar inicial(1), son evidencia de que se deberían considerar escalas de riesgo diferentes a la mencionada en la tabla 1(2)(3)(4), que incluyan múltiples factores de riesgo y que permitan tener una sospecha diagnóstica más sólida. Por lo pronto, se podría considerar la implementación de guías de manejo que recomienden practicar un TAC o incluso angioTAC a todo paciente con parálisis del III par craneal, independiente de su presentación clínica, como medio diagnóstico inicial en los servicios de urgencias.