Introducción
El Estatus Epiléptico (EE) constituye una emergencia neurológica en la que la mortalidad oscila entre el 7-39%. Además, de que representa una causa importante de discapacidad para los sobrevivientes.(1)
Múltiples son los factores que se han asociado a una mala evolución, entre ellos se describen el nivel de conciencia, la edad, el tipo de EE y la puntuación en las escalas de STESS (Status Epilepticus Severity Score), EMSE (Epidemiology-based mortality score in status epilepticus), entre otros. (2)(3) En su mayoría, las variables asociadas a un mal pronóstico han sido descritas en estudios realizados en países desarrollados, en poblaciones con características y contextos sociales diferentes a los encontrados en el Ecuador.(4)
En nuestro medio, la no disponibilidad de variedad de fármacos antiepilépticos para uso parenteral y la falta de unidades de monitoreo electroencefalográfico en las Unidades de Cuidados Intensivos, son algunas de las dificultades que enfrentamos al atender un paciente con EE.
En América del Sur son escasas las investigaciones que abordan las variables pronósticas de mortalidad y discapacidad en pacientes con EE. En nuestro contexto, conocer los factores que conllevan a una evolución desfavorable permitiría desarrollar estrategias de tratamiento más acorde a nuestras realidades. En este trabajo nos propusimos describir las variables asociadas a una evolución desfavorable en un grupo de pacientes ecuatorianos con EE, tratados en el principal centro terciario publico del país.
Material y Método
Se realizó un estudio retrospectivo en el Hospital de Especialidades Eugenio Espejo, que abarcó el periodo de enero 2016 - junio 2017, en enfermos internados con EE. Los pacientes considerados cumplieron los siguientes criterios de inclusión:
Mayores de 18 años, con diagnóstico de EE definido por crisis epilépticas continuas o dos o más crisis sin recuperación total del nivel de conciencia entre las crisis, y/con duración superior a 5 min, acorde como sugiere la reciente clasificación de la ILAE 2016,(5) con correlación electroencefalográfico de las crisis. En los casos de EE no convulsivo se utilizó la definición de Zalsburgo 2015.(6)
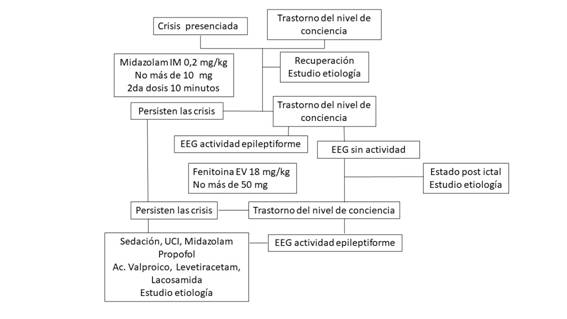
De forma general todos los pacientes fueron inicialmente estabilizados, recibiendo soporte ventilatorio acorde con el requerimiento individual y monitoreo de signos vitales. El tratamiento farmacológico se realizó acorde al diagrama que se muestra en la Figura 1.
Durante la hospitalización en la Unidad de Cuidados Intensivos (UCI) se utilizaron fármacos de 2da línea, como el ácido valproico, levetiracetam y lacosamida acorde a la disponibilidad, pues el suministro no es estable. En la mayoría de los casos se inició con sedación ante la falla del tratamiento con midazolam y fenitoina. Los esquemas de sedación incluyeron midazolam en infusión y propofol. Los pacientes tuvieron seguimiento con EEG diario hasta la desaparición del patrón eléctrico de EE, por no contar con neuromonitoreo EEG continuo.
Criterios de exclusión:
Pacientes en los que no se contaba con todos los datos de la historia clínica.
Variables analizadas:
Sociodemográficas y clínicas: género, edad, antecedentes previos de epilepsia, de enfermedad cerebrovascular, de tratamiento neuroquirúrgico, nivel de conciencia de acuerdo con el resultado de la escala de Glasgow (7) menor de 12 puntos en la evaluación neurológica inicial. Manifestación inicial por la que acude el paciente o es llevado al servicio de emergencias. Si se trató de un EE convulsivo o no convulsivo y en el caso del primero si fue por crisis epilépticas generalizadas o focales. También se estudiaron variables como la etiología que provoco el EE, considerándose como mixta cuando se encontraron más de dos causas que potencialmente contribuyeran al EE. El número de comorbilidades se agruparon entre 0 y 1, de 2 a 3 y 4 o más. Se consideró EE refractario a todos los pacientes que se mantuvieron con crisis epilépticas por más de 60 a 90 minutos después de iniciada la terapia de acuerdo con el concepto temporal, o por la falta de respuesta al tratamiento con benzodiacepinas más fenitoina parenteral (concepto farmacológico).(8) También se evaluó si el paciente fue sometido durante el ingreso a algún proceder neuroquirúrgico, las puntuaciones en las escalas STESS (3) y de Rankin (9) al alta hospitalaria, considerándose como evolución favorable los pacientes en los grupos del 1 al 3 y desfavorables de 4 al 6.
Variables relacionadas con los estudios de imagen y de electroencefalograma.
Se les realizó un estudio de imagen por Resonancia Magnética (IRM) de cráneo a todos los pacientes. Se evaluó si tuvieron alguna lesión o no en el estudio neuroradiológico y si era focal o difusa. En el electroencefalograma se estudió el tipo de actividad y si presento o no patrón de brote supresión.
Aspectos éticos. La investigación se realizó previa autorización de la líder del servicio de neurología y la comisión de investigaciones del hospital. Se garantizó en todo momento la confidencialidad de los datos individuales de cada enfermo y solamente se presentan resultados colectivos.
Análisis estadístico
Los pacientes fueron divididos en dos grupos, con evolución favorable (EF) y desfavorable (ED). Se realizó un análisis univariado de las variables. En el caso de las variables cualitativas se utilizó la prueba de Chi cuadrado y test de Fisher, mientras que para las cuantitativas se calculó la t de student. Finalmente se realizó una regresión logística binaria para determinar los factores independientes asociados a la evolución desfavorable, así como el intervalo de confianza para cada variable. Para el análisis matemático se utilizó el programa estadístico SPSS 20.0, considerándose como significativos valores inferiores a p 0,05.
Resultados
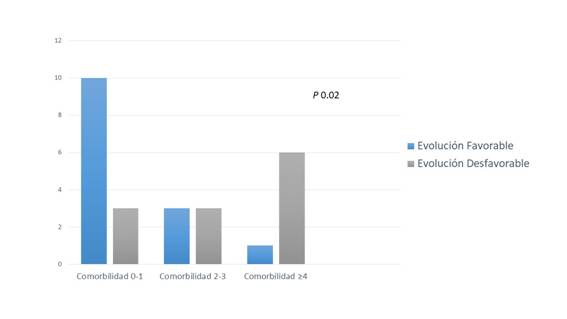
Se incluyeron en el estudio 26 pacientes con diagnóstico de EE, de ellos 12 (46.2%) tuvieron una evolución desfavorable al alta hospitalaria. La mortalidad alcanzó el 23.1% (6 enfermos) del total de la muestra. Existió un predominio de hombres (19/76.9%). El análisis univariado (Tabla 1) demostró que tener el antecedente de epilepsia previa (p=0,00) y una puntuación en la escala de Glasgow mayor a 12 puntos (p=0,00) se asoció significativamente con una evolución favorable. El síntoma inicial también expuso diferencias relevantes (p=0,05), evidenciando que los pacientes con alteración de conciencia sola o con déficit neurológico focal, o crisis epilépticas más alteración del nivel de conciencia tuvieron una evolución desfavorable. La etiología del EE (p=0,01) también estuvo relacionada con una elevada morbimortalidad, todos los pacientes que fallecieron tuvieron múltiples factores causales; más de 4 comorbilidades se relacionó con una mala evolución (p= 0,02). (Figura 2) La presencia de lesiones estructurales cerebrales focales o difusas en la IRM de cráneo (p=0,03) también se asoció con una evolución desfavorable. (Tabla 2)
Tabla 1 Análisis univariado
| Variables | EF n=14(%)(DE) | ED n=12(%)(DE) | p |
| Género masculino | 10 (71,4) | 10 (83,3) | 0,40 |
| Edad | 39,9±23,7 | 58,3±24,9 | 0,06 |
| Antecedentes de epilepsia | 10 (71,4) | 0 | 0,00* |
| Escala de Glasgow | 14,0±1,6 | 9,3±3,5 | 0,00* |
| Sodio | 138,6±7,2 | 135,0±6,2 | 0,18 |
| Glucemia | 109,6±34,0 | 98,8±29,1 | 0,39 |
| Estadía Hospitalaria (días) | 24,0±15,0 | 34,0±20,6 | 0,17 |
| Tipo de Estatus Epiléptico | |||
| Convulsivo | 10 (71,4) | 10 (83,3) | 0,40 |
| No convulsivo | 4 (28,6) | 2 (16,7) | |
| Tipo Crisis epiléptica | |||
| Parcial simple | 2 (14,3) | 4 (33,3) | |
| Crisis tónico clónica generalizada | 8 (57,1) | 2 (16,7) | 0,15 |
| Parcial compleja | 0 | 2 (16,7) | |
| Mioclonía | 1 (7,1) | 2 (16,7) | |
| Manifestación inicial Convulsiones | 10 (71,4) | 3 (25,0) | |
| Escala de Glasgow < 12 puntos | 2 (14,3) | 5 (41,7) | |
| Déficit neurológico focal | 0 | 1 (8,3) | 0,05* |
| Sepsis | 0 | 1 (8,3) | |
| Convulsiones + Alteración del nivel de conciencia | 0 | 2 (16,7) | |
| STESS | |||
| 0-3 | 11 (78,6) | 9 | 0,36 |
| 4-6 | 3 (21,4) | 3 (25,0) | |
| Tratamiento neuroquirúrgico | 1 (7,1) | 3 (25,0) | 0,23 |
| Etiología | |||
| Metabólica | 1 (7,1) | 0 | |
| Infecciosa | 1 (7,1) | 1 (8,3) | |
| Trastorno Hidroelectrolítico | 1 (7,1) | 0 | |
| Anóxica Isquémica | 0 | 1 (8,3) | |
| Enfermedad Cerebrovascular | 1 (7,1) | 2 (16,7) | 0,01* |
| Tumoral | 0 | 1 (8,3) | |
| Trauma craneoencefálico | 0 | 1 (8,3) | |
| Autoinmune | 1 (7,1) | 0 | |
| Disminución de niveles de antiepilépticos | 9 (64,3) | 0 | |
| Mixta | 0 | 6 (50,0) | |
| Estatus Epiléptico Refractario | 4 (28,6) | 10 (83,3) | 0,00* |
EF-Evolución Favorable, ED-Evolución Desfavorable, DE-Desviación Estándar, Mixta-cuando más de una etiología fue demostrada.
Tabla 2 Análisis univariado de las variables imagenológicas y electroencefalográficas.
| Variables | EF n=14(%)(DE) | ED n=12(%)(DE) | p |
| Patrón de lesión IRM | |||
| Sin lesión | 6(42,9) | 0 | |
| Focal | 5(35,7) | 7(58,3) | 0,03* |
| Difusa | 3(21,4) | 5(41,7) | |
| Localización lesión | |||
| Frontal | 4(28,6) | 6(50,0) | |
| Temporal | 3(21,4) | 1(8,3) | |
| Profunda | 3(21,4) | 0 | 0,24 |
| Sin Lesión | 3(21,4) | 216,7) | |
| Corticales múltiples | 1(7,1) | 3(25,0) | |
| Características EEG | |||
| Lento focal | 2(14,3) | 4(33,3) | |
| Lento generalizado | 7(50,0) | 4(33,3) | |
| Polipunta Focal | 4(28,6) | 3(25,0) | 0,47 |
| PLED | 1(7,1) | 0 | |
| Trenes Actividad. Lenta | 0 | 1(8,3) | |
| Tipo Actividad EEG | |||
| Theta | 5(35,7) | 4(33,3) | |
| Delta | 3(21,4) | 5(41,7) | 0,48 |
| Punta Onda | 6(42,9) | 3(25,0) | |
| Patrón brote supresión | 0 | 216,7) | 0,20 |
EF-Evolución favorable, ED-Evolución desfavorable, DE-Desviación Estándar, IRM-Imagen por Resonancia Magnética, PLED-Descargas epileptiformes lateralizadas periódicas.
En la regresión logística, las variables relacionadas de forma independiente con una evolución desfavorable fueron el número de comorbilidades, la existencia de lesión estructural en la IRM de cráneo, tener EE refractario y la edad con un intervalo limítrofe (0,99-1,07) (Tabla 3). Mientras que un buen estado clínico, acorde a la escala de Glasgow representa un factor protector en la evolución.
Tabla 3 Análisis multivarariado.
| p | OR | IC 95% | |
| Edad | 0.07 | 1.03 | 0.99 - 1.07 |
| Escala de Glasgow | 0.00 | 0.49 | 0.29 - 0.85 |
| Lesión IRM | 0.04 | 3.92 | 1.05 - 14.61 |
| Comorbilidades | 0.01 | 4.27 | 1.33 - 13.60 |
| Estatus Epiléptico Refractario | 0.01 | 12.52 | 1.85 - 84.44 |
OR odds ratio, IC Intervalo confianza, IRM Imagen por Resonancia Magnética.
Discusión
Múltiples son los factores que influyen en la evolución final de los pacientes con EE. La variedad de causas que pueden desarrollar esta condición como complicación y las diversas comorbilidades asociadas en estos enfermos determinan un contexto difícil para la toma de decisiones. En el presente estudio, la mortalidad alcanzó el 23%, cifras acordes a otras investigaciones en las que el rango oscila entre 9.3-40%, incluyendo desde pacientes adultos con EE hasta pacientes con EE refractarios.(10)(11) Es importante señalar que en esta investigación se incluyeron pacientes con EE y EE refractario.
La edad es otro de los factores que se ha relacionado a una evolución desfavorable. En nuestro trabajo casi demostró tener una asociación significativa (OR: 1,03-IC95% 0.99-1.07). Existe consenso sobre el valor determinante de la edad como valor predictivo en la evolución del EE, incluso como marcador de mortalidad. Los pacientes con más 65 años también presentan una mayor incidencia de EE en comparación con los de menos edad. (2)(3)(12) Aunque en el estudio de Lai A et al, no se halló relación entre la edad y una evolución desfavorable, pero solo incluyó en su análisis casos con EE refractario.(13) Lo mismo ocurrió en otro trabajo al evaluar enfermos con solo EE convulsivo refractario(14).
El estado clínico de los enfermos es otra de las variables que ha demostrado tener una relación importante con la evolución. La mayoría de los pacientes que arribaron con un buen estado de conciencia tuvieron una mejor puntuación en la escala de Rankin al egreso. El deterioro del nivel de conciencia al inicio ha sido relacionado con incremento en la mortalidad, lo que puede estar en relación con una mayor severidad del EE. (15) En el caso del EE no convulsivo, el estado de coma también ha sido un factor predictor de fallecer a corto plazo. (16) La sedación utilizada en el tratamiento de estos pacientes provoca una prolongación de la necesidad de ventilación mecánica y estancia en la UCI, con un consecuente retardo en la recuperación después de superado el EE. (17)(18) Por lo que se sospecha que un tratamiento menos agresivo en los pacientes menos graves, pudiese ofrecerles una recuperación más rápida, aunque esto todavía está por demostrarse en nuevas investigaciones.(18)
El antecedente previo de epilepsia se relacionó de forma significativa con una mejor evolución. En la mayoría de nuestros casos la causa del EE fue debida a incumplimientos de tratamientos, enfermedades intercurrentes o consumo de otros fármacos. La epilepsia descompensada fue la etiología más común en estos enfermos; similares resultados han sido publicados desde los años 90 y en investigaciones recientes.(19)(20)(21)
La buena evolución de los pacientes con antecedente de epilepsia ha sido confirmada por varias investigaciones, así como que los pacientes que desarrollan EE por baja concentración de drogas antiepilépticas generalmente no presentan EE refractarios.(22)(23)(24)
El EE refractario estuvo relacionado con una evolución desfavorable. Cuando se suma a más edad y comorbilidades tiene una mayor morbimortalidad.(3)(25)(26) Es importante resaltar que la definición de EE refractario en nuestros enfermos se determinó por la falla a la fenitoína, debido a no disponerse de forma permanente de los nuevos antiepilépticos de uso parenteral (fosfofenitoina, ácido valproico, levetiracetam, lacosamida).
La presencia de lesión estructural demostrada en el estudio de IRM de cráneo fue otro de los factores que marcaron una evolución desfavorable. En su mayoría, la etiología de las lesiones cerebrales se debe a enfermedades cerebrovasculares, trauma craneoencefálico (TCE), infecciones del sistema nervioso central o lesiones por encefalopatía anóxica isquémica. En una revisión sistemática del 2011 publicada por Alvarez V y cols, en la que se analiza el pronóstico de los pacientes con EE en relación a la etiología, se evidencia como la mayoría de estas causas están asociadas a una mayor morbimortalidad. Sin embargo, en el caso del TCE leve o moderado, que es una causa inusual de EE, generalmente la evolución es favorable, pero si el TCE es severo la morbimortalidad es elevada.(27)
El número de comorbilidades también se asoció de forma significativa con la evolución final. Pese a ser ampliamente aceptado que las condiciones médicas preexistentes o las complicaciones desarrolladas durante el EE tienen una relevancia en el estado final de los enfermos, ha recibido menor atención que otras variables. Recientemente dos trabajos muestran la influencia perjudicial de las múltiples comorbilidades. Uno de los estudios utilizó prospectivamente la evaluación del Charlson Comorbidities Index, y el otro de forma retrospectiva realizó un análisis de factores independientes, demostrando la relación a corto plazo.(27)(28)
En nuestra investigación, los grados de la escala STESS no se relacionaron con una evolución desfavorable. Se realizó un análisis dicotómico de la misma, y no por grados de la escala. A nuestro criterio existen condiciones que justifican este resultado. La media de edad de los pacientes no superó la 6ta década de vida y la mayoría de los casos presentaron EE convulsivos. También se ha señalado que la escala STESS tiene un alto valor predictivo negativo para presentar evoluciones desfavorables, pero su valor predictivo positivo es bajo, con la necesidad de establecer un punto de corte para cada grupo poblacional.(29)(30)
El presente trabajo tiene debilidades evidentes, la falta de disponibilidad de medicación antiepiléptica de segunda línea hace que el impacto del tratamiento sobre los pacientes no sea similar al publicado en otras series. No disponer de monitoreo continuo electroencefalográfico nos conduce a tener un subregistro de EE no convulsivo, además de no tener tiempos exactos de duración del EE que es una variable relevante como predictor clínico. También hay sesgos propios por el tipo de diseño utilizado. Si es importante señalar que, pese a las múltiples limitaciones, se evalúan los factores que inciden en la evolución de un grupo de pacientes ecuatorianos atendidos en un centro terciario.
Conclusiones
La evolución desfavorable estuvo relacionada con la edad de los pacientes, el estado clínico al inicio de la atención médica, así como con la presencia de lesiones estructurales cerebrales en la IRM de cráneo. Presentar un EE refractario y más de 4 comorbilidades también se asoció una evolución desfavorable al egreso hospitalario de los pacientes.